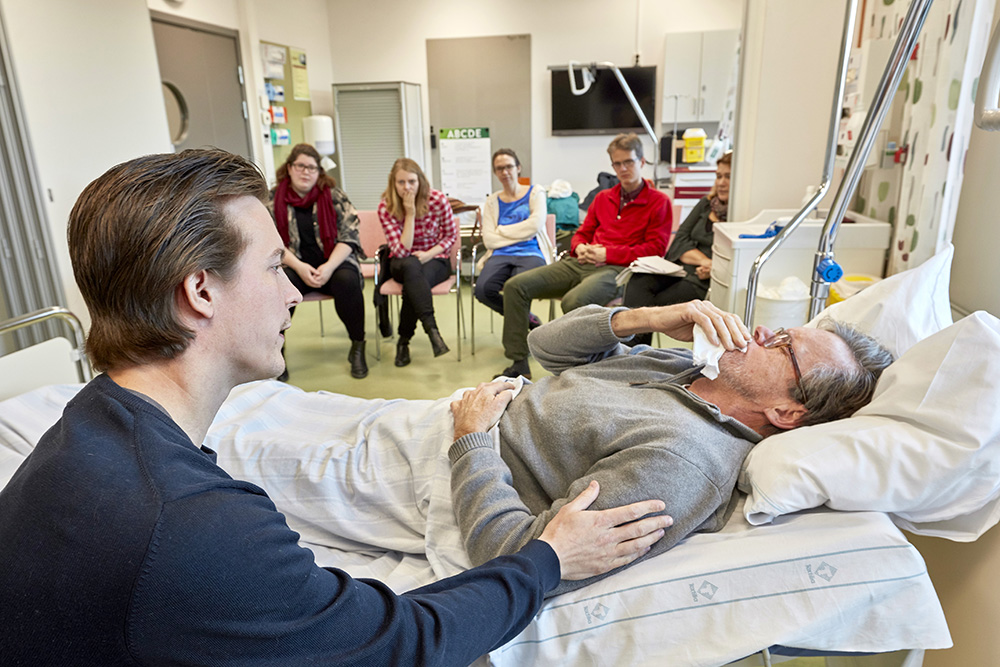
En medelålders man med gråsprängt hår ligger i sjukhussängen. Han heter Rolf, har tjocktarmscancer och skulle egentligen ha opererats elektivt nästa vecka. Men han kom in med ett tarmvred i går och opererades akut.
Han är svårt medtagen och har en påse på magen. Tarmvredet är åtgärdat. Men inte tumören. När Niklas Holmlöv, ST-läkare i kirurgi, öppnade upp buken såg han att cancern hade exploderat. Tumören är inte längre resekabel, utan har växt in i den omkringliggande vävnaden. Dessutom upptäcktes flera metastaser på levern.
Niklas Holmlöv knackar på dörren, hälsar och drar fram en stol till sängens huvudände för att berätta den dystra nyheten. Han har bara träffat Rolf ett par gånger tidigare och frågar hur han mår. Sedan beskriver han kort vad som hänt under gårdagen.
– Gick det bra? avbryter Rolf.
– Vi blev överraskade när vi öppnade och hittade något vi inte riktigt hade förväntat oss. Tidigare har vi ju diskuterat att vi skulle kunna ta bort allt, säger Niklas Holmlöv och frågar om Rolf känner sig redo att höra vad de såg.
– Ja, jag måste ju höra hur det gått, suckar Rolf.
Niklas Holmlöv berättar att tarmvredet orsakats av tumören, men att tumören har växt in i bukväggen och att de inte kunde ta bort den.
– Så tumören är kvar. Hur är det möjligt? Det var ju det som var grejen. Att jag skulle bli av med den, säger Rolf förskräckt, och fortsätter:
– Hur ska ni få bort den nu då?
Niklas Holmlöv svarar att han snart ska förklara mer, och säger att det är okej att vara ledsen. Sedan berättar han att cancern har spridit sig och att de sett flera tumörer på levern. Rolf börjar gråta och ber om papper. Niklas Holmlöv lägger en tröstande hand på hans överarm.
– Jag förstår att det är tungt för dig. Det här är rent ut sagt skit, säger han.
– Nu blir det mer behandlingar och operationer, antar jag. Hur ska jag berätta det här för min fru, säger Rolf, varpå Niklas Holmlöv erbjuder sig att vara med när han berättar för henne.
Det är Rolf tacksam för. Men han har ännu inte insett hur illa läget är och fortsätter fråga hur cancern ska botas. Niklas Holmlöv försöker att vara tydlig.
– Vi kan inte längre bota sjukdomen. Det vi kan göra är att se till att du har det så bra som möjligt framöver. Men vi rår inte på tumören, den är för avancerad.
– Det är kört alltså, snyftar Rolf med darrande stämma.
– Sett till att ta bort tumören är det kört. Men det betyder inte att du inte kan leva med det här, åtminstone en tid.
– En tid. En tid … Herregud. Jag hade ändå trott att det skulle gå vägen. Med all kunskap, all medicinsk expertis som ni har …
– Okej. Vi bryter där, säger onkologen Carina Modéus och Helene Reimertz som är specialist i rehabiliteringsmedicin och till vardags överläkare vid det palliativa rådgivningsteamet i Växjö.
Vi befinner oss i en av utbildningssalarna på Växjö centrallasarett. Carina Modéus och Helene Reimertz är kursledare för »De nödvändiga samtalen«, en Lipus-certifierad praktiskt inriktad kommunikationskurs, som tagits fram av Palliativt utvecklingscentrum i Lund. Här får läkare lära sig att tala om döden, hålla brytpunktssamtal eller samtal med patienter med livshotande sjukdomar. En stor del av den två dagar långa kursen går ut på att öva mot skådespelare. Deltagarna får själva bestämma vilket scenario och vilken typ av patienter, anhöriga eller reaktioner som de vill möta.
Skådespelaren Jan Halling, som gestaltat Rolf, reser sig ur sängen. Sedan utvärderas samtalet av kursledarna och de övriga ST-läkarna. Stämningen är tillåtande och informell.
– Det var knepigt. Jag vet inte om jag lyckades samla ihop honom. Han har ju en förväntan att han ska bli frisk. Och så blir han inte det, säger Niklas Holmlöv.
– Och att berätta om levermetastaserna kändes bara taskigt.
– Du gjorde en sak mycket bra. Du tog det väldigt stegvis. Och det var jättebra att du erbjöd dig att vara med när han ska berätta för frun, säger Carina Modéus.
Signe Carlsson, som är ST-läkare i onkologi, håller med.
– Det visar att du verkligen bryr dig, och att du har tid. Plus att det ger en möjlighet för dig att fånga upp och bemöta de frågor som ett sådant här samtal sätter igång.
Bland de tolv kursdeltagarna i Växjö finns ST-läkare i bland annat onkologi, allmänmedicin, internmedicin, kirurgi och infektionsmedicin. En del håller ofta brytpunktssamtal, andra gör det sällan.
Många upplever det som ett svårare samtal än ett diagnossamtal, eftersom det inte längre finns något hopp om bot utan mer handlar om omsorg och att lindra, förklarar Anders Danielsson som är projektledare för kursen.
– Brytpunktssamtalet innehåller också fler dimensioner och ett större existentiellt djup.
Han talar om samtalet – eller samtalen, för det blir ofta flera – som att vidga perspektivet. Från att handla om sjukdomen till att handa om livet. Anders Danielsson tipsar om två frågor som kan fungera som dörröppnare: »Har du funderat på att det skulle bli så här?« och/eller »Nu när du blivit så här sjuk – vad är viktigt för dig?«
– En annan sak som ofta funkar är att säga »vi hoppas på det bästa men förbereder oss samtidigt på det värsta«, och sedan försöka ha med den dubbelheten hela tiden i samtalet, tillägger Carina Modéus.
Det märks att kursen väcker en ny självmedvetenhet hos deltagarna. En ST-läkare säger att hon märker att hon »går som katten runt het gröt« när hon håller brytpunktssamtal. En annan att han ibland känner att han överger patienten när den livsuppehållande behandlingen avslutas. En tredje säger självkritiskt att han ibland svarar på det patienten säger, snarare än emotionen i det som sägs. Carina Modéus nickar uppmuntrande.
– Vi får inte gå i fällan att tro att en fråga från en patient antingen är ett känslouttryck eller en ärligt menad fråga. Naturligtvis är det både och. Vi doktorer blir lätt väldigt kognitiva och glömmer att skicka med det känslomässigt bekräftande också.
Hon tror att det vanligaste misstaget läkare gör vid brytpunktssamtal är att fortsätta prata trots att patienten inte hänger med.
Men brytpunktssamtal behöver inte nödvändigtvis bli så svåra och tunga som man kanske befarar, påpekar Helene Reimertz.
– Min erfarenhet är att många vet att de ska dö snart. När vi väl sätter ord på det upplever patienten ofta en lättnad. Jag tror ibland att rädslan att nämna det ligger mer hos oss doktorer, säger Helene Reimertz.
Carina Modéus tycker att vikten av att kunna ge svåra besked på ett empatiskt sätt har blivit en alltmer förankrad del av läkarrollen. Samtidigt finns det praktiska hinder.
– Sjukvårdens struktur ger inte riktigt förutsättningar för att du ska kunna ta dig tid till detta. Som överläkare har du din mottagning och ska samtidigt vara ansvarig för avdelningen. Du har din sökare och din telefon och ska ständigt vara nåbar.
På kursen uppmanas läkarna att anpassa sig efter patienten, men även att arbeta utifrån sin egen personlighet. En del har till exempel svårt för kroppskontakt, andra tycker det känns naturligt. En del har ett ansikte som visar mycket känslor, andra ett mer slutet.
– Jag vill vara mer doktor än kompis, och det tror jag patienten också vill, säger Niklas Holmlöv, som tycker att det är bra att det ställs krav på brytpunktssamtal i ST-målen.
– Det här är viktiga frågor. Kanske mer för patienten än för oss. Men vi är ju där för patienten.
Signe Carlsson håller med.
– Tidigt i sin läkargärning blir man ganska ensam i patientmötet, både på akuten och mottagningen. Då utvecklar man lätt sina egna system. De behöver inte vara dåliga, men det är bra att få verktyg för att klara de mer kluriga fallen.
Läs även:
Hanna Dahlstrand: »Det har hänt att jag gråtit med en patient«
Gunnar Eckerdal: »Det största misstaget är att inte närma sig frågan alls«
Christel Wihlborg: »Vi får inte tro att vi vet vad som är viktigt för patienten«
ST-målen
I maj 2015 kom de nya ST-föreskrifterna. Alla kliniskt inriktade ST-utbildningar har B-mål
i palliativ medicin, där det bland annat står att läkarna ska kunna genomföra brytpunktssamtal med patienter och anhöriga. I ett annat B-mål står det även att de ska »kunna ge patienter och närstående svåra besked med respekt, empati och lyhördhet«.
Brytpunktssamtal
Socialstyrelsens definition är »samtal mellan ansvarig läkare eller tjänstgörande läkare och patient om ställningstagandet att övergå till palliativ vård i livets slutskede, där innehållet i den fortsatta vården diskuteras utifrån patientens tillstånd, behov och önskemål«.
Enligt Svenska palliativregistret har andelen dokumenterade brytpunktssamtal ökat från 38 procent till 57 procent mellan 2011 och 2015.
Andelen som fick brytpunktssamtal var högst i åldersgruppen 30–64 år. Brytpunktssamtal är ovanligast för patienter över 80 år. Cancer är den diagnos där flest brytpunktssamtal genomförs.
Källa: Svenska palliativregistret och Socialstyrelsens utvärdering av den palliativa vården.
Lär dig mer!
Läkartidningen, tema palliativ medicin: »Svåra samtal med patienter tränas på kurs med skådespelare«. Innehåller samtalsmallen Spiges och råd för brytpunktssamtal.
Läkartidningen, tema palliativ medicin: »Hoppas på det bästa, planera för det värsta«. Om att identifiera patienten som snart ska dö.
Socialstyrelsen: Nationellt kunskapsstöd för god palliativ vård.
Svenska palliativregistret har kunskapsstöd för brytpunktssamtal.
Socialstyrelsens webbaserade kurs »Läkemedelsbehandling av äldre«, som är riktad till AT läkare och tar upp brytpunktssamtal.
Svåra samtal på läkarprogrammen
Läkartidningen har frågat samtliga läkarprogram hur, i vilken omfattning och när under grundutbildningen som studenterna får öva på att hålla svåra patientsamtal. Deras svar hittar du här.