Bouveret syndrom beror på att en stor gallsten täpper till duodenum och hindrar utflöde från ventrikeln. Stenen får tillträde via en fistel från gallblåsan.
Patienten söker för diffusa symtom; i våra två fall var klagomålen illamående, kräkningar och smärta respektive hematemes.
Diagnosen ställs via radiologi, där man letar efter pneumobili, gallsten i duodenum och ventrikelretention.
Behandlingsalternativen är endoskopi eller kirurgi. Endoskopiskt delas stenen i mindre bitar som extraheras eller lämnas att passera spontant.
Kirurgiskt avlägsnas stenen och sedan kan man välja att göra en kolecystektomi i samma seans eller att avstå från detta.
Bouverets syndrom beror på att en gallsten täpper till duodenum och ger upphov till utflödesstopp från ventrikeln. Gallstenen har migrerat via en kolecystoduodenal eller koledokoduodenal fistel [1–5]. Stenen, som vanligen är över 2,5 cm i diameter, kommer till duodenum efter att ha penetrerat gallblåsan via en fistel som uppkommit i efterförloppet till en kolecystit [5].
Sjukdomen beskrevs 1896 av fransmannen och internmedicinaren Léon Bouveret [1]. Fram till 2008 har cirka 300 fall publicerats i litteraturen [4]. Snabb diagnos och snabb terapeutisk intervention förbättrar prognosen [6].
Tio procent av befolkningen har gallsten. Cirka 0,15–5 procent av alla gallstenar bildar fistlar till tarmen [6]. 15 procent av patienter med bilioenterisk fistel får gallstensileus, och hos 2–3 procent av dessa sker stoppet proximalt i mag–tarmkanalen [7–9]. En till fyra procent av alla fall med mekanisk tunntarmsileus beror på gallsten [1, 3]. Detta motsvarar ungefär 4/100 000/år [5]. Hos patienter över 65 år är 25 procent av fallen med mekanisk ileus i grunden gallstensrelaterad sjukdom [1]. Gallstenen migrerar via en bilioenteral fistel som har förbindelse med duodenum (60 procent), kolon (17 procent), ventrikel (5 procent) eller torax, njure och ileum. 5 procent når duodenum från koledokus. Uppkomstmekanismen i detalj är okänd. Troligen uppstår fisteln efter en kolecystit med perikolecystisk inflammation tillsammans med trycknekros mot gallblåseväggen av den stora stenen [1, 4, 8].
Riskfaktorer för att utveckla fistel är förekomst av en 2–8 cm stor sten, lång anamnes på gallstenssjukdom, upprepade akuta kolecystiter, kvinnligt kön och ålder över 60 [4]. Den typiska patienten är en äldre kvinna [6, 8, 9] med komorbiditet. Patienter som drabbas av gallstensileus har dock i mindre än hälften av fallen sökt för gallstensrelaterade besvär tidigare [6, 8]. I och med fistuleringen sjunker trycket i gallblåsan och eventuella kolecystitbesvär går över [8]. Väl inne i tarmen transporteras de mindre stenarna med övriga fekalier ut med avföringen, alternativt via en kräkning. Ungefär 15 procent av stenarna kilas fast; cirka 50–75 procent av stenarna fastnar i terminala ileum, 20–40 procent i proximala ileum och jejunum och ett fåtal fastnar i kolon [4]. 1–3 procent av fallen med gallstensileus orsakar stopp i duodenum, det vill säga Bouverets syndrom [5].
Två fall i Västervik
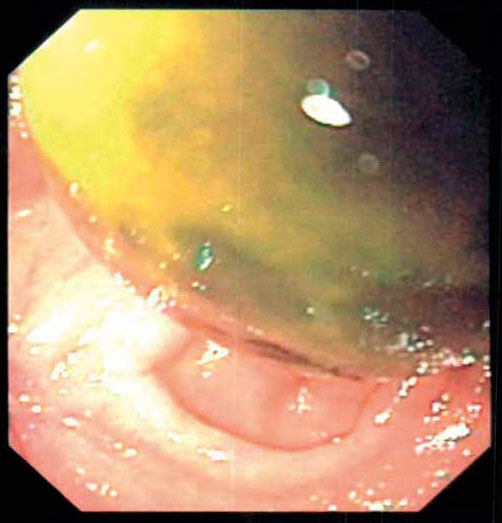
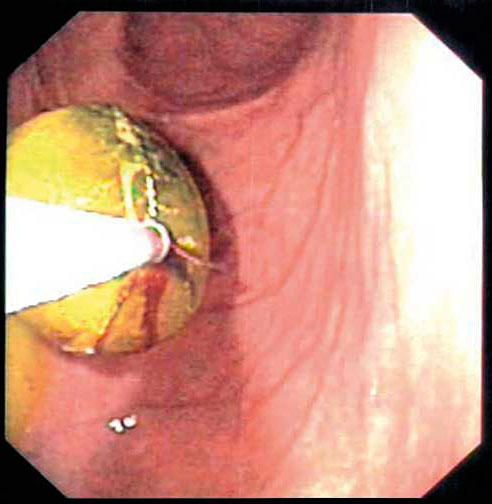
På Västerviks sjukhus diagnostiserades och behandlades två patienter under loppet av några dagar för Bouveres syndrom. Den första patienten var en 86-årig kvinna med recidiverande kolecystiter, osteoporos, ulcerös kolit och kroniska smärtbesvär från höften. Hon hospitaliserades på grund av iatrogen kolonperforation i samband med koloskopi och opererades med en resektion enligt Hartmann. På grund av stigande inflammationsparametrar och dåligt flöde i stomin postoperativt utfördes en datortomografi av buken, som påvisade en stor gallsten som förflyttat sig från gallblåsan ut i bulbus duodeni. Passageröntgen genomfördes som visade god passage. Vid fördjupad anamnes framkom buksmärta samt intermittent illamående och kräkningar. För att undvika att gallstenen skulle förflytta sig mer distalt i tarmen togs beslut om gastroskopi med samtidigt försök att sönderdela stenen. Med en stenfångarkorg kunde stenen dras upp i ventrikeln (Figur 1) där den sedan i omgångar delades i mindre bitar (Figur 2 och 3). De sönderdelade stenresterna lämnades kvar och passerade efter mildare smärtepisoder spontant ut i stomipåsen.
Den andra patienten var en 86-årig man som aldrig tidigare varit i kontakt med sjukvården. Han inkom på grund av hematemes, och via gastroskopi upptäcktes ett ulkus beläget i pylorus med hårda koagler i tarmlumen som inte gick att spola bort. Adrenalin injicerades för att stoppa blödningen. Patienten kunde tre dagar senare skrivas ut då blodvärdet var stabilt. Han återkom sju dygn senare på grund av en ny episod av hematemes. Återigen utfördes gastroskopi och även denna gång kunde man inte spola bort koaglet; ånyo injicerades adrenalin. Gastroskopi fick upprepas en tredje gång dagen därpå eftersom blodvärdet fortsatte att sjunka, dessvärre med oförändrat resultat. Även en fjärde gastroskopi utfördes dygnet därpå, då efter administrering av erytromycin i ett försök att avlägsna koaglerna.
Med föregående fall färskt i minnet väcktes misstanken om att det kunde röra sig om en gallsten i pylorus, inte koagler som täppte till. Patienten genomgick datortomografi av buken som visade ventrikelretention, en gallsten i duodenum samt pneumobili. Som bifynd noterades kraftigt förstorad tumöromvandlad prostata med överväxt av vesikler, ut mot rektum samt misstänkta skelett- och levermetastaser. Man valde då att avvakta med exstirpation av gallstenen för att möjliggöra eventuell samtidig åtgärd från urologernas sida. Två dagar senare började patienten kräkas på nytt. Ventrikelsond sattes, som fortsatte att fyllas. Akut laparotomi utfördes som visade att gallstenen förflyttats till pars horisontalis duodeni. Då stenen inte gick att luxera proximalt lades en tvärgående tomi däröver. Stenen utförskaffades och tomin förslöts med längsgående söm. Postoperativt mådde patienten bra och kräkningarna upphörde.
Varierande symtom
Den kliniska bilden är varierande och ospecifik, patienterna får symtom på hög ileus; illamående, kräkningar [5, 7] och aptitförlust [4, 9]. Symtom uppträder ibland veckor före hospitalisering [5], framför allt vid partiell obstruktion [2]. Kräkningarna är inte sällan postprandiala med odigererad föda [1, 2], alternativt biliära [3, 9]. Buksmärtor är vanligt, ofta lokaliserade till övre högra kvadranten [1, 2] eller epigastriet [3, 7], dock utan palpationsömhet [9]. Ibland förekommer substernal bröstsmärta med utstrålning mot höger flank [7]. Obstipation [3], feber, viktminskning och melena är ovanliga manifestationer [2]. Hematemes förkommer hos patienter med duodenala stenerosioner eller erosion av truncus coeliacus [7, 9]. Blödning från just truncus coeliacus kan vara massiv [8]. Sekundärt till obstruktion kan dyspeptiska symtom uppstå som felaktigt kan inge misstanke om ulkus och esofagit [5]. Sällsynt ses även obstruktiv ikterus [8] liksom akut gangränös kolecystit med perikolecystisk abscess och fistulering till antrum och duodenum [4].
Datortomografi träffsäkrast radiologiskt
Laboratoriemässigt förekommer ofta en stegring av bilirubin och alkaliska fosfataser [7]. Radiologiskt finns det fyra kännetecken: Luft eller kontrast i gallträdet, ändrad position av redan känd gallsten, förekomst av gallsten i tarmen och komplett eller partiell obstruktion av proximala mag–tarmkanalen [8]. Träffsäkrast radiologiskt är datortomografi, som visualiserar både stenen och pneumobili med högre säkerhet än övriga modaliteter [2, 6]. Ibland ses även duodenum sammanfallen distalt om stenen [2, 9] samt fisteln [3], som man indirekt kan påvisa då gallblåsan är adherent mot duodenum. Ibland kan det vara svårt att skilja mellan sten och vätska/gallsaft vid datortomografi [9]. Då kan peroral och intravenös kontrast underlätta bedömningen. På så sätt kan ytterligare 15–25 procent av gallstenarna ses [7].
Hos kontrastallergiker är magnetisk resonanskolangiopankreatografi (MRCP) ett alternativ [9]. Endast cirka 10 procent av stenarna syns på slätröntgen då de vanligen ej är tillräckligt kalcifierade. I bästa fall ses en gallsten i tarmlumen och pneumobili [6]. Passageröntgen kan ytterligare förbättra bedömningsmöjligheten [10]. Ultraljud kan verifiera pneumobili, ventrikelretention [2, 6, 9], fistel och gallsten, även om det kan vara svårt att avgöra stenarnas exakta lokalisation [7].
Flera behandlingsalternativ
För symtomlindring bör patienter erhålla nasogastrisk sond [3]. Val av terapi måste sedan göras utifrån patientens symtom på obstruktion, komorbiditet, storlek på gallstenen, lokala inflammatoriska förändringar och obstruktionens lokalisation. Slutmålet med behandling är att avlägsna stenen och ibland även stänga fisteln för att därigenom förhindra återfall [4].
Endoskopi med litotripsi är ett alternativ hos dessa sköra patienter [7]. Det kan dock vara svårt att åtgärda stenen endoskopiskt eftersom de stenar som ger upphov till Bouverets syndrom ofta är stora [2]. Metoden är möjlig om stenen befinner sig i proximala delen av duodenum [9]. Nackdelen med endoskopi är att man inte kan stänga fisteln och/eller leta efter fler stenar [2]. Om stenarna krossas och lämnas kvar att passera spontant finns risk för obstruktion längre ner i tunntarmen, varför extraktion även av stenfragment rekommenderas [3].
Det andra behandlingsalternativet är kirurgi, där man kan välja att enbart plocka ut stenen [7, 8] eller att också stänga fisteln [8]. Den gastroduodenala fisteln anses sluta sig spontant i två fall av tre [5]. Man kan separera ingreppen genom att först avlägsna stenen och senare utföra kolecystektomi och därigenom stänga fisteln [2, 4]. Stenextraktion genom duodenotomi [1] bör göras på ett tarmavsnitt där stenen inte kilats in och där intakt cirkulation föreligger. Under operationen bör gallblåsan palperas för att utesluta fler stenar som kan orsaka recidiv [5].
Terapierna går även att kombinera för att på så sätt minska riskerna. Med endoskopi kan stenen föras in i ventrikeln med stenfångarkorg och en snara. Stenen är vanligen för stor för att kunna extraheras genom esofagus, men med en liten gastrotomi under vänster arcus kan den utförskaffas. Vid behov kan gallblåsan öppnas och stenbitar avlägsnas därifrån [6, 9]. Laparoskopi kan användas för att identifiera stenens exakta position och åtföljas av en liten laparotomi [9].
Ytterligare ett behandlingsalternativ är stötvågslitotripsi, som endast är möjlig då stenen befinner sig proximalt om jejunum eftersom tarmarna annars rör sig för mycket för att kunna rikta stötvågen rätt [5].
Prognos och komplikationer
Prognosen påverkas av tid till diagnos och åtgärd [9]. Den viktigaste faktorn som ökar mortaliteten är fördröjning till operation [1]. I vissa material ser man en kirurgisk mortalitet upp emot 30 procent vid laparotomi och enterotomi [9]. I andra har mortaliteten beräknats till 12 procent vid enbart stenextraktion och 20–30 procent vid samtidig kolecystektomi och fistelstängning [3, 4]. Med ledning av dessa siffror rekommenderas i vissa källor att man undviker kolecystektomi då man menar att detta ökar riskerna utan att ge någon fördel för patienterna [10].
De komplikationer som rapporterats rör främst fisteln. En öppetstående fistel kan ge besvär i form av anemi, kronisk inflammatorisk duodenalstenos och gallblåsecancer. Recidivfrekvensen har i några material angetts till 4,7 procent [6] och i andra till 1–3 procent [5]. En av anledningarna till den låga återfallsrisken tros vara att fisteln är så pass stor [3, 4]. Komplikationerna härrör från att den öppna fisteln ger stas i koledokus vilket predisponerar för kolangit och stenbildning, eller att en gallsten med ursprung mer proximalt i gallträdet kilas fast i koledokus på grund av stasen [4].
Konklusion
Hög gallstensileus, Bouverets syndrom, bör misstänkas hos patienter med en känd stor gallsten i gallblåsan och samtidiga ileussymtom [1], framför allt i de fall där ärr efter tidigare bukkirurgi och/eller palpabla inklämda bråck saknas [8]. Mindre än hälften av patienterna har dessutom tidigare sökt för gallstensrelaterade besvär [6, 8], vilket gör detta till en mycket svår diagnos att ställa. Behandlingsalternativen är flera och ingen konsensus råder kring förstahandsalternativ. Omständigheterna kring varje unikt patientfall får leda klinikern i sitt beslut.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.