Klusterhuvudvärk eller Hortons huvudvärk är en primär huvudvärk.
Tillståndet är dock förknippat med bakomliggande sjukdom i många fallrapporter. Således uppkommer frågan om patienter med klusterhuvudvärk bör genomgå neuroradiologisk utredning.
Även typisk klusterhuvudvärk kan vara orsakad av en bakomliggande lesion, och läkemedelssvar utesluter inte sekundär klusterhuvudvärk.
MR med olika tekniker bör utföras hos patienter med atypiska symtom, avvikande klinisk undersökning (inkluderande Horners syndrom), sen symtomdebut och terapiresistens trots adekvata läkemedel.
Hos övriga patienter får den kliniska bedömningen från fall till fall avgöra om neuroradiologisk utredning är indicerad.
Klusterhuvudvärk eller Hortons huvudvärk är en primär huvudvärk, vilket definitionsmässigt innebär att någon bakomliggande sjukdom inte föreligger. Den tillhör gruppen trigeminoautonoma cefalgier (TAC) [1]. Karakteristiskt för gruppen TAC är strikt, ensidig, svår huvudvärk och associerade autonoma symtom på samma sida. Klusterhuvudvärk är det vanligaste syndromet inom gruppen och är ytterst smärtsam. Smärtan sitter huvudsakligen runt orbita, och durationen är vanligen mellan 45 och 90 minuter. Typiskt är också att klusterhuvudvärk uppvisar ett påfallande års- och dygnsrytmsmönster. I 10–20 procent av fallen är sjukdomen kronisk. Den debuterar vanligen i åldern 20–40 år och drabbar oftare män. Prevalensen är ca 1/500–1 000 vuxna.
Patofysiologin är inte klarlagd, men hypotesen är att hypotalamus aktiveras och därefter sekundärt den trigeminoparasympatiska reflexen, med vasodilatation och parasympatikuspåslag samt störning av det sympatiska nervsystemets funktion [2, 3]. Klusterhuvudvärk har också förknippats med hjärtsjukdom. Data tyder på en högre prevalens av höger–vänstershunt hos patienter med klusterhuvudvärk än hos kontroller [4]. Den absolut övervägande majoriteten av fallen av klusterhuvudvärk är primära.
Det finns många fallrapporter avseende symtomatiska/sekundära fall av klusterhuvudvärk i litteraturen (Fakta 1), men ett orsakssamband mellan den bakomliggande strukturella lesionen och huvudvärken är i många fall svårt att fastställa. Den verkliga prevalensen av symtomatiska fall är okänd eftersom det inte finns några prospektiva populationsbaserade studier inkluderande neuroradiologi. Alltså uppkommer frågan huruvida patienter med klusterhuvudvärk bör genomgå neuroradiologisk utredning för att utesluta en bakomliggande strukturell lesion. För att ytterligare försöka belysa den frågan genomfördes en granskning av litteraturen, och fyra egna fall presenteras (Fakta 2, Figur 1–4). I dessa fall medförde behandling av den bakomliggande orsaken att klusterhuvudvärken försvann.
Metod
En sökning i engelskspråkiga artiklar i PubMed med sökorden »cluster headache«, »secondary«, »symptomatic«, »infection«, »inflammation«, »multiple sclerosis«, »tumour«, »vascular«, »malformation«, »infarction« och »malignancy« genomfördes. Endast artiklar med diagnosen »cluster headache« eller »cluster headache-like/cluster-like headache« inkluderades. Sökning har gjorts till och med 31 december 2012 (egna fall undantagna) med begränsning 20 år tillbaka, men även äldre omnämnda publikationer (i artiklar) har inkluderats. Både original- och översiktsartiklar har värderats.Artikeln bygger också på författarens kliniska erfarenhet från neurologiska kliniken, Skånes universitetssjukhus, Lund. Avsikten med sökningen var att identifiera symtomatisk huvudvärk orsakad av en rapporterad bakomliggande lesion. Fall av huvudvärk som debuterade i samband med och som var direkt associerade med trauma, stroke och operationer/interventioner, såsom tand-, hals- och ögonoperationer, exkluderades. Endast artiklar med en klar beskrivning av lokalisationen av den bakomliggande lesionen och huvudvärken inkluderades och dessutom bara artiklar där en terapeutisk åtgärd mot den bakomliggande lesionen resulterade i en signifikant förbättring eller att huvudvärken försvann. Ett orsakssamband i alla dessa fall är troligt – men inte bevisat. Fall där uppgift saknas om utfallet av en terapeutisk intervention exkluderades, vilket innebär att det totala antalet fall av sekundär huvudvärk som kan redovisas reduceras.
Resultat
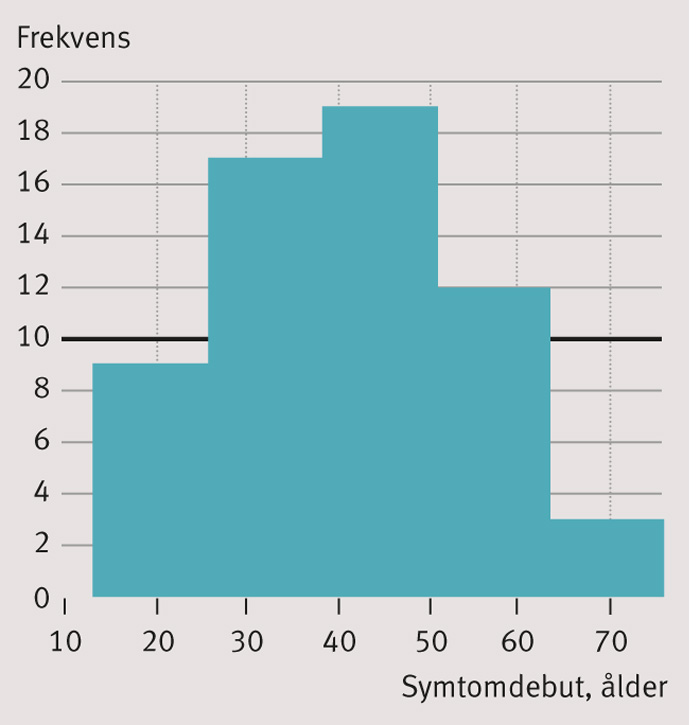
Sökningen resulterade i 61 fall av (inklusive fyra egna) »cluster headache« eller »cluster headache-like«/«cluster-like headache« i litteraturen [5-60] som var förknippade med en bakomliggande strukturell lesion. I de 61 fallen resulterade behandlingen (intervention eller medicinsk terapi) i signifikant förbättring eller att huvudvärken försvann enligt citerade artiklar. 46 av patienterna (75 procent) var män och 15 var kvinnor. Medelvärdet för symtomdebut var 41 år (SD 14; åldersintervall 13–76 år) (Figur 5). Medelvärdet för korrekt diagnos var 44 år (SD 13; åldersintervall 17–76 år).
Hos 28 patienter (46 procent) identifierades en vaskulär orsak, inkluderande arteriellt aneurysm, arteriovenös missbildning/kavernöst angiom, venös sinustrombos, karotis-/vertebralisdissektion, »subclavian steal syndrome«, karotistrombos, moyamoyasjuka, varav elva hade en dissektion. 24 patienter (39 procent) hade en tumör, inklusive tio med hypofystumör. En araknoidalcysta och ett meningeom fanns också i hypofysområdet. Inflammation/infektion svarade för sex fall, varav ett med granulomatös hypofysit. Resterande tre fall inkluderade multipel skleros, främmande kropp och Arnold–Chiarimissbildning med syringomyeli. 28 patienter (46 procent) uppfyllde kriterierna för klusterhuvudvärk (International Classification of Headache Disorders, ICHD-2) [1]. Återstående 33 hade en atypisk presentation enligt följande (Fakta 3): 14 hade episodisk klusterhuvudvärk [5, 13, 17-20, 22, 31, 32, 35, 50, 52, 53, 55] och 13 hade kronisk klusterhuvudvärk [6, 8, 11, 12, 16, 21, 24, 28, 33-36]. Hos resterande 34 var det inte möjligt att klassificera klusterhuvudvärken, främst på grund av att patienterna var diagnostiserade och behandlade inom ett år. Hos 29 patienter försvann symtomatologin efter olika medicinska behandlingar. Hos 51 var lesionen ipsilateral till attackerna. Nio hade en bilateral lesion (med unilaterala attacker), och hos en patient var lesionen central (Arnold–Chiarimissbildning med syringomyeli).
Diskussion
Avsikten med genomgången var att identifiera kliniska kännetecken som skulle kunna skilja symtomatiska fall av klusterhuvudvärk från primära och därmed bidra till diagnostiken av klusterhuvudvärk. 61 patienter med symtomatisk klusterhuvudvärk identifierades. Alla hade förbättrats eller blivit helt återställda efter att en bakomliggande lesion hade behandlats eller avlägsnats. Ett orsakssamband i dessa fall är troligt men inte bevisat. Det är svårt att dra definitiva slutsatser från den här retrospektiva genomgången, framför allt med tanke på materialets storlek och att genomgången innehåller ett relativt litet antal fallrapporter. Det faktum att patienterna förbättrades eller blev helt återställda skulle kunna bero på t ex en stark placeboeffekt, spontana fluktuationer i sjukdomens svårighetsgrad eller att en episodisk sjukdom tillfälligt eller permanent gått tillbaka [61, 62]. Det saknas prospektiva studier om symtomatisk klusterhuvudvärk.
Ovanlig eller underrapporterad sjukdom?
Mot bakgrund av prevalensen [2] är antalet rapporterade fall av symtomatisk klusterhuvudvärk i litteraturen lågt. Det talar för att symtomatisk klusterhuvudvärk är sällsynt. En underrapportering av symtomatisk klusterhuvudvärk i litteraturen är dock trolig. En betydande del av patienterna i de rapporterade fallen uppfyllde kriterierna för klusterhuvudvärk enligt ICHD-2 [1]. Det kan tala för att det verkliga antalet av patienter som har en underliggande lesion är större än vad som tidigare har antagits.
Nuvarande kriterier stipulerar att diagnosen klusterhuvudvärk endast får ställas när en bakomliggande sjukdom har uteslutits som orsak. Emellertid definieras inte i kriterierna när en sådan undersökning bör ske. Utebliven neuroradiologisk utredning skulle kunna förklara det låga antalet rapporterade fall av symtomatisk klusterhuvudvärk. Mot bakgrund av det antal fallrapporter som rapporterar förbättring/försvinnande av klusterhuvudvärken efter att en bakomliggande lesion har behandlats får det anses vara troligt att klusterhuvudvärk kan orsakas av en behandlingsbar lesion [62].
Neuroradiologisk utredning och sen debut
En del artiklar rekommenderar att alla patienter med klusterhuvudvärk genomgår neuroradiologisk utredning [35, 61, 62]. Anledningen är att stora strukturella lesioner kan yttra sig som typisk episodisk klusterhuvudvärk och även svara på vedertagen terapi. Författarna tar då hänsyn till sjukdomens låga prevalens och kan därför motivera kostnaderna. Med detta tillvägagångssätt kommer man troligen att upptäcka ett stort antal icke-symtomgivande förändringar som felaktigt kan tolkas som orsak till huvudvärken. Andra författare förespråkar att symtomatologi eller objektiva tecken [63-65] och terapiresultat [64, 65] får avgöra vidare utredning.
Klusterhuvudvärk debuterar vanligen i 20–40-årsåldern [2]. Insjuknandetoppen för båda könen infaller i åldern 20–29 år [66]. Sen debut bör därför i sig föranleda skärpt uppmärksamhet [61]. I denna genomgång av symtomatiska fall var medelvärdet för huvudvärksdebuten 41 år, vilket stöder uppfattningen att sen symtomdebut bör föranleda noggrann undersökning.
Terapisvar och omprövning av diagnosen
I många artiklar finns bara begränsad information om svaret på huvudvärksterapin. Endast i mindre än hälften av fallen (48 procent) försvann symtomen efter olika medicinska behandlingar. Följaktligen är det rimligt att ett dåligt behandlingssvar eller behov av höga doser av adekvata läkemedel bör föranleda att diagnosen primär klusterhuvudvärk omprövas. Frågan om terapisvar är dock inte entydig. Respons på typiska läkemedel mot klusterhuvudvärk utesluter inte symtomatisk klusterhuvudvärk. Artiklar har beskrivit symtomatisk klusterhuvudvärk som svarar på läkemedel [67, 68].
Hypofysaffektion och huvudvärk
Ett påfallande fynd i denna genomgång var att en betydande del av klusterhuvudvärksfallen var sekundära till sjukdomar i hypofysen eller hypofysområdet. Av de 61 fallen hade 13 sjukdomar i denna region, innefattande tio fall av hypofystumörer, ett fall av granulomatös hypofysit, ett fall av araknoidalcysta och ett fall av meningeom. Andra artiklar har rapporterat liknande resultat [35, 61-65]. Huvudvärk är vanligt hos patienter med hypofysaffektion. I en stor observationsstudie av hypofystumörer och huvudvärk (84 patienter) rapporterades 4 procent ha klusterhuvudvärk. Studien var emellertid utförd på en neurokirurgisk enhet, motsvarande regionsjukhus, och ger därför inte en verklig indikation avseende prevalensen av klusterhuvudvärk hos patienter med hypofyssjukdomar [69].
Det är fortfarande oklart om prevalensen av hypofystumörer är högre hos klusterhuvudvärkspatienter då klargörande studier saknas inom området. Ungefär en på tio i befolkningen kan ha ett slumpmässigt upptäckt mikroadenom i hypofysen (<1 cm i diameter) på rutin-MR och upp till en av 500 har ett makroadenom [64, 65, 70]. Således är det inte ovanligt att MR avslöjar en hypofysförändring hos huvudvärkspatienter. Eftersom kunskapsläget är oklart får klinisk bedömning från fall till fall avgöra utredningen. Alla patienter bör därför bedömas noggrant med avseende på symtom/objektiva tecken från hypofysen/hypofysregionen och utredas vidare när tvivel angående diagnosen föreligger.
Samband med kärldissektion
Ett annat anmärkningsvärt fynd var att en ansenlig del av fallen av klusterhuvudvärk var knutna till kärldissektion. Smärta hos patienter med dissektion i carotis interna antas vara orsakad av stimulering av det trigeminovaskulära systemet och kan imitera primär huvudvärk, såsom klusterhuvudvärk [71]. Undersökning vid både primär klusterhuvudvärk och karotisdissektion kan påvisa Horners syndrom. Kvarstående ptos och mios mellan huvudvärksattackerna anses förenligt med primär klusterhuvudvärk. En duration av huvudvärken på mer än tre timmar, frånvaro av daglig periodicitet, halssmärta och ingen försämring av alkoholintag bör öka misstankegraden om dissektion [30].
Avvikande symtom – varningssignal
Avvikande presentation fanns hos 54 procent av fallen av klusterhuvudvärk. Några utvecklade objektiva tecken och atypisk symtomatologi under sjukdomsförloppet. Således bör närvaron av t ex avvikande attackduration (17 patienter), utveckling av kontinuerlig huvudvärk eller bakgrundshuvudvärk (9 patienter), andra onormala symtom på primär huvudvärk (8 patienter) och onormal klinisk undersökning (29 patienter) i det initiala skedet eller under sjukdomsförloppet snarast föranleda ytterligare utredning och uppfattas som varningssignaler för sekundär huvudvärk.
Utredning – en omtvistad fråga
Anmärkningsvärt var att 46 procent av fallen hade typisk klusterhuvudvärk enligt kriterierna utan några tecken på underliggande patologi i det initiala skedet. Dessutom dröjde det ofta flera år innan den bakomliggande orsaken fastställdes. Det berodde i många fall på att patienterna initialt hade typisk klusterhuvudvärk och senare under sjukdomsförloppet utvecklade objektiva tecken/symtom som föranledde ytterligare utredning. I andra fall fanns sjukdomens typiska symtombild kvar tills neuroradiologisk utredning utfördes av andra skäl. I tre fall var den initiala DT-undersökningen normal, men efterföljande MR-undersökning påvisade bakomliggande patologi.
Vilka patienter ska utredas och vilken undersökning bör göras? Svaret på den frågan får vänta tills en större prospektiv studie har gjorts. På grundval av tillgängliga uppgifter rekommenderas att MR med olika tekniker, inkluderande MR-angiografi, bör utföras på alla patienter med atypiska symtom, avvikande klinisk undersökning, sen symtomdebut och vid terapiresistens.
Hos patienter med typisk klusterhuvudvärk med avseende på insjuknandeålder, symtom, klinisk undersökning och terapisvar är frågan om utredning mer omtvistad. Den kliniska bedömningen från fall till fall får tills vidare avgöra om neuroradiologisk utredning är indicerad hos dessa patienter. Om ingen ytterligare utredning företas får patienten följas med kliniska kontroller för att eventuella avvikelser ska kunna upptäckas senare under sjukdomsförloppet.
Slutsats
Klusterhuvudvärk är en primär huvudvärk, och den absolut övervägande majoriteten av fallen är primära. I den initiala bedömningen är anamnes och status avgörande och kan peka på eventuella sekundära orsaker till huvudvärken. Hos en patient med typisk klusterhuvudvärk med avseende på insjuknandeålder, symtom, klinisk undersökning och terapisvar är sannolikheten för bakomliggande sjukdom låg och patienten kan följas med kliniska kontroller. Meningarna är dock delade i denna fråga, och flera artiklar förordar att alla patienter med klusterhuvudvärk bör utredas med MR.
En betydande del av fallen i genomgången var sekundära till sjukdomar i hypofysen/hypofysregionen och till kärldissektion. Alla patienter med klusterhuvudvärk bör därför särskilt bedömas med tanke på objektiva tecken/symtom relaterade till hypofysregionen och till kärldissektion. MR med olika tekniker inkluderande MR-angiografi bör utföras på patienter med atypiska symtom, avvikande klinisk undersökning (inkluderande Horners syndrom), sen symtomdebut och med terapiresistens mot adekvata läkemedel. Prospektiva studier behövs för att kartlägga prevalensen av symtomatisk klusterhuvudvärk.
Fakta 1. Tillstånd associerade med klusterhuvudvärk
- Arteriellt aneurysm [12, 14, 19, 32, 42]
- Arteriovenös missbildning/kavernöst angiom [5, 18, 35, 51]
- »Subclavian steal syndrome« [21]
- Karotistrombos [47]
- Venös sinustrombos [31, 34, 39, 43]
- Karotis-/vertebralisdissektion [23, 25, 29, 30, 37, 38, 41, 45, 46, 49]
- Hypofystumör [6, 8, 17, 20, 26, 28, 35, 55, 59]
- Meningeom [7, 11, 16, 48, 53]
- Glioblastoma multiforme [56]
- Hemangiopericytom [57]
- Nasofarynxcancer [10]
- Epidermoid tumör [13, 33, 51]
- Myofibroblastisk tumör [24]
- Lipom [44]
- Araknoidalcysta [60]
- Sinuit [9, 58]
- Aspergillom [15]
- Granulomatös inflammation i hypofysen [36]
- Orbital pseudotumör [50]
- Cervikal spinal epiduralabscess [54]
- Multipel skleros [40]
- Främmande kropp i maxillarsinus [22]
- Arnold–Chiarimissbildning typ 1 med syringomyeli [27]
Fakta 2. Fyra fallrapporter
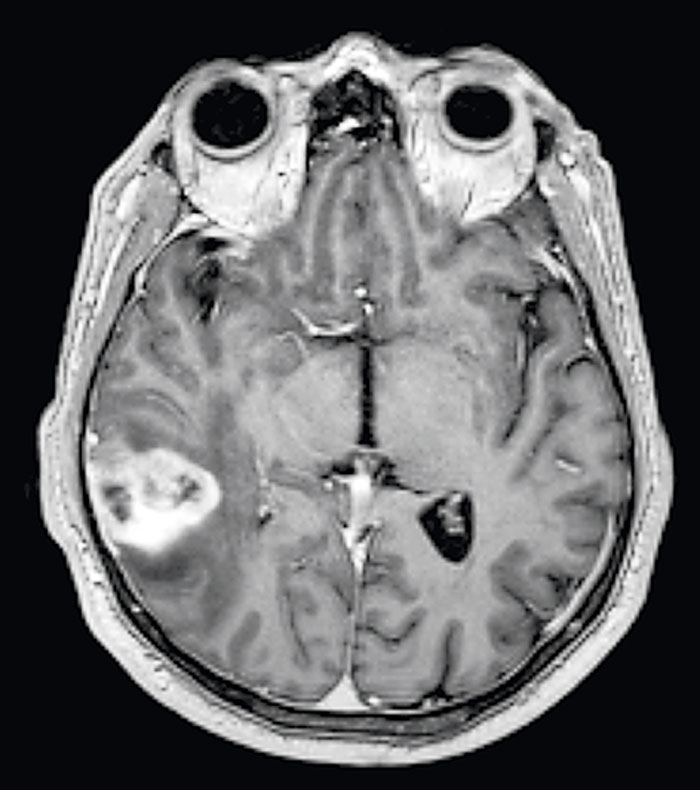
Fallrapport 1 [56] (Fakta 1) rör en 41-årig man som sökte med svår huvudvärk sedan cirka tre månader. Huvudvärken kom i attacker och satt bakom högra ögat/tinningen. Klinisk undersökning/laboratorieprov var u a. Patienten uppfyllde kriterierna för klusterhuvudvärk, och terapi med prednisolon, verapamil, subkutant sumatriptan och 100 procent syrgas (7 l/minut) sattes in. Han svarade på terapin med minskning av huvudvärken efter 15 minuter (syrgas/sumatriptan), och attackerna minskade betydligt i frekvens. Då attackerna fortsatte sökte han igen efter tre veckor. Förnyad klinisk undersökning var normal. MR hjärna med kontrast visade en expansiv högersidig parietal tumör med ödem, förenlig med gliom (Figur 1). Resektion av tumören utfördes, och PAD visade glioblastoma multiforme. Huvudvärken försvann helt efter operationen. Han var huvudvärksfri vid uppföljning efter tolv månader trots utsättning av tidigare läkemedel.
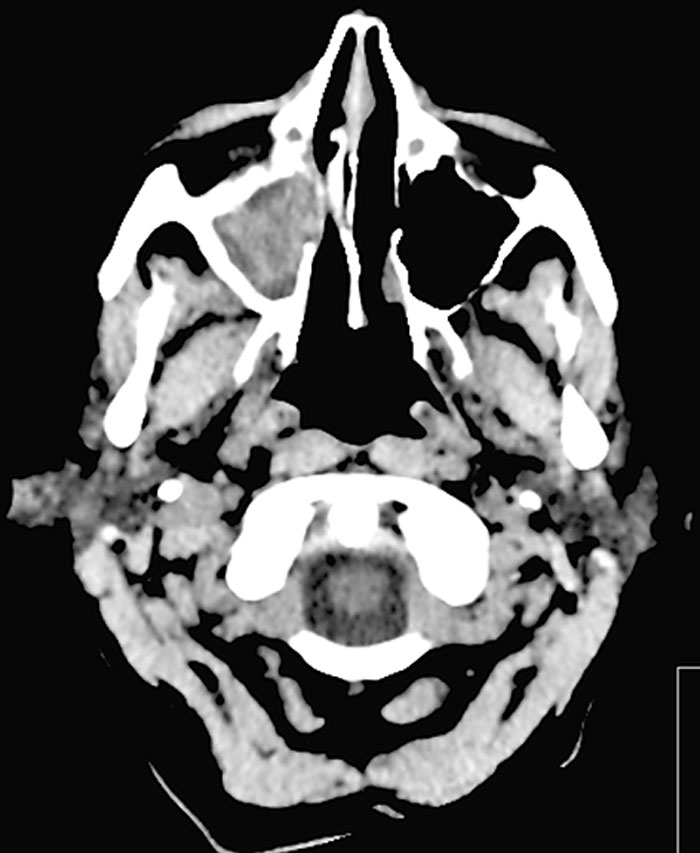
Fallrapport 2 [58] (Fakta 1) rör en 21-årig man som sökte med svår huggande smärta sedan 2–3 veckor. Huvudvärken kom i attacker och satt bakom höger orbita. Klinisk undersökning/laboratorieprov var u a. Patienten uppfyllde kriterierna för klusterhuvudvärk, och terapi med sumatriptan i tablett- och injektionsform sattes in. Han svarade på injektionsbehandlingen med minskning av huvudvärken efter 15–20 minuter, men attackfrekvensen var oförändrad. Ingen förebyggande behandling gavs. Eftersom attackerna fortsatte sökte han igen. DT-undersökning gjordes efter tre veckor och visade högersidig maxillarsinuit (Figur 2). Punktion utfördes och visade pus och växt av S pneumoniae. Huvudvärksattackerna försvann helt efter punktionen och antibiotikaterapin. Han är huvudvärksfri vid uppföljningarna efter flera år trots utsättning av läkemedel.
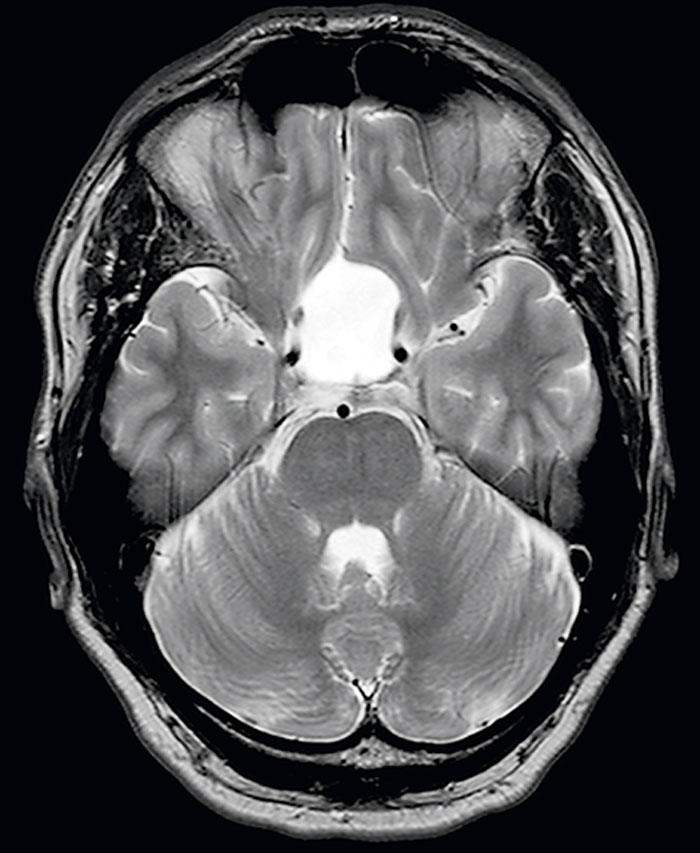
Fallrapport 3 [59] (Fakta 1) rör en 46-årig man som sökte med svår huggande smärta sedan fem månader. Huvudvärken kom i attacker och satt bakom vänster orbita. Klinisk undersökning/laboratorieprov var u a. Patienten uppfyllde kriterierna för klusterhuvudvärk, och terapi med sumatriptan i tablett- och injektionsform sattes in tillsammans med verapamil som förebyggande medel. Han svarade på akutbehandlingen (injektion sumatriptan) med minskning av huvudvärken inom 20 minuter, och attackerna minskade betydligt i frekvens inom en vecka. På grund av relativt sent debuterande klusterhuvudvärk beställdes en poliklinisk MR. Undersökningen visade en hypofystumör (Figur 3). Vidare utredning visade prolaktinom. Specifik terapi sattes in, och huvudvärken förbättrades och försvann sedan helt. Terapin mot klusterhuvudvärken kunde sättas ut, och patienten har inte upplevt några fler huvudvärksattacker vid uppföljningen efter flera år.
Fallrapport 4 [60] (Fakta 1) rör en 43-årig man som sökte med svår skärande/sprängande smärta sedan två månader. Huvudvärken kom i attacker och satt bakom vänster orbita och vid tinningen. Klinisk undersökning/laboratorieprov var u a. Patienten uppfyllde kriterierna för klusterhuvudvärk, och terapi med sumatriptan i tablett- och injektionsform sattes in. Patienten ville avvakta med förebyggande behandling. Han svarade på injektionsbehandlingen med betydande minskning av huvudvärken inom 20 minuter. Attackfrekvensen minskade också något. Eftersom han inte blev helt bra sökte han igen efter en månad. Förnyad klinisk undersökning var normal. MR hjärna med kontrast beställdes och visade en intra-/suprasellär cysta med expansiv effekt på omgivande strukturer (Figur 4). Operation utfördes, och PAD bekräftade en benign araknoidalcysta. Huvudvärken försvann helt efter operationen och läkemedlen seponerades.
Fakta 3. Atypisk presentation/atypiska symtom associerade med klusterhuvudvärk
- Atypisk attackduration [5, 12, 14, 15, 17, 23, 30, 31, 33, 35, 37, 38, 44, 46, 51, 53, 54]
- Atypisk attackfrekvens [14, 35, 48, 51]
- Atypisk attackduration och -frekvens [14, 35, 51]
- Atypisk attackduration och onormalt neurologiskt fynd [23, 30, 31, 33, 35, 37, 38, 46, 54]
- Uppfyllde inte kriteriet fem attacker [14]
- Kontinuerlig huvudvärk eller bakgrundshuvudvärk [11, 12, 14, 16, 25, 35, 38, 49, 50]
- Atypiska symtom: impotens [6], symtom på akromegali [17], reducerat medvetande/medvetslöshet [18, 35], huvudvärk som triggades av sittande/stående position [21], feber och purulent nässekretion [22], galaktorré [36], akut svaghet i övre extremitet [54]
- Atypiska undersökningsfynd: testikelatrofi [6], oftalmoplegi [11, 14, 16, 23, 25, 29-31, 35-38, 41, 42, 45-47], optikusatrofi [6], papillödem [31], bitemporal hemianopsi [36], Adies syndrom [35], persisterande partiellt eller komplett Horners syndrom [23, 25, 29, 30, 37, 38, 41, 45, 46], tecken på akromegali [17], avsaknad av radialispuls [21], känselpåverkan i trigeminusområdet [33, 40, 47, 48, 54], ögonsvullnad [35, 47, 49], upphävd trigeminusreflex [33], purulent nässekretion [22]