Kliniskt beslutsstöd kan göra det lättare för läkaren att göra rätt och svårare att göra fel.
Det finns evidens för att beslutsstöd påverkar kliniskt handlande, men mer forskning behövs.
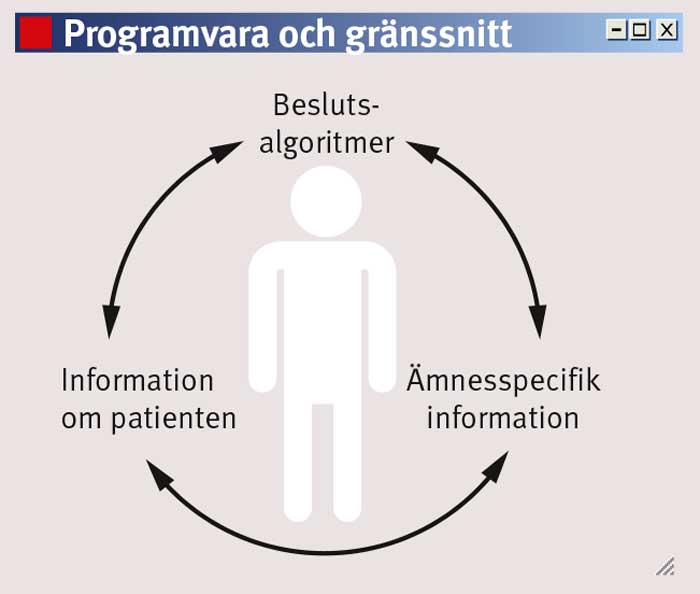
Ett beslutsstöd består av programvara/gränssnitt och tre olika informationskällor: information om patienten, ämnesspecifik information samt beslutsalgoritmer/rekommendationer.
Vårdens behov måste styra utvecklingen. Läkare – enskilt och via organisationer – måste ställa tydliga krav på behov och medicinsk förvaltning.
Arbetet med beslutsstödens informationskällor behöver samordnas nationellt och principerna för öppna data användas så långt som möjligt.
Innan ett beslutsstöd införs bredare måste pilotstudier, utvärderingar och riskanalyser genomföras.
Dagens hälso- och sjukvård blir alltmer specialiserad, vårdtiderna blir kortare, och mer avancerad hälso- och sjukvård bedrivs utanför vårdinrättningar [1, 2]. Patienter, särskilt de med kroniska sjukdomar, är i dag pålästa genom att information finns tillgänglig bl a via internet oavsett plats och tid på dygnet [3]. Läkare och annan hälso- och sjukvårdspersonal förväntas basera sina beslut på nationella och regionala rekommendationer [4]. Ökade krav på dokumentation innebär samtidigt en administrativ börda för läkarna och försvårar patient–läkarmötet [5].
Sjukvårdens komplexa arbetsmiljö kräver överblick så att patienterna får hälso- och sjukvård utifrån behov och enligt aktuella rekommendationer. Medicinsk dokumentation bör underlättas. Dessa utmaningar kan mötas med väl utformade kliniska beslutsstöd (clinical decision support systems; CDSS) (Fakta 1). Sverige var tidigt ett föregångsland [6-11], men ändå används i dag förvånansvärt få beslutsstöd i klinisk praxis här [12].
Syftet med denna artikel är att beskriva hur kliniska beslutsstöd kan bidra till säkrare och bättre vård. Artikeln beskriver vad som krävs för att utveckla, införa och arbeta med beslutsstöd och belyser Sveriges goda förutsättningar för detta. Behovet av nationell samling kring utveckling och medicinsk förvaltning av informationskällor, vikten av behovsanalys samt formuleringen av en strategi som stimulerar utveckling av beslutsstöd diskuteras.
Kliniskt beslutsstöd ger patientspecifika råd
Ett beslutsstöd kopplar ihop relevant patientinformation med medicinsk kunskap och presenterar resultatet så att det blir enklare att fatta beslut. Det finns ingen entydig definition av kliniska beslutsstöd [12], men grundläggande är att beslutsstödet ger patientspecifika rekommendationer och att datorns logiska kapacitet och förmåga att snabbt hitta information utnyttjas (Fakta 1).
Ett beslutsstöd ska aktivt uppmärksamma läkaren i situationer där det finns information som kan vara viktig för att fatta rätt beslut. Detta skiljer beslutsstöd från kunskapsstöd, som är sammanställningar av strukturerad medicinsk kunskap utan koppling till den aktuella patienten och där läkaren själv måste söka efter information.
Behöver tre typer av information
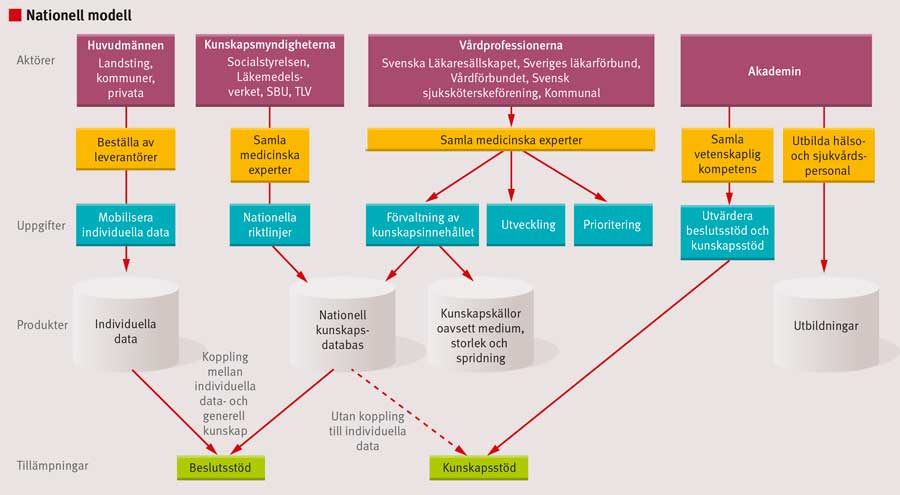
Ett beslutsstöd kan sägas bestå av fyra olika delar. Utöver programvara/gränssnitt behövs tre skilda typer av information som alla måste vara så väl strukturerade att datorn kan tolka och koppla ihop dem i ett kliniskt beslutsstöd (Figur 1):
- relevant och strukturerad patientinformation från journalen (t ex varnings- och uppmärksamhetsinformation, diagnoser, laboratorievärden, pågående behandlingar)
- ämnesspecifik information (om t ex läkemedel)
- rekommendationer och riktlinjer (formulerade som beslutsalgoritmer).
Alla tre typer av information/kunskaper måste vara aktuella och använda sig av en gemensam terminologi. För detta krävs en medicinsk förvaltning av både källor och vårdprogram med instruktioner om hur olika typer av information ska »kopplas ihop«. Om t ex en patients läkemedelsöverkänslighet inte är dokumenterad som en varning på ett standardiserat sätt i journalen eller om det saknas information om vilka läkemedel som korsreagerar, kan beslutsstödet i sina beslutsalgoritmer inte koppla ihop varningen med den ämnesspecifika informationen. Då riskerar användaren att vilseledas eller få felaktiga råd.
Koppling mellan patientspecifik information och generell kunskap måste göras på ett evidensbaserat sätt, och beslutsalgoritmerna beskriver hur denna hopkoppling ska göras.
Effekterna är inte väl studerade
Beslutsstöd har effekter, men dessa är inte väl studerade. En internationell översikt visade 2005 att många beslutsstöd förbättrade kliniskt arbete och patientresultat [13], men en senare översikt fann att beslutsstöd enbart förbättrar vårdprocesserna med ringa evidens för kliniska effekter eller minskad arbetsbörda [14].
En detaljerad bild över vilka kliniska beslutsstöd som används i svensk hälso- och sjukvård saknas. En systematisk genomgång år 2007 [12] identifierade 32 beslutsstöd. Få beslutsstöd var i kliniskt bruk, men respondenterna hade önskemål om fler. Forskarna konstaterade att mer forskning behövs för att dels identifiera avgränsade områden där beslutsstöd kan göra skillnad, dels utveckla och testa modeller så att systemen uppfyller verksamhetens och användarnas krav. Vetenskapliga utvärderingar av användbarhet och uppföljning av risk och nytta med beslutsstöden måste därför vara en naturlig del av all utveckling och införande av beslutsstöd [15, 16].
Beslutsstöd i Sverige
Beslutsstöd kan använda internationella, nationella eller lokala kunskapskällor och vara mer eller mindre integrerade i journalsystemen. Vi ger här några exempel på beslutsstöd som används eller är på väg att introduceras i svensk hälso- och sjukvård.
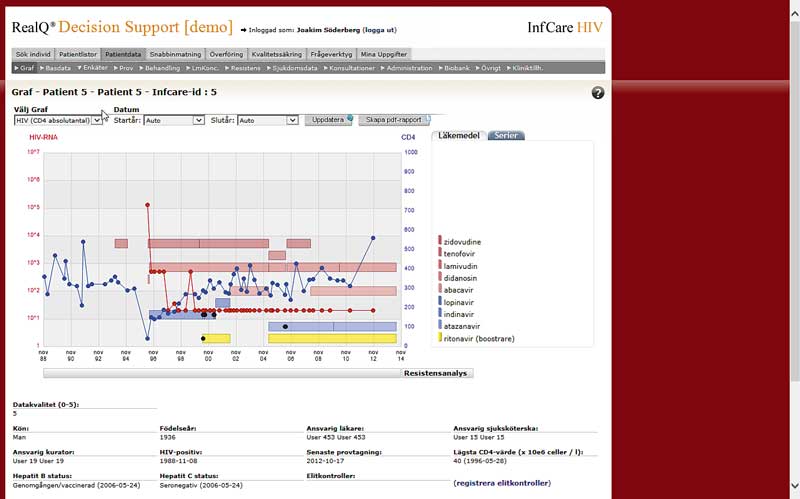
Ett uppskattat beslutsstöd, InfCare HIV, hanterar all viktig information som behövs för behandling av patienter med diagnosen HIV (Figur 2) [17]. Det ger en översikt över patientens utredningar, behandlingar och sjukdomsstatus och tillåter jämförelser med resultat för liknande patienter. Vanligen hämtas patientinformation från journalsystem, men i enstaka fall tillförs de manuellt av läkaren beroende på hur väl beslutsstödet integrerats med journalsystemet.
Läkaren följer i beslutsstödet överskådligt patientens utveckling, planerar och ordinerar behandling och utredning, som automatiskt dokumenteras i patientjournalen. Rapportering till kvalitetsregister kan ske automatiskt, men ursprungskällan är patientens journal. Genom beslutsstödets grafiska presentation blir det enkelt för den behandlande läkaren att upptäcka avvikelser i behandlingsresultatet.
Detta beslutsstöd integrerar klinisk verksamhet med forskning, vilket borgar för goda möjligheter till fortsatt utveckling. En viktig lärdom är att det är utvecklat i nära samverkan med ansvariga läkare över hela landet.
Ett vanligt beslutsstöd är interaktionskontroll av läkemedel. De flesta läkare kommer ofta i kontakt med detta, oavsett vilket journalsystem de arbetar i. Det bygger på en kunskapsdatabas som är nationell, Sfinx [18]. Interaktionskontrollen graderar behovet av en klinisk bedömning, vilket markeras med både text och färgsignaler. Sfinx är nationellt etablerad, har god vetenskaplig kompetens i den medicinska förvaltningen och också betydande internationell spridning [18]. Den är tillgänglig via Svensk informationsdatabas för läkemedel (SIL), som är ett för hälso- och sjukvården gemensamt sätt att distribuera flera kvalitetssäkrade kunskapsdatabaser [19].
Janusfönstret [20] är ett exempel på ett gränssnitt i journalsystem som bygger på separat programvara för flera beslutsstöd baserade på separata kunskapsstöd, t ex interaktionskontroll [21], fosterpåverkan [22], amning och läkemedelsdosering vid nedsatt njurfunktion. Janusfönstrets delar är framtagna för att gemensamt stödja flera olika aspekter av ordination av läkemedel.
Ett flexibelt beslutsstöd som går att anpassa till nya behandlings- eller terapirekommendationer har utvecklats av en journalsystemsleverantör, Cambio, och introduceras som en integrerad del av patientjournalen Cosmic [23]. Programvaran är anpassad till svensk terminologi, och riktlinjer kan struktureras och sparas i ett format som sedan kan tolkas i beslutsstödet. Den första applikationen rör behandling med antikoagulantia vid förmaksflimmer, och beslutsalgoritmen bygger på internationellt etablerade råd [24]. Den viktigaste fördelen med detta beslutsstöd är att anpassning för nya typer av behandlingsrekommendationer förenklas.
Ett beslutsstöd för att dosera antikoagulantia, Journalia, är baserat på en för detta stöd specifik algoritm som använder aktuella PK(INR)-värden [25].
Ett kunskapsstöd som används inom telefonrådgivning och stödjer legitimerad vårdpersonal, framför allt sjuksköterskor, att bedöma vårdbehov är Rådgivningsstödet RGS [26, 27].
Ett annat exempel är miniQ [28], ett beslutsstöd som bygger på bl a Socialstyrelsens indikatorer för god läkemedelsterapi hos äldre, och det används framför allt vid läkemedelsgenomgångar [29]. Vetenskaplig beskrivning och utvärdering saknas för detta beslutsstöd. Detta kan förbättras även för övriga använda kliniska beslutsstöd.
Bör utvecklas stegvis i tät kontakt med användare
Nyttan och begränsningarna med varje beslutsstöd måste vara uppenbar för läkaren. De måste vara lätta att använda och inte störa i tid och otid utan bara märkas när det är viktigt så att läkaren inte tröttas ut. Varningar måste ges vid rätt tidpunkt så att de får avsedd verkan utan att i onödan störa arbetsflödet. Samtidigt får ett stöd inte invagga i falsk trygghet genom att låta bli att signalera när det är befogat [15, 16, 22].
Beslutsstöd måste vara användbara. Forskning om användbarhet inkluderar begreppen användbarhet och användarcentrerad utveckling enligt internationella ISO-standarder [30-32]. Vid utvärdering av beslutsstöd internationellt används ofta också begreppen »perceived usefulness« och »easiness to use« [33]. För att uppnå god användbarhet behöver beslutsstöd, liksom alla IT-stöd, utvecklas stegvis i tät kontakt med användare [32].
Informationen i patientjournalen måste vara strukturerad
För att ett beslutsstöd med hjälp av beslutsalgoritmer ska kunna koppla ihop informationskällor med patientinformation måste informationen vara strukturerad och använda samma termer. Ostrukturerad information i patientjournalen innebär risk för att ett beslutsstöd inte kommer att fungera som avsett. När en funktion, t ex ordination av läkemedel i slutenvården, används på skilda sätt i olika verksamheter [34] gör det att strukturen på läkemedelsinformationen varierar över landet.
Detta talar för att beslutsstöd i nuläget ofta behöver införas lokalt så att inte aktuella fungerande arbetssätt störs. Lokalt överenskommet arbetssätt bör vara basen för hur systemen används.
Om informationen är möjlig att komma åt överallt och utvecklingen av beslutsstöd sker på nationell nivå, går det att skapa nationella beslutsstöd. Lokalt utvecklade system bör integreras i så hög grad att användningen blir smidig och dubbeldokumentation minimeras.
Många kunskapskällor har potential
Det finns en övertro på att information på webbplatser automatiskt används bara för att den finns tillgänglig. Men det är väl känt att rätt information måste göras enkelt tillgänglig i den kliniska situationen för att ha någon betydelse för hälso- och sjukvårdens personal. Det krävs många åtgärder för att uppnå detta [35]. Dessutom är det viktigt att trovärdiga experter och organisationer med en tydlig jävspolicy förvaltar det medicinska innehållet [36].
I dag har myndigheter som Läkemedelsverket, Socialstyrelsen, Statens beredning för medicinsk utvärdering (SBU), Tandvårds- och läkemedelsförmånsverket (TLV) och Folkhälsomyndigheten viktig kunskap tillgänglig, bl a på sina webbplatser. Det inkluderar nationella riktlinjer hos Socialstyrelsen och produktresuméer hos Läkemedelsverket. Dessa är dock ostrukturerade och inte maskintolkningsbara. Det är näst intill omöjligt att enkelt och snabbt hitta rätt i dessa dokument i klinisk vardag.
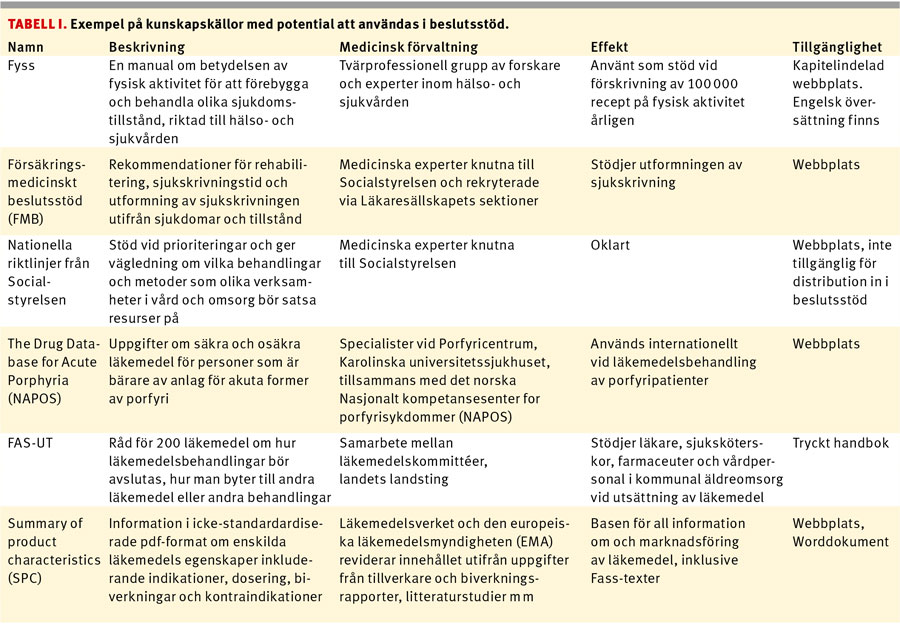
Det finns också en rad kunskapskällor hos vårdgivare som kan stå under medicinsk förvaltning och ha viktigt innehåll, men bristande struktur kan ändå göra dem oanvändbara för ett beslutsstöd. Tabell I ger exempel på några olika typer av intressanta kunskapskällor.
Många fler kunskapskällor skulle kunna ingå i beslutsstöd om regeringens riktlinjer för myndigheterna att göra sin information tillgänglig enligt principen »öppna data« följdes [37-39]. E-delegationen (en kommitté under Näringsdepartementet med uppdrag att driva på e-utvecklingen inom offentlig sektor) vill att informationen görs tillgänglig för att kunna användas i beslutsstöd (Fakta 2). Särskilt betonar E-delegationen att även om det finns information som inte är lämpad för att göras fritt tillgänglig för alla, bör den ändå struktureras på samma sätt.
Kräver multidisciplinärt samarbete
Beslutsstöd av hög kvalitet kräver multidisciplinärt samarbete (Figur 3). Nationellt behöver Sverige stödja initiativ där kunskaper samlas, värderas, stegvis införs i vården och utvärderas vetenskapligt för att kunskapen snabbt och enkelt ska kunna användas i hälso- och sjukvården. Stat och huvudmän behöver enas om styrning och finansiering av arbetet, och arbetet bör ske i nära samarbete med forskare.
Läkarnas egna yrkesorganisationer har en viktig roll genom att mobilisera läkarna att arbeta med dessa frågor och för att stödja samarbete mellan olika specialiteter och mellan vård och leverantörer av teknik och journalsystem. Utvecklingen bör ske intimt kopplad till de verksamheter som kan dra nytta av beslutsstöden.
Införande, underhåll och ständiga utvärderingar
Innan beslut tas om införande av ett beslutsstöd är det viktigt att en förutsättningslös riskanalys med en systematisk genomgång av inte bara nytta utan även möjliga risker vid användning av beslutsstödet i klinisk vardag genomförs. Både positiva och negativa effekter av ett beslutsstöd måste följas upp. Vetenskapliga utvärderingar och annan systematiskt dokumenterad utvärdering är en förutsättning för att veta att beslutsstöden har avsedd effekt men också för att kunna dra nytta av erfarenheterna i fortsatt utveckling.
När ett beslutsstöd väl är infört är det ett stort arbete att hålla den medicinska kunskapen aktuell. För att minska dubbelarbete behöver överlappande kunskapskällor samordnas. Den medicinska förvaltningen måste ta ansvar för att medicinska experter följer upp hur beslutsstöden används och vid behov reviderar kunskapsinnehåll och gränssnitt [15].
En samlad nationell strategi kring kunskapskällor kan främja utveckling av nya beslutsstöd för personal inom hälso- och sjukvård, kommunal vård och omsorg och vid apotek, men även för patienter och anhöriga.
Nationellt förvaltningsansvar behövs
Hur informationstekniken utformas och används avgör om den administrativa bördan ökar eller minskar. Vi går mot bättre struktur, mer tillgängliga kunskapskällor och mer användbar teknik. För att detta ska fungera behöver vi ta ett nationellt ansvar för förvaltning av tidigare lokalt utvecklade kunskapskällor, t ex stöd för läkemedelsbehandling av barn [40, 41].
För att förvalta viktiga men arbetskrävande kunskapskällor och tekniska lösningar behöver vi därför ha en tydlig nationell strategi för framtidens beslutsstöd som baseras på användarnas behov.
Bidra själv till bättre beslutsstöd
Du kan själv bidra till att hälso- och sjukvården får bättre beslutsstöd:
- Identifiera vilka som är dina kliniska problem.
- Ta reda på om och i så fall hur ett beslutsstöd skulle kunna hjälpa dig i beslutssituationen.
- Sök upp var arbete görs och/eller samla dig med dina kollegor med liknande behov, via t ex Svenska Läkaresällskapet.
- Bidra i prioriteringen kring vilka beslutsstöd som är viktiga i närtid respektive på längre sikt.
- Ställ krav på stegvis och flexibel utveckling, utvärdering och anpassning av beslutsstöden. Medverka i förvaltningen av innehållet (kunskapen) som ligger till grund för beslutsstödet och ställ krav på en vetenskaplig utvärdering av effekterna.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Information och kunskap i vården
Informationskälla: En källa där information samlats men utan någon aktiv förvaltning.
Kunskapskälla: En informationskälla som bearbetas och förvaltas av ansvarig medicinsk kompetens. Inkluderar såväl datoriserade som icke-datoriserade kunskapskällor.
Kunskapsstöd (eller kunskapsdatabas): En datorbaserad kunskapskälla som presenterar kunskap men utan någon direkt koppling till specifik patientinformation. Kunskapen rör ett kliniskt område och innehåller t ex vägledning, rekommendationer, termdefinitioner och förslag på indikatorer.
Kliniskt beslutsstöd: Ett datorstött system som baserat på kunskapsstöd aktivt kan ge patientspecifika råd och rekommendationer kring prevention, prognos, diagnostik, behandling och uppföljning för läkare, annan hälso- och sjukvårdspersonal och patienter.
(Modifierat från Gustavsson J et al [12].)
Fakta 2. E-delegationens fem steg
E-delegationens fem steg för att göra information från myndigheter tillgänglig enligt principen »öppna data« [37]
Steg 1: Publicera informationen på webben i det format den befinner sig i just nu
Steg 2: Publicera informationen i maskinläsbar strukturerad form
Steg 3: Publicera informationen i öppet format/öppen standard
Steg 4: Gör informationen åtkomlig via API (application programming interface) som medger automatisk tillgång till information
Steg 5: Publicera information som länkade data så att olika informationskällor kan kopplas ihop






![Figur 2. Exempel på utseende av kliniska beslutsstöd. Beslutsstödet Janusfönstret (överst) [20] markerar eventuella problem och ger förslag på läkemedel baserat på patientens läkemedelslista. I mitten InfCare HIV och underst Rådgivningsstödet RGS för sjuksköterskor.](https://lakartidningen.se/wp-content/uploads/EditorialFiles/HT/%5bC3HT%5d/2014-086_2c_webb.jpg)