Skador som inte stämmer med barnets mognad eller angiven uppkomstmekanism bör föranleda misstanke om barnmisshandel. Tidigare skador utan rimlig förklaring stärker misstanken.
»Abusive head trauma« är allvarliga tillfogade skallskador som hos små barn kan vara förknippade med retinala blödningar, frakturer på revben, skallben eller långa rörben, apnéer, kramper och blåmärken i huvud/nackregion.
Utredning av barnmisshandel kräver ett differentialdiagnostiskt tänkande och ett systematiskt arbetssätt, med stöd av expertis inom området.
Anmälningsskyldighet enligt SoL 14 kap 1 § gäller all sjukvårdspersonal och ska göras genast när man i verksamheten får kännedom om eller misstänker att ett barn far illa.
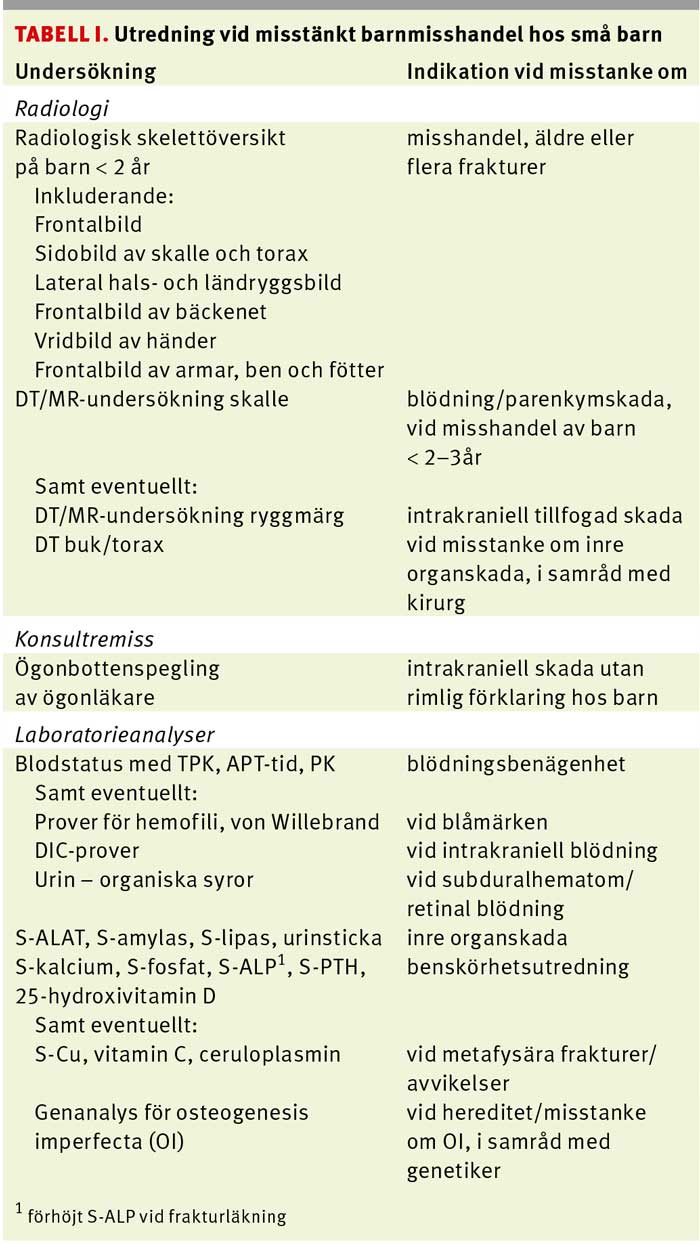
Tabell I.
Att identifiera misshandel av små barn är bland det svåraste vårdpersonal har att göra, och situationen är stressande för både barnets familj och det kliniska teamet. Misshandel kan dessutom visa sig på många olika sätt, vilket lätt fördröjer diagnosen eller gör att misshandeln helt missas. En missad diagnos innebär att barnet riskerar att på nytt utsättas för våld resulterande i ytterligare morbiditet och mortalitet.
Sverige var först i världen med att lagstifta mot barnaga 1979 och betraktas som ett föregångsland när det gäller förebyggande insatser mot barnmisshandel och omsorgssvikt [1, 2]. Däremot är Sverige inte alls ledande vad gäller den medicinska handläggningen av dessa tillstånd. I länder där allvarlig barnmisshandel är vanligare är rutiner och handläggning mer utvecklade. I USA finns till exempel en egen pediatrisk grenspecialitet avseende barn som far illa [3].
I en enkätundersökning till landets utbildningschefer på Sveriges barnkliniker 2009 rapporterades att bara vara fjärde blivande barnläkare genomgått en formell utbildning om barn som far illa [4]. I en svensk retrospektiv studie av 47 spädbarn med misstanke om tillfogad skallskada och genomförd datortomografi, påvisades skallskada hos 87 procent och misshandel hos hälften. Trots detta återfanns dokumentation om anmälan till socialtjänsten bara hos vart tredje och utredning avseende barnmisshandel hos endast vart sjätte av dessa spädbarn [5]. Okunskap eller underlåtenhet från professionens sida att misstänka och korrekt handlägga barnmisshandel innebär att aktuell lagstiftning till skydd för barn i Sverige inte följs [6].
Det finns i dag en stor kunskapsbas om barnmisshandel i såväl läroböcker som vetenskapliga publikationer. De senaste tio årens kunskapsutveckling har, inte minst genom systematiska översiktsartiklar, bekräftat mycket av tidigare kunskap, avfärdat en del teorier och tillfört ny kunskap inom området. Mot bakgrund av detta är det angeläget att alla läkare som inom akutverksamheter träffar barn är uppdaterade om denna kunskapsutveckling. Syftet med den aktuella översiktsartikeln är att belysa den evidensbaserade kunskap som man kan utgå ifrån vid handläggning av misstänkt barnmisshandel.
Hudskador
Blåmärken är det vanligaste fysiska tecknet på misshandel, med nacke och huvud som mest utsatta områden. Att kunna skilja tillfogade blåmärken från dem som är orsakade av olycka är avgörande för handläggningen [7]. För detta måste barnets rörelseförmåga tas i beaktande [8]. Accidentella blåmärken som uppkommit vid kryp och gång ses oftast på knän, i pannan, på hakan och ibland på bakhuvudet (Fakta 1).
Friska barn som ännu inte kan förflytta sig, dvs före 4 månaders ålder, ska inte ha blåmärken alls oavsett lokalisation [7, 8]. Vid övergrepp kan blåmärken däremot finnas över hela kroppen, ofta flera samtidigt. Blåmärken på bålen, öronen, kinderna och i nacken hos barn under 4 år ska alltid inge misstanke om misshandel [8]. Detta gäller även blåmärken över mjukdelar, med avtryck av fingergrepp eller föremål samt förekomst av multipla likartade blåmärken [9]. Hos barn i förskoleåldern kan blåmärken ses som resultat av försvar mot utdelade slag; oftast på underarmar, på överarmar och på lårens utsidor [7, 8].
Nyligen publicerade data indikerar att samtidig förekomst av petekier och blåmärken är starkt prediktivt för misshandel [10]. Å andra sidan tycks det inte finnas någon vetenskaplig grund för den länge vedertagna åsikten att blåmärkens ålder kan fastställas utifrån deras färg [11].
Trots ökad barnsäkerhet med totalt sett färre brännskador över tid är brännskador vanliga på akutmottagningar, särskilt bland barn under 5 år [12]. Accidentella brännskador är beroende av barns förmåga att röra sig. I västvärlden utgörs brännskador framför allt av skållskador [7]. Accidentella skållskador beror oftast på het vätska som barnet tippat över sig själv på de övre extremiteterna, ansiktet eller bålens framsida. Även om dessa tillbud ofta betraktas som olycksfall bör man vara medveten om att de kan ha uppstått till följd av bristande tillsyn. Tillfogade skållskador känns igen på sina typiska »nedsänkningsmönster« och drabbar särskilt händer, fötter, skinkor och sätet. De kan se ut som sockor eller handskar eller ge sparad hel hud i ljumskvecken efter att barnets sänkts ned i het vätska. Tillfogade brännskador är oftare djupare och allvarligare än accidentella, då normala avvärjningsrörelser förhindras [13].
Frakturer
Frakturer är det näst vanligaste fyndet vid barnmisshandel efter hudskador. Alla typer av frakturer kan orsakas av misshandel även om vissa frakturer, såsom metafysära extremitetsfrakturer och revbensfrakturer, har hög specificitet för misshandel hos små barn [7, 14]. Multipla frakturer är betydligt vanligare vid misshandel än vid olycksfall [14]. Även för frakturer blir barnets ålder och rörelseförmåga, liksom händelsebeskrivningen, avgörande för bedömningen (Fakta 2) [14, 15].
Femur-, humerus- och tibiafrakturer är de vanligaste frakturtyperna på långa rörben orsakade av barnmisshandel. Bland barn som inte går är de flesta femurfrakturerna orsakade av misshandel, medan de hos gående barn vanligen beror på olycksfall [14]. Sambandet mellan våld och humerusfrakturer är, jämfört med sambandet till femurfrakturerna, ännu större hos barn under 3 år. Starkast är sambandet bland barn yngre än 15 månader [7, 15]. Typen av fraktur kan också säga något om uppkomstmekanismen då spiral- och sneda frakturer är de vanligaste typerna till följd av våld mot barn under 5 år [7, 14].
Revbensfrakturer, särskilt de posteriora, har mycket hög sannolikhet för att vara orsakade av barnmisshandel [7, 14–16]. De är mycket sällan accidentella men kan förekomma som resultat av metabol skelettsjukdom, förlossningsskada och större trauma [7].
Skallfrakturer är relativt vanliga bland små barn. Linjära frakturer av parietalbenet är särskilt vanliga hos barn under ett år och vanligen orsakade av fall från låg höjd [14]. Bilaterala komplexa frakturer utan god förklaring bör betraktas som tillfogade [14]. En tredjedel av skallfrakturerna hos små barn beräknas kunna vara orsakade av våld, men när det inte rör sig om typfall är skademekanismerna för skallfrakturer svåra att särskilja [7, 15]. Stor uppmärksamhet har i stället riktats mot att förstå tillfogade intrakraniella skallskador hos små barn.
»Abusive head trauma«
Majoriteten av alla allvarliga traumatiska skallskador hos spädbarn tillkommer genom tillfogat yttre våld, benämnt »abusive head trauma« (AHT) eller på svenska »tillfogad skallskada«. AHT betecknar allvarliga tillfogade skallskador även hos något äldre barn och har ersatt det tidigare »shaken baby syndrome« som utgjorde en mekanistisk beskrivning av en möjlig orsak till tillfogade skallskador [17, 18]. Beteckningen AHT öppnar således för inkludering av skallskador hos späda barn oavsett om våldet bestått i skakning, dunkning mot ett underlag, klämning eller en kombination av dessa.
AHT definieras enligt det amerikanska Centers for Disease Control and Prevention som skador på skallben och/eller intrakraniella strukturer hos små barn (< 5 år) till följd av tillfogat trubbigt våld och/eller våldsam skakning [18]. De intrakraniella skador som ses är framför allt subduralhematom till följd av avslitning av bryggvener, men blödningar subaraknoidalt, epiduralt, intraventrikulärt och i hjärnparenkymet kan också förekomma. Störst risk för denna typ av skador löper barn yngre än 12 månader [16, 19].
AHT kan vara förknippat med andra fynd som är typiska för spädbarnsmisshandel, såsom utbredda retinala blödningar, frakturer på revben, skallben eller långa rörben, apnéer, kramper eller blåmärken i huvud- eller nackregion [16]. Oavsett uppkomstmekanism är AHT ett tillstånd med betydande risk för morbiditet i form av neurologiska sequelae och mortalitet hos de drabbade spädbarnen [17].
Incidensen av AHT i Sverige är inte känd, men internationella epidemiologiska studier visar en förekomst på 20–30 fall per 100 000 barn under ett års ålder, med högst incidens vid 2–3 månaders ålder. Vid denna ålder är skrikighet hos spädbarn vanligast och uppfattas som en utlösande faktor för våldet. Skador som överensstämmer med AHT har påvisats hos barn under hela förskoleåldern men är ovanliga efter två års ålder [19].
Barn med AHT presenterar sig med varierande symtom och fynd, vilket gör att både fördröjda diagnoser och missade fall är vanliga [20]. Vissa barn uppvisar ospecifika symtom som skrikighet, ovilja att äta, kräkningar utan diarréer, oförklarlig anemi och ökande huvudomfång. För andra barn söker man sjukvård med mer dramatiska symtom såsom kramper, medvetandepåverkan, andningsuppehåll eller dödsfall. Uppmärksamhet bör fästas vid när föräldrar/vårdnadshavare uppger avsaknad av eller trivialt trauma, t ex fall från låg höjd, vilket inte kan stämma överens med de allvarliga symtomen [20].
Aktuell forskning visar att om ett barn under 3 år med intrakraniella skador samtidigt har 3 eller fler av 6 specifika symtom (retinal blödning, fraktur på revben eller långa rörben, apné, kramp eller blåmärke i huvud-/nackregion), så är detta mycket specifikt för AHT [16].
Inre organskador
Traumatisk inre organskada är följden av allvarlig barnmisshandel. Inre organskada är betydligt mindre vanligt än skador på hud, skelett eller hjärna och beskrivs som en »sällsynt men dödlig form av barnmisshandel« [21]. Med en mortalitet på 40–50 procent är inre organskada den näst vanligaste dödsorsaken till följd av barnmisshandel efter AHT. Mortaliteten i anslutning till traumatiska allvarliga bukskador är högre hos barn som misshandlats än hos barn som varit utsatta för olycksfall med hög energi [21, 22].
Spektret av inre organskador är stort, kan drabba alla bukorgan och innefattar även intratorakala skador [23]. Bukskadorna domineras av lever- och tunntarmsskador, med särskilt hög specificitet för skador på duodenums distala del [23]. Tillfogade bukskador ses framför allt hos förskolebarn, till skillnad från accidentella bukskador som är vanligare i skolåldern [21, 23].
Mörkertalet för traumatiska inre organskador är sannolikt stort då datortomografi (DT) och laboratorieundersökningar endast görs på barn med uppenbara symtom såsom blåmärken över buken eller uppspänd buk. Dessa symtom saknas ofta vid inre organskada, åtminstone initialt, varför diagnosen ofta fördröjs eller missas trots samtidiga andra tecken på misshandel [23].
Diagnostik
Det är viktigt att läkaren är uppmärksam på tecken och symtom förenliga med både AHT och annan barnmisshandel och vet hur man inleder en objektiv och noggrann utredning [14, 17]. Kontakt med barnläkare som har speciell kompetens för bedömning av barnmisshandel är värdefull för att stämma av att en fullständig utredning och dokumentation säkras. Denna kompetens håller på att bildas vid flera kliniker i landet.
Vid all misstanke om barnmisshandel ska barnets hela kroppsyta inklusive munhåla, öron och yttre genitalia undersökas samt alla fynd dokumenteras. Även negativa fynd dokumenteras. Barnets vikt och huvudomfång ska mätas. En noggrann dokumentation av undersökningen i patientjournalen, med tillägg av digitala bilder av samtliga hudskador, säkrar ett gediget underlag för en senare rättsmedicinsk bedömning. En sammanställning av de olika delarna i en basal medicinsk utredning vid misstanke om barnmisshandel ses i Tabell I. Den laborativa och radiologiska utredningen styrs av den kliniska bedömningen [14].
Vid symtom förenliga med AHT ska DT alternativt MR-undersökning av skallen genomföras för att utesluta eller verifiera intrakraniella blödningar och skador i hjärnparenkymet. DT/MR av skallen bör även göras på alla barn yngre än 2–3 år där misstanke om misshandel föreligger [14, 24]. Vid alla fall av sannolik AHT bör utredningen kompletteras med MR-undersökning av hela ryggen [25], då ny forskning visat att subduralhematom utmed ryggmärgen är vanliga undersökningsfynd vid AHT [26].
Ögonbottenundersökning ska genomföras inom det närmaste dygnet och utföras av ögonläkare med erfarenhet av pediatrisk bedömning. Helst ska ögonbottnarna fotodokumenteras eftersom utbredda retinala blödningar i ögonbottens olika skikt är ett mycket specifikt fynd vid AHT [27].
Vid misshandel påträffas inte sällan multipla frakturer, ibland subkliniska och med olika ålder. Vid klinisk misshandelsmisstanke ska en radiologisk skelettöversikt (enligt ett särskilt protokoll omfattande ett 20-tal bilder) frikostigt utföras på barn under 2 år och övervägas för barn 2–5 år [14]. Vid påvisad fraktur, eller stark klinisk misstanke om fraktur som inte verifierats, ska ny röntgen göras efter 2–3 veckor [14, 28]. Undersökningarna bör bedömas av pediatrisk radiolog med erfarenhet av tillfogade skelettskador [29]. Remissen ska vara tydligt märkt med frågeställningarna uppkomstmekanism och skadans ålder, respektive differentialdiagnoser, så att dessa bedömningar inte missas på grund av bristande kommunikation i vårdkedjan.
Vid alla fall av känd eller misstänkt barnmisshandel med avvikande laboratorievärden i screening eller med bukstatus som inger misstanke om traumatisk skada bör kirurg konsulteras och DT av buken övervägas [23].
Differentialdiagnostik
Den undersökande läkaren har ansvaret för att tänka differentialdiagnostiskt brett utan att tappa bort barnmisshandelsmisstanken på vägen. Den sammantagna kliniska bilden och undersökningsfynden avgör vilka utredningar som är aktuella [14, 30, 31]. Det är viktigt att arbeta systematiskt och gärna med stöd av kollegor som har särskild erfarenhet vid något av landets barnskyddsteam.
Vid oförklarliga eller orimligt förklarade blåmärken och intrakraniella blödningar hos spädbarn gäller det att skilja ut barn som kan ha utsatts för barnmisshandel från barn med bakomliggande sjukdom med blödningsrisk [30-32]. Exempel på differentialdiagnostiska alternativ ses i Tabell I. Konsultation av koagulationsexpert bör övervägas.
Barnmisshandel är den vanligaste orsaken till multipla frakturer [14]. Samtidigt finns differentialdiagnostiska tillstånd som kan vara både subtila (t ex osteogenesis imperfecta typ I och IV) och svåra att diagnostisera (Tabell I).
Vid bakomliggande sjukdom med ökad risk för blödning eller skelettfrakturer är det viktigt att även fortsatt ha barnmisshandel i åtanke då detta ändå kan ha förekommit och eventuellt förvärrat barnets bakomliggande sjukdom. Det är också känt att barn med kronisk sjukdom eller funktionsnedsättning har ökad risk för barnmisshandel [33]. Anmälan till socialtjänsten till skydd för ett barn får aldrig försenas på grund av en medicinsk utredning.
Juridiska kontroverser
År 1962 publicerade barnläkaren C Henry Kempe artikeln »The battered-child syndrome« [34], som kom att förändra sjukvårdens syn på förekomsten av misshandel av små barn. Kempe var inte först med att beskriva de skador som i dag förknippas med AHT, men han presenterade den första epidemiologiska studien innehållande flera nyckelaspekter som gäller för utredningen av misstänkt barnmisshandel ännu i dag.
Vi har nu flera decenniers erfarenhet och kraftigt ökad kunskap om misshandel av små barn att arbeta utifrån. På senare tid har kontroverser av juridisk karaktär uppstått inom rättsväsendet vad gäller AHT. Detta gäller däremot inte inom det medicinska området. Mer än femton internationella och nationella medicinska föreningar inklusive WHO och USA:s folkhälsomyndighet står bakom diagnosen »abusive head trauma« [35]. De medicinska tillstånd som finns med i differentialdiagnostiken vid utredning av små barn med allvarliga skallskador kan oftast ganska enkelt bedömas av läkare med barnmedicinsk kunskap och med stöd av radiologiska undersökningar och laboratoriestudier. Vid svårigheter kan dessa diagnostiska svårigheter lösas i samverkan med andra barnexperter inom radiologi, neurologi, neurokirurgi, oftalmologi och rättsmedicin.
För juridiska syften inom amerikanskt och brittiskt rättsväsende har det dock lanserats alternativa medicinska teorier, vilka även nått Sverige. En sådan alternativ hypotes lanserades genom en kommentar i Pediatric Radiology 2008 och gällde multipla skelettfrakturer hos små barn [36]. Författarna påstod att medfödd subklinisk D-vitaminbrist hos nyfödda skulle förklara de multipla frakturer som anses typiska för barnmisshandel. Patientdata publicerades utan angivande av källan och misstänks ha kommit från läkarnas eget arbete där de anlitats av försvarsadvokater i rättsfall. Författarna har inte bidragit med ytterligare vetenskapliga publikationer i ämnet, trots förfrågan. Däremot har andra forskare publicerat resultat som inte kunnat styrka något samband mellan konstaterad D-vitaminbrist och frakturer hos misshandlade små barn [14, 37].
Anmälningsskyldighet
Det är sjukvårdens uppgift att professionellt kartlägga, behandla och dokumentera barnets skador – inte att vare sig skuldbelägga eller döma. Däremot omfattas all personal inom hälso- och sjukvården av skyldigheten enligt 14 kap 1 § socialtjänstlagen (SoL) att genast anmäla till socialnämnden när man i verksamheten »får kännedom om eller misstänker att ett barn far illa« [38]. Vid misstanke om brott ska samverkan mellan sjukvård, socialtjänst och polis ske omedelbart för att säkerställa skydd av barnet och säkra bevis för brottsutredningen. I det aktuella vägledningsdokumentet från Socialstyrelsen från september 2013 påpekas att hälso- och sjukvården brister i sin efterlevnad av socialtjänstlagen, trots att anmälningsplikten är absolut och inte kräver några bevis [38].
Misshandlade barn som inte uppmärksammas och handläggs korrekt, vilket inkluderar skydd för deras säkerhet, löper stor risk att utsättas för upprepat våld. I en aktuell studie av spädbarn som bedömts för barnmisshandel konstaterades att tecken på lindrig misshandel ofta föregått allvarligare barnmisshandel. Vart fjärde spädbarn som bedömdes ha misshandlats hade en tidigare sjukvårdskontakt på grund av sannolik misshandel, vilket helt saknades bland de barn som inte misshandlats [20].
Det är en delikat uppgift för alla som arbetar med barn att känna igen tecken på övergrepp och agera därefter. Alla typer av skador hos barn som inte stämmer med barnets mognad, angiven uppkomstmekanism eller där det finns uppgifter om tidigare oförklarliga skador ska föranleda misstanke om barnmisshandel. För de yngsta barnen, som inte själva kan berätta vad de varit med om, är läkarens ansvar och barnperspektiv i sin yrkesutövning särskilt viktigt.
Att särskilja barnmisshandel från annan bakomliggande sjukdom kräver ett differentialdiagnostiskt tänkande och ett systematiskt arbetssätt där »alla stenar vänds«. Förutsättningar för detta är att läkare i akutverksamhet med barn är á jour med aktuell forskning (Fakta 3) och lagstiftning inom området och att varje barnklinik har för alla väl kända rutiner för handläggning av misstänkt barnmisshandel samt ett uppbyggt kontaktnät med kompletterande expertis.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Samband mellan blåmärkens lokal och misshandel av barn
Lägre sannolikhet för misshandel
Panna
Under hakan
Armbågar
Höfter
Skenben
Anklar
Högre sannolikhet för misshandel
Ansikte
Öron
Underarmar
Nacke
Överarmar
Bål
Händer
Genitalia
Skinkor
Anteriora, mediala låren
Mönster
Dask eller märke av händer
Märke av föremål
Bitmärken av vuxna
Grupper av blåmärken
Flera likformiga blåmärken
Stor anhopning av blåmärken
Fakta 2. Markörer för misshandel som orsak till frakturer hos små barn.
- Ingen skada i anamnesen
- Den beskrivna skademekanismen, eller kraften i densamma, stämmer inte med frakturen
- Vårdnadshavarna anger olika händelseförlopp, där uppgifterna förändras över tid
- Fraktur hos barn som inte kan gå
- Fraktur med hög specificitet för barnmisshandel
- Multipla frakturer
- Frakturer med olika ålder
- Andra samtidiga eller tidigare skador som inger misstanke om barnmisshandel
- Fördröjd kontakt med sjukvården efter skadetillfället
Fakta 3. Cardiff Child Protection systematic reviews – CORE INFO (http://www.core-info.cardiff.ac.uk/)
- Bygger på ett samarbete mellan National Society for the Prevention of Cruelty to Children och Early Years research section of the Cochrane Institute of Primary Care and Public Health, Department of Child Health, School of Medicine, Cardiff University.
- Innehåller systematiska uppdaterade översiktsartiklar avseende fysisk och psykisk misshandel samt vanvård av barn.
- Involverar experter inom pediatriken, från barnskyddsteam samt hälso- och sjukvården i Storbritannien.
























