Samverkan mellan läkare kring en patients behandling kräver samsyn kring roller och ansvar för egna ordinationer och uppföljning av dessa samt för den samlade behandlingen.
Den modell och den ansvarsfördelning som beskrivs i artikeln utgör underlag för ett gemensamt ställningstagande från Sveriges läkarförbund samt Sveriges läkemedelskommittéer.
Utgångspunkten för hur ansvaret för ordinationer kan fördelas är hur patienten kan tänkas tolka läkarens ansvar.
Fyra olika roller vid ordination av läkemedel beskrivs. I ett och samma patient–läkarmöte kan flera roller finnas.
Socialstyrelsen behöver förtydliga roller och ansvar vid ordination av läkemedel till patient.
Möjligheterna att behandla patienter effektivt med läkemedel ökar hela tiden genom nya läkemedel och indikationer. Fler äldre, en högre ambitionsnivå samt ökad specialisering har också lett till fler vårdkontakter för många patienter. Ett högt prioriterat projekt i den nationella läkemedelsstrategin är införandet av en samlad läkemedelslista i öppenvård (baserat på en nationell ordinationsdatabas) [1]. För att detta ska kunna ge den nytta som är målet – och inte innebära nya risker för patientsäkerheten – måste läkarkåren vara överens om arbetssätt, roller och ansvar för patientens läkemedelsbehandling. Detta är inte fallet i dag [2-5].
Syftet med denna artikel är att beskriva en modell för hur roller kring, och ansvar för, läkemedelslistan kan fördelas mellan olika förskrivare. Detta gäller oavsett om IT-stöd, till exempel i form av elektronisk patientjournal, finns eller ej. Rådet för läkemedel, IT och medicinteknik vid Sveriges läkarförbund samt läkemedelskommittéerna i Sverige har genom diskussioner bidragit till att utveckla modellen. Baserat på denna av oss framtagna modell har Sveriges läkarförbund och Sveriges nätverk för läkemedelskommittéer nu fastställt åtta punkter som beskriver hur ansvaret för läkemedelsordinationer och för patientens samlade läkemedelsbehandling bäst hanteras i olika situationer [6].
Brister i patientsäkerhet
I öppenvård är det patienten som på egen hand, eventuellt med stöd från anhöriga, bekanta eller omsorgspersonal, förväntas genomföra behandlingen. För att det ska vara möjligt behöver patienten bland annat känna till vilka läkemedel som ska tas ur vilka förpackningar, hur, när och varför dessa läkemedel ska tas, för vilken sjukdom de är avsedda samt vilka behandlingsmålen är. Dessutom behöver patienten känna till när och hur läkemedel ska följas upp och recept eventuellt förnyas samt vilken/vilka läkare som är ansvariga för detta. I praktiken försvåras i dag genomförandet av behandlingen i hemmet genom att generiskt utbyte leder till att namn och utseende på förpackningar och tabletter med samma substans varierar över tid.
Under de senaste åren har arbetet med att förbättra patientsäkerheten allt mer fokuserat på de fel som uppstår i vårdens övergångar när ansvaret för en patient övertas av ny vårdpersonal. Information om läkemedel är ett av de stora problemen i dessa övergångar [7]. Sveriges nätverk för läkemedelskommittéer tog 2009 fram ett dokument som beskrev ansvaret för den samlade läkemedelslistan i den elektroniska patientjournalen [8]. Detta har bildat underlag till lokala riktlinjer, men följsamheten till dessa är ej dokumenterad.
Tyvärr är läkemedelslistan i patientjournalen inte alltid uppdaterad så att samtliga aktuella läkemedel finns med i aktuell dos och att samtliga inaktuella läkemedel är utsatta. De förteckningar som finns vid apotek i form av läkemedelsförteckningen (de under de senaste 15 månaderna expedierade läkemedlen) och receptregistret/receptdepån (digitalt lagrade, giltiga recept) saknar förutsättningar att beskriva vilka läkemedel patienten förväntas ta en given dag. Dosen kan vara ändrad, läkemedel kan vara utsatta eller inte ha varit kända av läkaren vid ställningstagande till patientens samlade behandling, det kan finnas flera recept på samma läkemedel utfärdade av olika läkare och inaktuella recept kan ligga kvar utan att ha makulerats [9, 10]. Läkare får inte ens med patientens medgivande direkt ta del av uppgifter om patientens samtliga digitalt sparade recept i receptregistret (enligt 6 § lagen [1996:1156] om receptregister). Det är därför inte möjligt för läkaren att till exempel säkerställa att samtliga för patienten olämpliga recept makulerats. Denna brist måste lösas genom en lagändring, men en sådan förändring löser bara frågan om tillgång till information, inte frågor om roller och ansvar.
Uppgifter om patientens egen behandling med receptfria läkemedel, kosttillskott samt egen anpassning av dosering av ordinerade läkemedel saknas ofta i patientjournalen, och finns inte heller tillgängliga i de två apoteksregistren. När detta är information som är betydelsefull för läkarens bedömning så kompletteras journalen med hjälp av patientens uppgifter om detta samt med patientens egen redogörelse för hur ordinerad behandling genomförts.
Olika uppfattningar om ansvar
Ansvar vid läkemedelsbehandling styrs övergripande av hälso- och sjukvårdslagen (1982:763) och patientsäkerhetslagen (2010:659). Det regelverk som direkt reglerar ansvar för ordination av läkemedel är Socialstyrelsens föreskrifter och allmänna råd (SOSFS 2000:1, senast uppdaterade genom SOSFS 2012:9). Där diskuteras dock inte roller och ansvar för ordinatören, oftast läkaren, i situationer med flera av varandra oberoende ordinatörer.
Det saknas även en definition av begreppet ordination i Socialstyrelsens föreskrifter. Enligt Socialstyrelsens termbank [11] är ordination dock liktydigt med »beslut av behörig hälso- och sjukvårdspersonal som är avsett att påverka en patients hälsotillstånd genom en hälso- och sjukvårdsåtgärd«. Enligt termbankens definition är alltså alla de vanligaste besluten kring ett läkemedel – insättning, dosändring, utsättning eller förlängd behandling – ordinationer. Det är oklart om beslut som övertagande av ansvar för behandling och/eller uppföljning respektive att acceptera pågående ordinationer utan förändring också ska ses som ordinationer.
En avhandling från 2009 visade att allmänläkare hade skilda och delvis motstridiga uppfattningar om ansvaret för läkemedelsordinationer, se Figur 1 [2, 5]. Studier hos läkare på sjukhusens akutmottagningar visade att de ansåg att de ytterst är ansvariga för vad de själva ordinerar, men också att den läkare som träffar patienten regelbundet, det vill säga oftast allmänläkaren, ska ta helhetsansvaret för patientens läkemedelsbehandling [3]. I en annan avhandling beskrivs hur allmänläkare och sjukhusläkare såg på en läkemedelslista som både sjukhus och vårdcentral hade tillgång till i en sammanhållen patientjournal [4]. Listan upplevdes ofta innehålla felaktigheter och vara dåligt uppdaterad.
Läkemedelsgenomgångar
År 2012 infördes krav på särskilda läkemedelsgenomgångar i Socialstyrelsens föreskrifter (SOSFS 2000:1) som en följd av att problemen kring framför allt äldres läkemedelsbehandling uppmärksammats [12]. När de nya föreskrifterna om läkemedelsgenomgångar arbetades fram gjordes detta utifrån ett begränsat uppdrag där frågor kring ansvarsfördelning och översyn av termer som ordination, ordinationshandling, doskort med mera inte ingick. Andra viktiga frågor som ansvar och roller för en samlad läkemedelslista lades därför åt sidan i avvaktan på en större genomgång av föreskrifterna.
Enligt föreskrifterna ska en enkel läkemedelsgenomgång erbjudas de patienter som är 75 år eller äldre och som är ordinerade minst fem läkemedel vid besök hos läkare i öppenvård, inskrivning i slutenvård, påbörjad hemsjukvård eller inflyttning i en boendeform eller bostad som omfattas av 18 § hälso- och sjukvårdslagen. Det framgår ej av föreskrifterna eller den tillhörande vägledningen [12] om en enkel läkemedelsgenomgång skiljer sig, och i sådana fall på vilket sätt, från det ansvar läkaren har att vid varje patientbedömning ta reda på vilka läkemedel patienten tar, varför och hur behandlingen följs upp.
Ansvar – grundläggande förutsättningar
En legitimerad läkare har, i motsats till övriga yrkesgrupper med begränsad förskrivningsrätt, möjlighet att ordinera alla läkemedel (utom ett fåtal med särskilda restriktioner som t ex krav på viss specialistkompetens). Bakgrunden till detta är enligt vår tolkning att läkaren förutsätts ha en särskild kompetens att värdera läkemedel i förhållande till andra behandlingar och patientens hela hälsotillstånd. Inom det egna yrkesansvaret har en legitimerad läkare generellt möjlighet att ta ansvar för när den egna kunskapen inte är tillräcklig och patienten därför behöver remitteras eller en kollega konsulteras. Detta ansvar innebär också att läkaren har rätt att ifrågasätta och ändra ordinationer från andra läkare och andra yrkesgrupper.
En möjlig utgångspunkt för diskussionen om roller och ansvar för förskrivare är de uppfattningar som patienter kan förväntas ha. Ett rimligt antagande är att patienten utgår från att den läkare som senast ordinerat ett läkemedel – satt in, ändrat dos, förlängt eller avslutat behandling – gjort detta med utgångspunkt från patientens hela sjukdomsbild och alla läkemedel. Det är också rimligt att anta att patienten i flertalet fall inte utgår från att denna läkare automatiskt tagit över ansvar för uppföljning och bedömning av alla andra enskilda läkemedel.
Läkarens skilda roller och ansvar
Utgår vi från patientens förmodade bild och från det faktum att läkemedel bara är en behandlingsform av flera, blir den annars komplicerade frågan om läkarens ansvar enkel att formulera i tre punkter:
- Den läkare som ger patienten vård har ansvar för att följa upp de behandlingar som denna läkare ordinerar, men också för att dessa och patientens övriga behandlingar fungerar tillsammans.
- Denna läkare har ansvar för att göra en rimlighetsbedömning av att de behandlingar andra läkare tidigare har ordinerat fortfarande är ändamålsenliga i förhållande till patientens samlade hälsotillstånd och pågående behandlingar.
- Läkaren har däremot inte automatiskt tagit över ansvaret för uppföljningen av alla de andra behandlingar som patienten har. Detta ansvar kvarstår hos de läkare som ordinerat respektive behandling senast, enligt första punkten.
Ett annat sätt att uttrycka detta är att en och samma läkare i ett patientmöte har skilda roller för å ena sidan enskilda läkemedel beroende på om läkaren ordinerat dessa eller ej, och å andra sidan för hela behandlingen. Skilda roller innebär också olika ansvar i respektive roller.
Oavsett vad som skett under patient–läkarmötet, och oavsett om läkaren som möter patienten har ordinerat något eller ej, så har denna läkare alltid ett ansvar gentemot patienten att vid behov ge det stöd som patienten behöver för att kunna genomföra de behandlingar som ordinerats tidigare. Detta ansvar kan om frågan ej är akut hanteras genom att läkaren sätter patienten i kontakt med tidigare ordinerande läkare. Däremot kan behandlande läkares ansvar för patientens läkemedelsbehandling inte reduceras genom att hänvisa till en läkare som ej är närvarande vid patient–läkarmötet, till exempel en läkare med särskilt ansvar för patienten vid patientens vårdcentral, utan att ha konsulterat honom/henne.
Exempel på skilda roller
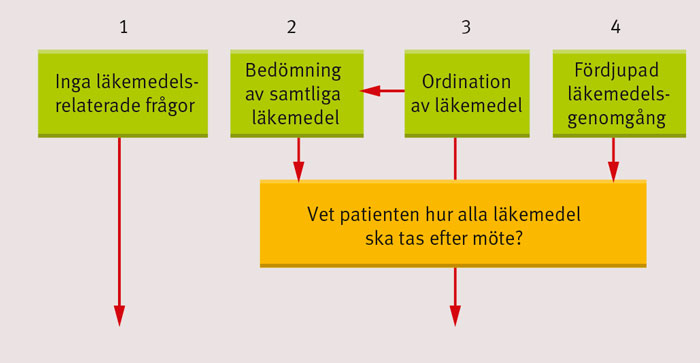
I Figur 2 redovisas fyra skilda, men ofta samtidiga, roller som en enskild läkare kan ha kring patientens enskilda läkemedel samt läkarens ansvar för patientens samlade läkemedelsbehandling. I Figur 3 utvecklas detta med ett tydliggörande av vilka beslut som är aktuella i de skilda rollerna och hur ansvaret för beslut och uppföljning av aktuellt och andra läkemedel ser ut.
Inga läkemedelsrelaterade frågor är den allra enklaste rollen. I ett fåtal konsultationer finns det inget behov av att vare sig ordinera eller bedöma patientens läkemedel.
Bedömning av samtliga läkemedel är en vanlig roll som innebär att läkaren tar reda på vilka läkemedel patienten uppger sig ta och ställer detta i relation till journalens uppgifter om behandling och mål med dessa. Läkaren ordinerar ingenting i denna roll men bedömer översiktligt den samlade behandlingens ändamålsenlighet utifrån patientens sjukdomshistoria och aktuella hälsotillstånd. (Enligt vår bedömning är detta för läkemedel samma åtgärder och ansvar som en »enkel läkemedelsgenomgång« enligt Socialstyrelsens föreskrifter.)
Det är den aktuella läkaren, det vill säga den som möter patienten, som har ansvar för beslutet att inga ytterligare åtgärder behöver vidtas. De läkare som tidigare ordinerat olika läkemedel och har uppföljningsansvar för dessa behåller sitt ansvar för uppföljningen. I denna roll, liksom vid de övriga, har läkaren som möter patienten ett ansvar för att uppmärksamma nytillkomna symtom eller fynd, som till exempel tecken på försämrad njurfunktion, och vidta egna åtgärder eller remittera patienten.
Ordination är den roll där tar läkaren ett aktivt beslut om
- påbörjande eller avslutande av en läkemedelsbehandling,
- förändrad dos eller hantering av läkemedel, och/eller
- förändrad behandlingstid eller uppföljning.
En ordination förutsätter alltid en samtidig »bedömning av samtliga läkemedel« för att ta ställning till eventuella interaktioner.
Vår utgångspunkt är att när, och av vem, uppföljning sker är en integrerad del av en ordination, då detta står i överensstämmelse med Socialstyrelsens termbanksdefinition av ordination. I enlighet med detta borde även följande handlingar ses som en ordination:
- Beslut om förändrad tidpunkt för behandling.
- Övertagande av ansvar för uppföljning.
- Förändrad orsak till eller förändrat mål med behandlingen.
Sådana ordinerade ändringar, okända för den ursprungliga ordinatören, gör att det inte längre är möjligt för honom/henne att vara ansvarig för behandling och uppföljning.
Vid en ordination är det den aktuella läkaren som har ansvaret för beslutet att ordinera ett läkemedel, och därmed också har ansvar för uppföljning av denna läkemedelsbehandling. Läkaren kan vid behov remittera patienten, eller på annat sätt komma överens med annan läkare om att han/hon tar över uppföljningsansvaret för det ordinerade läkemedlet, till exempel genom att uppmärksamma detta i en sammanhållen patientjournal, förutsatt att lokala rutiner stödjer det. För övriga läkemedel gäller att den läkare som tidigare ordinerat olika läkemedel och har uppföljningsansvar för dessa behåller detta ansvar, om inte aktuell läkare väljer att aktivt överta ansvaret.
Fördjupad läkemedelsgenomgång är den fjärde rollen [12]. En fördjupad läkemedelsgenomgång kan övergripande beskrivas som en under läkares ansvar genomförd systematisk bedömning och omprövning av en patients ordinerade och använda läkemedel. Det handlar om en särskild insats som normalt inte kan genomföras inom ramen för en vanlig konsultation med andra samtidiga hälsoproblem. Vid en fördjupad läkemedelsgenomgång gås alla läkemedel igenom och omprövas. Samtidigt tas ställning till ett eventuellt övertagande av ansvaret för uppföljning av de enskilda ordinerade läkemedlen.
De skilda rollerna och de olika typer av ansvar som de innebär kan exemplifieras genom ett patientfall, se Fakta 1. I detta exempel förtydligas också att det är den läkare som patienten just möter som är ansvarig för att vid behov antingen själv hjälpa patienten att ta sina läkemedel på rätt sätt, eller att hänvisa honom/henne vidare.
Diskussion
Det är nödvändigt för läkarkåren att ha en samordnad syn på arbetsroller och ansvar för enskilda ordinationer, respektive för patientens samlade behandling. Detta gäller för alla typer av behandlingar – inte bara läkemedel – och hur de påverkar varandra, men också hur de kan påverkas av patientens hälsotillstånd. Behovet är särskilt uppenbart kring patientens läkemedelslista, vare sig den dokumenteras i en sammanhållen patientjournal i vården eller i en framtida nationell samlad läkemedelslista som en integrerad del av patientjournalen.
Läkaren kommer även med nya IT-lösningar sannolikt mycket sällan att ha en fullständig bild av patientens sjukdom och behandling. Precis som förut kommer läkaren alltid att vara tvungen att fatta beslut utifrån den information som är tillgänglig, via journaler eller genom patientens egna uppgifter. Frågan är alltså inte ny, och inte heller begränsad till enskilda IT-system eller läkemedel.
Vi har i denna artikel beskrivit en modell för hur roller och ansvar för enskilda ordinationer samt för helheten vid varje konsultation kan beskrivas. Modellen utgår från de förväntningar som den enskilde patienten – som förväntas genomföra behandlingen i hemmet på egen hand – kan antas ha på den läkare som han eller hon träffat senast. Modellen är tänkt som en gemensam utgångspunkt för framtagande av nödvändiga riktlinjer, både nationellt och lokalt inom en organisation. Skillnaderna mot tidigare rekommendationer, till exempel läkemedelskommittéernas policydokument från 2009 [8], är i huvudsak två. I vår modell betonas att en läkare vid ett och samma patient–läkarmöte kan ha skilda roller för olika läkemedel hos en patient. Dessutom har modellen förankrats genom en bred remissomgång till Läkarförbundets delföreningar.
Det är viktigt att Socialstyrelsen tydliggör hur ansvaret för patientens läkemedelslista ska tolkas, inte minst eftersom även andra yrkesgrupper än läkare ordinerar läkemedel. Detta kan ske antingen i form av en ändrad föreskrift eller genom en vägledning till befintlig föreskrift. Samtidigt bör Socialstyrelsen förtydliga hur de ser på ordinationsbegreppet, särskilt vid förändrad behandlingstid eller förändrat uppföljningsansvar. En utgångspunkt för detta arbete bör vara den av oss här redovisade – och hos Läkarförbundet samt läkemedelskommittéerna väl förankrade – modellen för roller och ansvar vid ordination.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.





![Figur 1. Skilda sätt som allmänläkare ser på ansvaret för en samlad läkemedelslista enligt Bastholm Rahmner et al [2, 5].](https://lakartidningen.se/wp-content/uploads/EditorialFiles/49/%5bC949%5d/Fig1_webb.jpg)