Schizofreni är en av de svåraste psykiska sjukdomarna. Dock finns evidens för insatser som kan bidra till ett relativt normalt liv för dessa patienter.
Varje beslut som rör val av behandling bör ske i samråd mellan patient och behandlare.
Antipsykotisk läkemedelsbehandling är en förutsättning för rehabilitering men bör kombineras med psykosociala insatser för optimalt resultat.
Den samordnade individuella vårdplanen bör vara styrande för rehabiliteringsprocessen.
För adekvat bedömning av behandlingssvar bör symtomskattning kompletteras med globala mått.
Om en läkemedelsbehandling inte ger fullgott svar bör tillägg av psykosociala insatser övervägas som alternativ till ytterligare läkemedel.
Schizofreni är bland de 10 högst rankade orsakerna till funktionshinder i utvecklade länder världen över [1]. Sjukdomsdebuten sker oftast i åldern 15–30 år. För majoriteten av de drabbade dröjer den psykiatriska behandlingen mer än två år från det att de första symtomen gett sig till känna. Bakgrunden till denna fördröjning är troligen mångfacetterad, men stigmat som är förknippad med sjukdomen utgör en viktig orsak.
Schizofreni är ett syndrom, det vill säga en samling av symtom hos en individ med en varaktighet över lång tid, i de flesta fall livslång. Det är inte en enda sjukdomsenhet utan utgör sannolikt en grupp psykiatriska tillstånd som, i avsaknad av biologiska markörer, ännu inte kan särskiljas från varandra. Symtomen verkar även överlappa med andra psykiatriska tillstånd och utgör dessutom dimensioner som sträcker sig från normalitet till gravt handikappande tillstånd. Avsaknaden av klara gränser mot andra tillstånd gör sjukdomen svår att definiera och därmed även svår att studera. Här skriver vi om schizofreni som om det vore en klart definierad sjukdom, men det är viktigt att komma ihåg att vi troligen använder ordet schizofreni som en term för flera tillstånd med vissa gemensamma drag. I den nya diagnostiska manualen, DSM-5, har huvuddragen för diagnoskriterierna behållits, men psykopatologiska dimensioner har lagts till för att bättre illustrera sjukdomens heterogenitet i förlopp och svårighetsgrad [2].
Sjukdomen kännetecknas av en bristande perception och realitetsprövning av sinnesintryck, vilket kan yttra sig som vanföreställningar, hallucinationer, emotionell dysreglering och oorganiserat beteende. Oftast föregås sjukdomsdebuten av mer subtila tecken som utvecklas gradvis och efter hand leder till nedsättning av psykiska funktioner, personlighetsförändring och social isolering. Det finns vissa belägg för att det under denna så kallade prodromalperiod är möjligt att bromsa utvecklingen till akut sjukdom genom att behandla de symtom som föregår de psykotiska, ofta ångest och depression, med terapi eller symtomlindrande medicin. Det är dock utifrån symtombilden inte möjligt att förutsäga en utveckling till schizofreni med bättre träffsäkerhet än cirka 30 procent, vilket försvårar en generell behandlingsrekommendation [3].
Förlopp och utfall
Hos personer med schizofreni finns ett brett spektrum av utfall, som varierar från normalitet eller minimal funktionsnedsättning till svår kontinuerlig sjukdom med grava funktionshinder. De flesta patienter befinner sig i mitten av spektrumet där det är möjligt att leva ett liv i samhället förutsatt att behandlingen omfattar både medicinering och psykosociala insatser.
Schizofrenisjukdomen är förenad med ökad mortalitet och morbiditet. Upp mot hälften av personer med schizofreni gör någon gång ett självmordsförsök, och cirka 5–10 procent avlider i ett fullbordat självmord [4]. Personer med schizofreni har i medeltal 2,5 gånger ökad dödlighet jämfört med den allmänna befolkningen uttryckt som standardiserad mortalitetskvot (SMR, antalet döda i en sjukdom jämfört med förväntat antal i normalbefolkningen), och den förväntade livslängden är upp till 20 år kortare, främst till följd av hjärt- och kärlsjukdomar sekundära till en ökad frekvens av metabola riskfaktorer [5].
Läkemedelsbehandling adderad till psykosociala insatser
Antipsykotisk läkemedelsbehandling är en förutsättning för andra rehabiliterande insatser. För patienter som inte vill ta medicin kan kognitiv beteendeterapi utgöra ett alternativ enligt en nyligen publicerad randomiserad kontrollerad studie [6]. Då detta är den hittills enda studien som påvisar effekt av terapi i frånvaro av antipsykotisk medicin och dessutom en pilotstudie, kvarstår Socialstyrelsens rekommendation att antipsykotisk läkemedelsbehandling bör ges till alla patienter som uppfyller kriterier för schizofreni, schizoaffektivt syndrom eller vanföreställningssyndrom. Även kort reaktiv psykos omfattas av riktlinjerna, men det finns ett tillägg i rekommendationerna; läkemedlet bör försiktigt trappas ut om patienten varit symtomfri under ett år efter ett första skov av sjukdomen. Detta för att undvika långvarig behandling av personer som inte behöver det [7].
För majoriteten av patienterna gäller att den antipsykotiska behandlingen ges tillsammans med psykosociala insatser eftersom det, trots att antipsykotisk läkemedelsbehandling ger adekvat symtomlindring, oftast kvarstår ett funktionsbortfall som försvårar ett självständigt liv i samhället. I en metaanalys av effekten av antipsykotisk läkemedelsbehandling fann man inte mer än 20 procents skillnad i symtomminskning jämfört med placebo [8]. För att minimera kvarstående symtom och höja patienternas funktionsnivå bör därför som regel evidensbaserade psykosociala insatser adderas till den antipsykotiska läkemedelsbehandlingen.
Aktuella riktlinjer inom psykosområdet
Socialstyrelsen har publicerat två aktuella nationella riktlinjer för behandling av patienter med schizofreni och schizofreniliknande tillstånd. Den första gavs ut 2011 och beskriver de psykosociala insatser som bör tillhandahållas inom psykiatrin [9]. Den andra, om antipsykotisk läkemedelsbehandling, publicerades 2014 [7]. Även Läkemedelsverket har publicerat rekommendationer om antipsykotisk läkemedelsbehandling [10]. De båda sistnämnda baserades på det vetenskapliga underlaget i SBU:s rapport om antipsykotisk läkemedelsbehandling, som publicerades 2012 [11]. Dessa riktlinjer är sinsemellan kalibrerade och ger liknande budskap men ur lite olika perspektiv. Socialstyrelsens riktlinjer ger rekommendationer på gruppnivå och riktar sig till beslutsfattare medan Läkemedelsverket ger mer handfasta råd som direkt kan användas i den kliniska situationen. SBU-rapporten är en sammanställning av det vetenskapliga evidensläget och lämpar sig bäst att använda som vetenskapligt underlag för kliniska riktlinjer.
I ett nästa steg planeras en ny nationell riktlinje från Socialstyrelsen där antipsykotisk läkemedelsbehandling och psykosociala insatser ska integreras i en och samma publikation för att tydliggöra hur de två behandlingsinsatserna bör kombineras för en optimal behandlingseffekt. Denna artikel hämtar fakta från alla de ovan nämnda publikationerna, och författarna har varit delaktiga i framtagandet av dem alla.
Att mäta effekter av behandling
Den vanligaste metoden att mäta effekt av antipsykotisk läkemedelsbehandling är en skattningsskala för positiva och negativa symtom vid schizofreni, PANSS (Positive and negative syndrom scale for schizophrenia) [12]. I SBU-rapporten har 50 procents reduktion av PANSS-poängen definierats som »respons«, det vill säga att personen har förbättrats påtagligt av behandlingen. Andra symtomskalor för kliniskt bruk är remissionsskalan RS-S med 8 punkter hämtade från PANSS-skalans 30. Dessa 8 punkter har valts då de bäst speglar om läkemedelsbehandlingen inneburit remission, det vill säga ett fullgott behandlingssvar [13]. En patient i remission kan inte ha någon av punkterna med högre poäng än 3 av maximalt 7 under de senaste sex månaderna [13]. Bland personer med kronisk schizofreni brukar andelen patienter i remission vara cirka 30 procent [14].
Man bör även kombinera symtomskattning med globala mått då symtombilden inte fullt ut avspeglar den psykosociala funktionsnivån. Clinical global impression scale (CGI) kan indelas i två globala mått; Clinical global impression – improvement (CGI-I) och Clinical global impression – severity (CGI-S) [15, 16]. Global assessment of functioning (GAF) är en annan global skattning som är enkel att använda och dessutom har ett prediktivt värde för förväntad prognos och anhörigbördans storlek [17]. För att skatta depression kan Calgary depression scale for schizophrenia (CDSS) användas. Skalan är också användbar för att skatta suicidrisk [18].
Med de nationella riktlinjerna för psykosociala insatser har det blivit allt tydligare att även andra mått behövs för att mäta om behandlingen är meningsfull för patienten. Till dessa mått hör livskvalitet, som WHO har definierat som personens upplevelse av sitt liv i relation till egna mål och förväntningar och omgivningens kulturbetingade värderingar [19]. I Nationella riktlinjer för psykosociala insatser finns även en stor mängd andra utfallsmått, till exempel frekvens av återfall i sjukdom, antalet dagar på sjukhus, upplevelse av delaktighet, kunskap om sjukdomen och psykosocial funktion [20].
En svårighet som troligen gäller flera kroniska sjukdomar är att det i den kliniska situationen är svårt att mäta framsteg hos patienter som bara delvis förbättras av behandling. Om en patient förbättras, men inte blir helt återställd, tenderar vi att laborera med flera läkemedel. Risken finns att nettoeffekten blir en försämring eftersom patienten har kvar sina residualsymtom och dessutom får ökade biverkningar. För att stärka reliabiliteten av behandlingseffekten och därmed öka möjligheten till en jämlik och adekvat behandling, kan behandlaren ha hjälp av behandlingsalgoritmer som anger dos- och tidsförlopp och hur man mäter förbättring [21] (Tabell I).
Biverkningar och effekt som grund för val av läkemedel
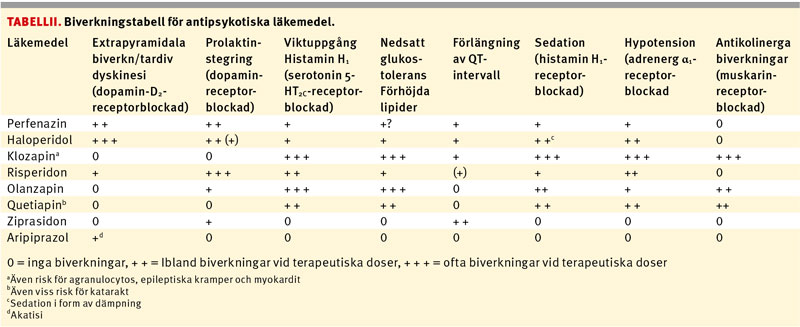
Det finns små skillnader i effektivitet mellan olika antipsykotiska läkemedel. Dessa blygsamma skillnader kan vara viktiga för den enskilda patienten, då även en liten förbättring kan vara avgörande för funktionen. För flertalet patienter är biverkningarna besvärande. De läkemedelsutlösta biverkningarna skiljer sig generellt mer åt än preparatens eftersträvansvärda effekter. Detta i kombination med att patienterna inte alltid inser och uppskattar läkemedlets goda effekter leder ofta till behandlingsavbrott och återinsjuknanden. Återinsjuknanden innebär inte sällan att viktiga sociala sammanhang och engagemang, som exempelvis arbete och vänkontakter, avbryts och kan vara svåra att återuppta. Det kan därför ibland vara mera värt att patienten är följsam till behandlingen än att den mest optimala läkemedelsbehandlingen ordineras. Om exempelvis en patient föredrar ett mindre effektivt läkemedel eller lägre dos än det som psykiatern skulle ha rekommenderat kan vinsten vara att patienten är följsam till behandlingen, vilket är långsiktigt bättre för prognosen. En sammanvägning av effekt och biverkningar är därför den bästa grunden för valet av läkemedel. Valet bör göras tillsammans med patienten enligt principen för delat beslutsfattande (se nedan). Behandlaren kan ha nytta av en biverkningstabell när han/hon träffar en patient för att besluta kring valet av läkemedel [22] (Tabell II).
Delat beslutsfattande
Varje behandlings- och stödinsats, inte minst läkemedelsbehandling, bör beslutas i samråd med patienten. Det så kallade delade beslutsfattandet är en strukturerad och evidensbaserad metod som ger bättre resultat i form av följsamhet, ansvarstagande och delaktighet från patienten [23]. Metoden innebär en särskild utmaning när det gäller patienter med nedsatta kognitiva funktioner, men tiden och mödan betalar sig oftast eftersom patienterna upplever sig mer delaktiga, vilket ökar deras motivation till ökat ansvar och följsamhet till behandlingen. Förutsättningarna att lyckas förbättras ytterligare om patienten har en kontaktperson eller en vård- och stödsamordnare (case manager) som kan hjälpa honom/henne med att förbereda frågor inför läkarbesöket, skriva ner svaren och sammanfatta alla insatser i en vård- och behandlingsplan med patientens livsmål som målsättning. Delaktighet av närstående stärker oftast ytterligare ett delat beslutsfattande (Figur 1).
Rekommendationer för individualiserad behandling
När väl diagnosen är ställd ger den en översiktlig vägledning beträffande den typ av behandling psykiatrin bör erbjuda; i fallet schizofreni antipsykotisk läkemedelsbehandling i kombination med psykosociala insatser. För att ge patienten en mer individualiserad behandling bör man ytterligare analysera behov genom att definiera patientens specifika besvär eller problem i relation till det patienten önskar uppnå med behandlingen.
I Socialstyrelsens nationella riktlinjer kallas patientens problem för »tillstånd«, och för varje tillstånd finns en åtgärd som avhjälper eller lindrar problemet – detta kallas »tillstånds- och åtgärdspar«. Tillstånden definieras som det sjukdomsrelaterade problem som utgör ett hinder för rehabiliteringen, och åtgärden är den behandlingsinsats som minskar eller undanröjer problemet. Ett exempel på tillstånd kan vara om patientens symtom bara delvis reduceras av antipsykotisk läkemedelsbehandling, och en korresponderande evidensbaserad åtgärd kan då vara att lägga till kognitiv beteendeterapi. Ett tillstånd kan också vara en specifik sjukdomsfas – ett exempel är prodromalfasen – och den åtgärd som här paras med tillståndet är den behandlings- eller stödinsats som utgör den bästa interventionen för den aktuella sjukdomsfasen.
I dag finns som ovan nämnts två separata nationella riktlinjer – den ena beskriver psykosociala insatser och den andra antipsykotisk läkemedelsbehandling [7, 9]. I nästa version av nationella riktlinjer som planeras att sammanställas under 2016–2017 kommer antipsykotisk läkemedelsbehandling att integreras med psykosociala insatser. I den kliniska vardagen bör vi dock förhålla oss till de bägge riktlinjerna redan i dag.
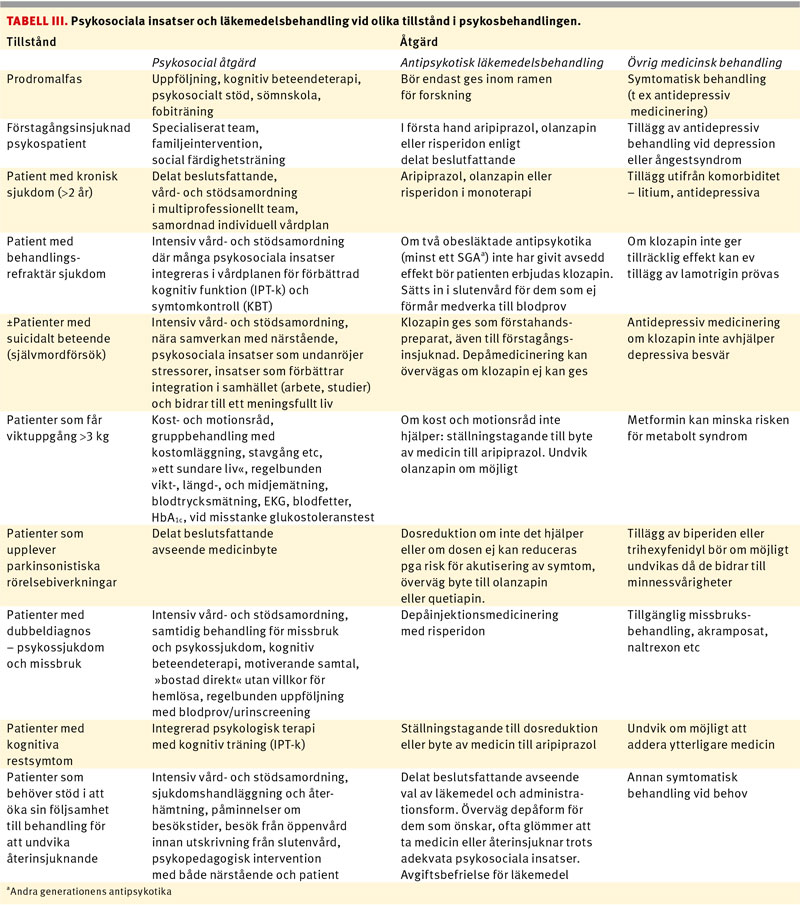
Vi presenterar i Tabell III en sammanställning som sammanlänkar de båda riktlinjerna utifrån aktuell evidens. Vi vill dock betona att det kommer att göras en uppdatering av det vetenskapliga underlaget som möjligen kan addera något till denna framställning. De rekommendationer som finns i dag kommer dock sannolikt att finnas kvar, eftersom de baserar sig på all hittillsvarande forskning av god kvalitet.
Vad innebär riktlinjerna för läkarrollen och arbetssättet?
För de flesta patienter med psykossjukdom behövs en nära kontaktperson, som stöder och hjälper till med planering av vården. Det delade beslutsfattandet gäller all planering och syftar ytterst till att patienten ska uppleva en ökad delaktighet och känsla av egenmakt. Det centrala är därför att patienten, de närstående och närmaste kontaktperson tillåts vara bärare och planerare av vårdprocessen. Verktyget för detta bör då vara den samordnade individuella vårdplanen. Läkaren liksom psykologer och kuratorer i det multiprofessionella teamet, bör betrakta sig som resurspersoner och därför förhålla sig respektfullt till processen och inte ingripa opåkallat. Däremot är de viktiga när det gäller att bistå utifrån sin expertis, vad läkaren beträffar till exempel i val av läkemedel, att skatta risker (t ex suicidalitet) och att upptäcka somatisk sjukdom. Detta arbetssätt gäller under förutsättning att den närmaste kontaktpersonen har en adekvat utbildning och erfarenhet av arbetssättet. För närvarande finns det ett behov av utbildning av dessa kontaktpersoner liksom av att införa rutiner i den psykiatriska vården som stödjer arbetet enligt modellen med vård- och stödsamordnare i ett multiprofessionellt team [24]. Brukarinflytande är en annan viktig komponent i den psykiatriska vårdutvecklingen. De med egen erfarenhet av sjukdomen upptäcker ofta brister i rutiner, förhållningssätt och samverkan för vilka psykiatrins personal kan vara »hemmablinda« men som kan vara mycket viktiga för ett framgångsrikt arbete. Utvärderingar av det psykiatriska teamets arbete bör omfatta skattningar av hur väl enheten följer rekommendationerna att tillhandahålla evidensbaserade insatser, enkätundersökningar av patienternas upplevelse av delaktighet och bemötande och hur det faktiskt går för patienterna i samhället.
En av de viktigaste rehabiliterande insatserna är återgång i arbete för de patienter som önskar det. Tillgänglig forskning indikerar att 60 procent kan arbeta med individuell planering och stöd enligt metoden »individanpassat stöd till arbete« (supported employment) [25]. Insatsen bör ske i samverkan mellan psykiatrin, socialtjänsten, Försäkringskassan och Arbetsförmedlingen. Det är väsentligt att utvärdera hur många patienter som återgår i arbete då detta utvärderar en rad viktiga kvalitetsindikatorer inom psykiatrin: samverkan med vårdgrannar, förmågan till strukturerad vårdplanering och förmågan att tillvarata patienternas önskemål.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
(uppdaterad 2021-05-26)