De symtom som karakteriserar schizofreni är dels positiva symtom som hallucinationer och vanföreställningar, dels negativa symtom som minskade känslouttryck och viljelöshet (avoli). Kognitiv nedsättning är vanlig och innebär ett allvarligt funktionshinder.
Risken för självmord och våld mot andra är svår att bedöma, men kända riskfaktorer bör identifieras.
Risken för att personer med schizofreni utför våldshandlingar är ökad, men risken är övervärderad och sammanblandad med rädsla för psykisk sjukdom.
Av yttersta vikt för att förhindra självmord och våld mot andra är att en bra och sammanhållen behandling för schizofreni kan erbjudas.
Som organisatorisk modell rekommenderas vård- och stödsamordning (case management) i ett multiprofessionellt team.
Psykotiska tillstånd uppstår då CNS-funktioner för perception och mental bearbetning av information samt tal och beteende förändras [1, 2]. Den kliniska bilden vid psykotiskt tillstånd innefattar hallucinationer, vanföreställningar och desorganiserat tal och beteende. Symtomen måste ha en svårighetsgrad som påverkar individens funktionsnivå i det dagliga livet för att fylla kriterier för psykosdiagnos.
Även andra typer av symtom som stämningslägesförskjutning och ångestsymtom är vanliga vid psykotiska tillstånd.
Symtombeskrivning
En vanlig indelning av symtom vid psykossjukdom är i positiva och negativa symtom samt kognitiva symtomdimensioner (Tabell I).
Positiva symtom. Med hallucinationer avses mentala upplevelser som liknar sinnesupplevelser, men utan att det föreligger motsvarande yttre stimuli. Rösthallucinationer är den vanligaste formen vid psykoser. Identifiering av symtomet baseras huvudsakligen på rapport från patienten. Det finns en rad angränsande fenomen, t ex olika typer av förvrängningar av perceptioner. Isolerade rösthallucinationer är inte alltid av klinisk betydelse och kan finnas hos några procent av befolkningen [3].
Med vanföreställningar avses idéer om verkligheten som inte stämmer, som inte delas av andra och som ofta är starka och affektladdade. Vanföreställningarna påverkar individens beteende på icke-adaptiva sätt. Individen feltolkar sina sinnesintryck, ger detaljer felaktig betydelse och laddning och tycker sig se samband som inte föreligger. Ofta förvränger individen uppfattningen av situationer på ett systematiskt sätt utifrån ett sammanhängande system av vanföreställningar.
Med desorganiserat tal och beteende avses tal och beteende som inte hänger ihop i meningsfulla målinriktade sekvenser. Det kan handla om talflöde där innehållet inte hålls ihop och går förlorat i formuleringar som tappar tråden, eller i svårare fall med neologismer och obegriplig meningsbyggnad.
Negativa symtom. Med negativa symtom avses dels minskade känslouttryck och minskade reaktioner i motorik och mimik, dels avoli, som innebär minskning av viljestyrt tal och beteende. Även alogi (minskat talflöde) och anhedoni (minskad förmåga att känna lust och engagemang) kan räknas till negativa symtom.
Kognitiva symtomdimensioner. Ofta inkluderas störningar i kognitiva funktioner bland sjukdomstecknen vid psykos. Kognitiva funktioner som uppmärksamhet, arbetsminne och problemlösningsförmåga är ofta påverkade vid psykotiska tillstånd. I vissa fall kvarstår kognitionspåverkan i efterförloppet till en psykotisk episod för att så småningom åter normaliseras eller nästan normaliseras. I många fall föreligger dock bestående kognitiva nedsättningar och omfattande funktionshinder [4].
Sjukdomsförlopp vid psykossjukdom
Sjukdomsförloppet vid psykosinsjuknande kan indelas i prodromalfas, som vanligen identifieras retrospektivt, psykotisk fas och återhämtningsfas (Fakta 1).
För de individer där den psykotiska fasen avklingar är det viktigt att bedöma de sjukdomstecken som föreligger i efterförloppet utifrån många möjliga bidragande orsaker: negativa symtom från psykossjukdom, depression eller ångestsyndrom, drogmissbruk, kroppslig sjukdom, autism, ADD eller biverkningar av antipsykotiska läkemedel. Vilken bedömning som görs påverkar i hög grad fortsatt handläggning av tillståndet. Behov finns ofta av farmakologiskt, psykologiskt och socialt stöd under flera år för återhämtning i denna period.
Differentialdiagnoser och samsjuklighet
Utgångspunkten för klassificering av psykotiskt tillstånd är dels tidsförlopp, dels vilka specifika symtom som föreligger, dels om det finns tydliga utlösande faktorer, t ex drogmissbruk eller organisk sjukdom som påverkar CNS. Diagnostiken följer formellt klassifikationssystemet ICD-10, men kriterier från det amerikanska diagnossystemet DSM används ofta inom psykiatrin i Sverige, främst på grund av de enklare kriteriebaserade definitionerna jämfört med ICD-systemet [5] (Fakta 2).
Att ställa en diagnos är ofta ett krävande arbete vid psykossjukdom. Samsjuklighet är vanlig och behöver kartläggas. Det är ofta svårt att få klarhet i tidsutveckling av symtom och andra problem före kontakt med sjukvården. Anamnesupptagningen från patienten försvåras ofta av symtomen, både de negativa och de positiva, och ibland av brist på sjukdomsinsikt och intresse att medverka. Närstående behöver vanligen medverka. Sjukdomsutvecklingen behöver följas över tid. Noggrannhet i utredningen är viktigt men inte alltid tillräckligt för att i tidigt skede kunna klarlägga diagnostik (Fakta 3).
Det är viktigt att bedöma och utreda kognitiva funktionsmönster i samband med en psykosutredning. I vissa fall visar det sig föreligga ett neuropsykiatriskt funktionshinder utöver psykossjukdom. Det har t ex uppmärksammats att många patienter som fått diagnosen schizofreni även uppfyller kriterier för autism utifrån en retrospektiv genomgång av funktionsmönster under barndomen [6]. Risken för psykosinsjuknande är troligen högre vid autism och vid mental retardation och ADHD/ADD än i normalbefolkningen.
Det finns inte något formellt hinder för att sätta både en schizofrenidiagnos (eller annan psykosdiagnos) och en neuropsykiatrisk diagnos. Det avgörande är om kriterier för båda diagnoserna är uppfyllda och den kliniska bedömningen är att de olika diagnoserna står för olika delar av den samlade sjukdomsbilden.
Riskbedömningar
Bedömningar av risken för suicid och risken för våld mot andra ska göras för alla patienter. Grunden för bedömningarna är anamnes och status. Skattningsskalor bör användas som komplement, men det prediktiva värdet av skattningsskalor är begränsat, särskilt på längre sikt.
Bedömningar behöver göras av nya patienter och vid akuta situationer. Vid långvarig kontakt med psykiatrin ska riskbedömningar göras fortlöpande, och vårdpersonal bör regelbundet fråga om självmordstankar och aggressiva känslor. Vid behov av utvidgad riskbedömning är det lämpligt att använda skattningsinstrument, bl a för att skattningsskalor kan hjälpa till att strukturera bedömningen av bakgrundsfaktorer (som tidigare suicidförsök eller våldshandlingar), andra riskfaktorer (t ex pågående missbruk), skyddande faktorer och aktuella symtom (såsom depressiva symtom, självmordstankar eller tankar på våldshandlingar).
Helt avgörande för att minska risken för självmord och våld mot andra är gedigen behandling av symtom och svårigheter. En optimal läkemedelsbehandling i kombination med evidensbaserade psykosociala insatser förbättrar symtom och livskvalitet. En viktig faktor är också att minska stigman kring sjukdomen och att förbättra patienters och närståendes självkänsla. En väl organiserad behandlingsmodell men även fördjupad samverkan mellan vårdgivare, stöd till närstående och insatser som tydligt syftar till att stärka patienters möjlighet att aktivt delta i beslut kring sin behandling är fundamenten för ett gott resultat.
Suicid hos personer med schizofreni
En stor del av överdödligheten bland personer med schizofreni förklaras av självmord, och personer med schizofreni har klar överdödlighet i självmord jämfört med personer som inte lider av psykisk sjukdom. Depression förekommer hos mer än hälften av personer med schizofrenisjukdom. I en systematisk översikt från 2010 fann man att livstidsrisken för självmord är runt 5 procent [8]. Viktiga riskfaktorer för självmord hos personer med schizofreni är tidigare självmordsförsök, depressiva symtom, manligt kön, yngre ålder och samtidigt missbruk av alkohol och droger. Även (oväntade) faktorer som hög social funktion före insjuknandet, högre kognitiv förmåga och hög grad av sjukdomsinsikt verkar öka risken.
I en stor finsk registerstudie analyserades data från 66 881 patienter med en uppföljningstid på 11 år. En av konklusionerna var att behandling med antipsykotiska läkemedel minskade överdödligheten totalt och även minskade självmordsrisken. Man fann att speciellt klozapin verkade ha gynnsamma effekter på total dödlighet och antal självmord och självmordsförsök [9].
SBU gjorde i sin rapport från 2012 en studie utgående från svenska registerdata. Det totala antalet dödsfall hos personer med schizofreni mellan åren 2006 och 2009 analyserades. Totalt 2 284 personer hade avlidit, och bland dessa återfanns 222 självmord och 831 vårdtillfällen för självmordsförsök. Även denna studie visade att antipsykotika minskade risken för självmord och självmordsförsök, i synnerhet klozapin [10].
Det finns ett flertal olika skattningsskalor framtagna för att bedöma depression och självmordsrisk. En skattningsskala som ofta används och som är konstruerad för schizofrenipatienter är Calgary depression scale for schizophrenia (CDSS) [11]. Skalan består av 9 punkter om depressionssymtom, självkänsla och hopp. Skalan har använts i många studier och visat sig ha även klinisk användbarhet. Depression är en påverkbar riskfaktor för självmord. Att behandla en depression är således en mycket viktig del av arbetet med att minska självmordsrisken hos en patient.
Risk för våld mot andra
Psykisk sjukdom utgör en riskfaktor för våld. Denna risk tenderar att övervärderas och sammanblandas med rädsla för psykisk sjukdom och olikhet. I SBU:s rapport från 2005 »Riskbedömningar inom psykiatrin. Kan våld i samhället förutsägas?« hänvisar författarna till undersökningar av stora kohort- och registerstudier i olika delar av världen, som visar att det föreligger en modest ökning av risk att lagföras för våldsbrott för en person som lider av psykossjukdom. Denna forskning visar att risken är 2–6 gånger högre för män och 2–8 gånger högre för kvinnor jämfört med jämnåriga personer utan psykossjukdom i befolkningen [12].
Det är oklart om ökningen helt kan förklaras av den psykiska sjukdomen. Andra faktorer som samtidigt missbruk, fattigdom och social utsatthet förklarar sannolikt en stor del [13]. Det är viktigt att hålla i minnet att endast en mindre del av alla våldsbrott som begås har en person med psykisk sjukdom som förövare.
Att bedöma risken för våld blir ofta en angelägenhet för psykiatrin. Detta är komplicerat och behäftat med hög grad av osäkerhet. Några enkla knep finns inte, däremot några tydliga riskfaktorer:
- Tidigare våldshandlingar medför ökad risk för framtida våldshandlingar.
- Kombinationen psykisk sjukdom och missbruk medför ökad risk.
Våldsriskbedömning bör baseras på klinisk bedömning och skattningsskalor. Den kliniska bedömningen baseras ofta på vårdpersonalens kontakt med och kännedom om patienten. Man kan ofta identifiera individberoende risksituationer och anpassa insatser som därmed kan minska risk för våld. Att enbart använda kliniska bedömningar kan medföra felaktiga riskvärderingar där viktiga perspektiv missas. Det är inte heller lämpligt att helt förlita sig på skattningsskalor. De riskerar att användas slentrianmässigt och då inte lyckas fånga in de individuella omständigheter som ger förutsättningar för att förebygga våld.
Det finns flera skattningsskalor för våldsrisk. En skala som helt baseras på empiriska data om riskfaktorer för våld är Violence risk appraisal guide (VRAG) [14]. I denna skala återfinns 12 riskfaktorer, t ex förekomst av psykopati, problem under skoltiden, personlighetsstörning och ålder vid indexbrottet. Skalan är tänkt att användas en gång per individ, eftersom den helt återspeglar faktorer som inte förändras över tid. Andra skattningsskalor kombinerar riskfaktorer med mer kliniska, dynamiska faktorer och är mer tillämpliga i en klinisk bemärkelse, eftersom de kan användas för att inte bara bedöma utan även hantera risker.
Den mest använda skalan är den kanadensiska skalan HCR-20 (Historical clinical and risk management) [15], som omfattar 20 riskfaktorer för våld bland personer med psykisk sjukdom. De riskfaktorer som bedöms är bl a tidigare våldshandlingar, tidig debut av våldshandlingar, instabilitet i förhållanden och problem på arbetsmarknaden. Även psykopati, psykisk sjukdom och personlighetsstörning finns som faktorer.
För skattning av akut våldsrisk på en psykiatrisk akutmottagning eller vårdavdelning behövs andra och betydligt enklare och mer lätthanterliga bedömningsinstrument. Sådana checklistor används på många psykiatriska avdelningar. Skattning kan då göras upprepade gånger under samma dygn för patienter där man bedömer att det finns en risk, t ex om patienten under tidigare vårdtillfällen varit aggressiv.
Organisatoriska modeller och arbete i samverkan
Under senare delen av 1900-talet förändrades den psykiatriska vården för personer med allvarliga psykiska sjukdomar i västvärlden. De stora mentalsjukhusen lades ned, och behovet av mer öppna vårdformer uppmärksammades.
Olika modeller testades för att finna det mest effektiva arbetssättet. Olika former av vård- och stödsamordning (case management) utvecklades i USA och England. En vård- och stödsamordnare kan ha olika roller och uppgifter i olika vårdmodeller. I den s k mäklarmodellen har vård- och stödsamordnaren framför allt en koordinerande funktion mellan olika vård- och stödorganisationer och kan ha ansvar för många patienter samtidigt.
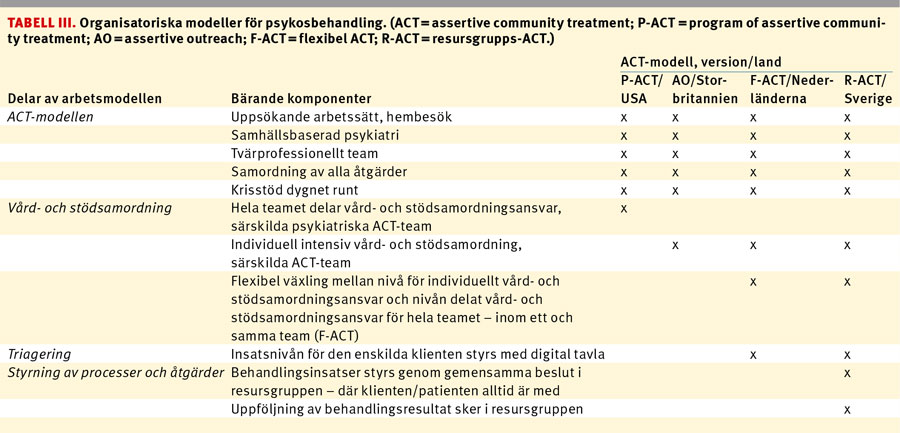
I de former av öppenvårdsverksamhet som har högst nivå av omvårdnad och service har vård- och stödsamordnare endast få patienter (Tabell II). Dessa små team kallas ofta ACT-team. ACT står här för »assertive community treatment«. Arbetssättet kom ursprungligen från USA men har sedan blivit allmänt använt i bl a England, där mycket av den dominerande forskningen har gjorts. ACT-modellen används på många håll för de svårast sjuka patienterna [16].
ACT-teamens överlägsenhet har dock diskuterats, och modellen är i dag inte lika använd. Teamens höga servicegrad kom att bli mindre kostnadseffektiv allteftersom samhället förändrades och den övriga psykiatrin blev bättre. I England har många ACT-team lagts ner, och andra modeller som är mer kostnadseffektiva förordas.
I dag finns flera olika modeller för anpassade ACT-team med något lägre servicegrad. Det är viktigt att bedöma de ingående komponenterna när man jämför olika modeller. Den ursprungliga ACT-modellen från USA är jämförbar med den engelska modellen, medan den holländska flexibla ACT-modellen (F-ACT) mer liknar den svenska modellen »integrerad psykiatri« eller resursgrupps-ACT (R-ACT) [17]. Sammantaget kan man konkludera att modellen bör anpassas till det samhälle där verksamheten finns.
I Sverige är rekommendationen från Socialstyrelsen att endast vissa grupper av patienter ska erbjudas den höga omvårdnadsgrad som ett ACT-team erbjuder. Det gäller då särskilt svårt sjuka patienter som riskerar att allvarligt försämras om vården uteblir och som inte är motiverade till behandling. ACT-team rekommenderas även för nyinsjuknade patienter [18]. För den stora grupp av patienter som inte faller inom dessa kategorier rekommenderas vård- och stödsamordningsmodeller av mindre intensiv omfattning. Som en del av den s k PRIO-satsningen har Sveriges Kommuner och landsting satsat på att se om olika modeller passar i det svenska samhället. Utvärderingen av dessa arbetsformer pågår.
Tabell III visar en jämförelse mellan fyra versioner av ACT-modellen för vård- och stödsamordnare för personer med allvarlig och komplicerad problematik: P-ACT (program of assertive community treatment) i USA etablerades under 1980-talet, AO (assertive outreach) i Storbritannien etablerades under 1990-talet, och F-ACT i Nederländerna etablerades under 2000-talet. Integrerad psykiatri, sedan 2012 kallad R-ACT, etablerades i Sverige under 1990-talet.
Samverkan med socialtjänst och andra vårdgrannar
Under 1990-talet genomfördes den stora psykiatrireformen i Sverige. Detta kom att kraftigt öka behovet av samordning mellan huvudmän. Olika former för sysselsättning och boende som tidigare till vissa delar skötts inom psykiatrin blev nu helt kommunernas ansvar, och resurser flyttades från psykiatrin till den kommunala omsorgen. Ett annat arbetssätt krävdes, något som varken socialtjänsten eller psykiatrin var förberedd på. Olika statliga satsningar genomfördes under de följande åren för att öka samverkan och integrera den kommunala omsorgen och landstingens sjukvård. 2010 kom även ett förtydligande i lagstiftningen (socialtjänstlagen och hälso- och sjukvårdslagen) rörande samverkan, som nu blev mer tvingande.
Den statliga PRIO-satsningen 2013–2015 har haft som syfte att på olika sätt stimulera till nya samarbetsmodeller. I dag har de flesta av landets kommuner avtal som reglerar samverkan kring de svårast sjuka patienterna. Tidigare har svårigheter i samverkan mellan landsting och kommuner varit en fråga om olika kulturer, olika sätt att benämna saker, t ex »behandling« eller »insats«, »klient« eller »patient«. I dag handlar svårigheterna mer om skillnader i de olika lagstiftningar som styr verksamheterna, om administrativa system och om strukturer för uppföljning som inte möjliggör gemensamma lösningar.
Att hitta former för hur arbetet ska bedrivas rent praktiskt i samverkan kring patienten är en viktig uppgift; modellen ska erbjuda organisatoriska fördelar och fungera både för krisstöd och för mer långsiktig behandling. Samverkan med andra huvudmän som Försäkringskassan, Arbetsförmedlingen, skola, primärvård och kroppssjukvård måste fungera. Arbetet bör dessutom ha som bärande princip att försäkra patient och närstående en självklar plats i beslut om behandling och uppföljning. De insatser som erbjuds ska vara evidensbaserade och kunna utvärderas på så sätt att patient och närstående kan delta i beslut kring insatsernas genomförande.
På flera ställen i landet finns exempel på team som fungerar i samverkan med olika huvudmän, och sannolikt kommer detta arbetssätt att bli vanligare.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Sjukdomsfaser vid psykos
Förstadium eller prodromalfas. Förstadium eller prodromalfas är en retrospektivt identifierad period med tecken på psykisk ohälsa som föregått psykosinsjuknande. Det kan handla om långsam försämring av funktion i vardagslivet med t ex progredierande svårigheter att klara krav i arbete eller studier, minskat engagemang i sociala relationer och ökad passivitet.
Det kan också handla om hastigare förlopp, inom loppet av någon eller några dagar, där psykosinsjuknande föregås av kortvariga maniska symtom, kraftig stress, några dygns sömnlöshet eller missbruk.
Psykotisk fas. Den psykotiska fasen utgörs av en period med psykotiska symtom med sådan svårighetsgrad att vardagslivet påverkas negativt.
Återhämtnings- eller residualfas. I de fall där de psykotiska symtomen avklingar kvarstår vanligen i efterförloppet negativa och kognitiva symtom som långsamt kan återhämtas i varierande grad.
Fakta 2. Exempel på psykotiska syndrom
Schizofreni. DSM-5-kriterierna anger att minst två av följande symtom ska föreligga: hallucinationer, vanföreställningar, desorganiserat tal, desorganiserat beteende eller negativa symtom. Dessutom ska positiva symtom föreligga under minst 4 veckor och funktionsnedsättande symtom generellt under minst 6 månader.
Vanföreställningssyndrom. Sjukdomsbilder som domineras av vanföreställningar. Kognitiva funktioner vid sidan om vanföreställningarna är ofta välbevarade.
Schizoaffektivt syndrom. Sjukdomsbilder där det föreligger affektiva episoder parallellt med psykotiska episoder, där dessa episoder bedöms ha en relation och där specifika kriterier för annan psykosdiagnos eller renodlad affektiv diagnos inte bedöms uppfyllas.
Drogutlöst psykos. Psykoser som debuterar i anslutning till drog- eller alkoholanvändning men som kvarstår en tid efter det att drogerna försvunnit ur kroppen. Det ska inte enbart vara fenomen under rus eller abstinensfaser.
Kortvarig och övergående psykos. Sjukdomsbilder där det psykotiska tillståndet har en snabb debut utan framträdande prodromalfas och där återhämtning går fort. I DSM-systemet tillåts en duration av den psykotiska episoden om max 4 veckor, medan ICD-systemet tillåter en duration på upp till några månader.
Organisk psykos. Allvarlig sjukdom eller skada på CNS som föregår ett psykosinsjuknande och där skadans/sjukdomens art kan förklara symtombilden. Medicinska och neurologiska tillstånd som epilepsi, fokala lesioner, CNS-infektioner, inflammationer och autoimmuna tillstånd, t ex NMDA-encefalit (N-metyl-D-aspartat), samt metabola och hormonella rubbningar kan i enstaka fall ge psykotiska symtom.
Fakta 3. Utredningsmoment i psykosutredning
Anamnes:
- Viktigt att kartlägga sjukdomsförlopp, andra händelser och omständigheter i anslutning till psykosinsjuknande, hereditet, annan tidigare ohälsa, drogmissbruk, högsta utbildningsnivå, arbetslivshistoria, utvecklingshistoria, viktiga livshändelser.
- Oftast angeläget med utvidgad anamnes där närstående bidrar.
Symtomskattningar och diagnostisk intervju:
- Diagnostisk intervju kan göras med MINI eller SCID.
- Svårighetsgrad av olika psykotiska symtom kan kartläggas med PANSS eller Remissionsskalan.
- Depressiva symtom kan skattas med CDSS, PHQ-9 eller MADRS.
- Andra standardskattningsskalor kan användas för missbruk, självmordsrisk m m.
Medicinsk utredning:
- Somatisk och neurologisk statusundersökning.
- Laboratoriekontroll med bl a blodstatus, tyreoideastatus m m (se psykiatristod.se)
- Hjärnavbildning med MR
- EEG
Funktionsutredningar:
- Neuropsykologiska och arbetsterapeutiska funktionsutredningar.
Efter: Stockholms läns landsting. Psykiatristöd.
(uppdaterad 2021-05-26)