Handläggningen av lätta till medelsvåra skallskador hos barn varierar avsevärt mellan olika länder. Tidigare har det inte funnits några gemensamma riktlinjer för dessa barn i Skandinavien. Dessa nya riktlinjer syftar till att hitta barn med risk för eller med allvarliga komplikationer efter skallskada, samtidigt som onödiga DT-undersökningar av barn med vissa skallskador kan undvikas.
Riktlinjerna är evidens- och konsensusbaserade rekommendationer från Skandinaviska neurotraumakommittén, SNC (Scandinavian Neurotrauma Committee).
Skallskademarkören S100B är implementerad som screeningtest i de uppdaterade skandinaviska skallskaderiktlinjerna för vuxna, vilket beräknas ge 30 procents minskning av antalet DT-undersökningar av hjärna. Studier visar lovande resultat även hos barn, trots att referensnivåerna är annorlunda, men evidensnivån är inte tillräckligt stark för att analysen ska kunna rekommenderas i dagsläget.
Den fritt tillgängliga ursprungliga artikeln i BMC Medicine kan inhämtas för detaljerad metodologi och omfattande evidenstabeller [1].
I Sverige är skallskada en vanlig orsak till besök på akutmottagningar, framför allt hos ungdomar och vuxna [2]. Incidensen av skalltrauma hos barn som söker sjukvård är beräknad till 180–300 per 100 000 invånare [3, 4]. Av dessa beräknas ca 80–90 procent omfatta både minimala och lätta skallskador, medan ca 10 procent utgörs av så kallade medelsvåra till svåra skallskador. Enligt Steins och Spettels kriterier, HISS (Head injury severity scale), [5] definieras lätt skallskada som 14–15 enligt GCS (Glasgow coma scale), utan fokalneurologiska bortfall vid ankomst och eventuell medvetandeförlust under 5 minuter. Mortalitet och behov av neurokirurgisk intervention är mycket låga i denna grupp (0,1–0,2 procent) [6, 7], och hos endast 4–6 procent hittas traumarelaterade fynd vid den initiala DT-undersökningen av hjärnan [7-9]. I de nya riktlinjerna är definitionen av den lätta skallskadan baserad på en modifierad version av HISS [5].
Allvarliga komplikationer efter lätt skallskada hos barn är mycket sällsynta; dock är intrakraniella fynd såsom epiduralhematom potentiellt livshotande och kan oupptäckta ha förödande konsekvenser. Omedelbar DT-undersökning av hjärnan eller inläggning för observation bedöms vara kliniskt likvärdiga alternativ efter lätt skallskada med avseende på möjligheten att upptäcka en eventuell intrakraniell komplikation [10]. Dock är det resursmässigt mer fördelaktigt med DT och tidig hemskrivning [11].
Nordiska strålskyddsmyndigheter har uttryckt en oro över den ökande användningen av DT-undersökningar och menar att 20–75 procent av alla DT-undersökningar kan vara onödiga [12]. Joniserande strålning är en känd riskfaktor för cancer, och flertalet studier talar för ett samband mellan upprepad DT och ökad risk för utveckling av cancer, i synnerhet hos barn, som är känsligare för strålning och har en längre livslängd och därmed högre total ackumulerad stråldos [13, 14]. Det är således önskvärt att antalet DT-undersökningar minskar, till exempel efter lättare skallskador.
2006 publicerades en enkätstudie om hur barn med lätt skallskada handläggs vid svenska sjukhus [15]. Denna visade en avsevärd skillnad i handläggningen och tydliggjorde behovet av gemensamma riktlinjer.
Nya evidensbaserade riktlinjer för barn
Riktlinjer för omhändertagande av minimala till medelsvåra skallskador hos barn har nyligen utarbetats av Skandinaviska neurotraumakommittén och syftar till att upptäcka signifikanta intrakraniella lesioner som kräver neurokirurgisk eller medicinsk åtgärd. Riktlinjerna gäller för barn och ungdomar under 18 år med isolerad skallskada från de senaste 24 timmarna. Riktlinjerna riktar sig till läkare på akutmottagningarna och är avsedda som hjälp i den initiala handläggningen och bedömningen av barn. De är inte avsedda att användas av annan personal för till exempel triagering. Handläggningen förutsätter att behandlande läkare är förtrogen med GCS eller RLS (Reaction level scale) (den pediatriska GCS kan användas för barn < 5 år), Fakta 1 [16, 17].
De publicerade riktlinjerna är evidens- och konsensusbaserade och framtagna enligt systemen AGREE II (Appraisal of guidelines for research and evaluation II) [18] och GRADE (Grading of recommendations assessment, development and evaluation) [19, 20]. En systematisk granskning enligt PRISMA (Preferred reporting items for systematic reviews and meta-analyses) [21] ligger till grund för arbetet. Evidensgraderingen och kvalitetsbedömningen gjordes med verktygen QUADAS-2 (Quality assessment of diagnostic accuracy studies 2) [22] och CEBM-2 (Centre of evidence-based medicine 2) [23]. Vid konsensusmötena deltog Skandinaviska neurotraumakommitténs medlemmar och inviterade specialister i pediatrik, neuropediatrik, barnintensivvård och barnkirurgi i Skandinavien. Rekommendationerna och övervakningsrutinerna diskuterades i detalj, speciellt områden där evidens saknades. Baserat på resultaten och GRADE-rekommendationer författades riktlinjer, utskrivningsråd samt rekommendationer till övervakningsrutiner vid inneliggande observation.
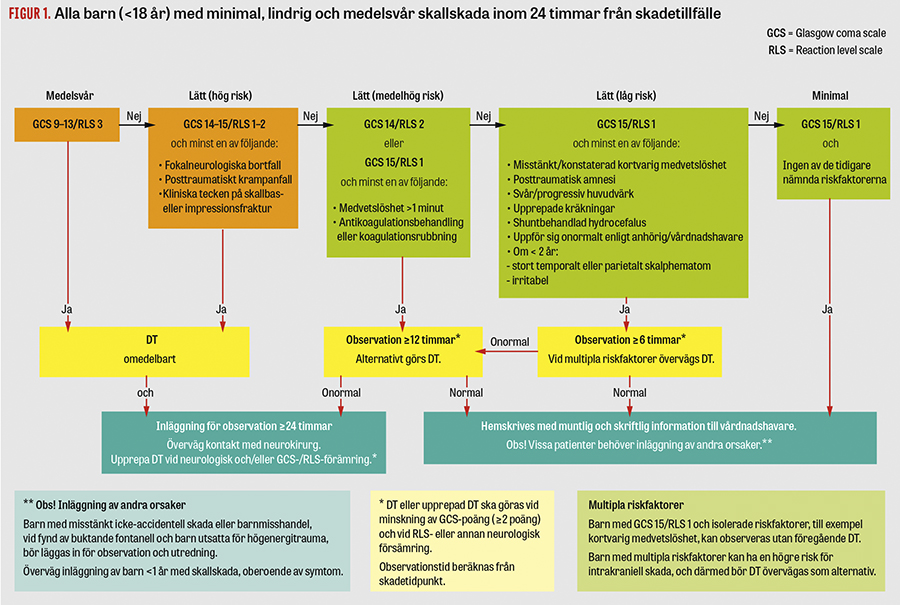
Uppdelningen enligt nedanstående rubriker, medelsvåra, lätta och minimala skallskador, illustreras i Figur 1.
Medelsvår skallskada (GCS 9–13/RLS 3)
Barn med medelsvår skallskada ska genomgå DT-undersökning av hjärnan, och barnet bör läggas in för observation i minst 24 timmar. Vid en eventuell försämring med två eller fler steg enligt GCS eller tillkomst av fokalneurologiskt bortfall bör DT-undersökningen upprepas omedelbart.
Lätt skallskada (GCS 14–15/RLS 1–2)
Riktlinjerna delar upp gruppen med lätta skallskador i dem med hög risk, dem med mediumrisk och dem med låg risk, beroende på kliniska riskfaktorer och symtom vid den initiala undersökningen efter skallskadan.
Lätta skallskador, hög risk. Dessa barn har GCS 14–15/RLS 1–2 och antingen fokalneurologiskt bortfall, tecken på skallbasfraktur (Fakta 2) alternativt impressionsfraktur eller har haft posttraumatiskt krampanfall.
Barn i denna grupp ska genomgå DT-undersökning av hjärnan. Barnet bör även läggas in för observation i minst 24 timmar. Vid en eventuell försämring med två eller fler steg enligt GCS eller tillkomst av fokalneurologiskt bortfall bör DT-undersökningen upprepas omedelbart.
Lätta skallskador, medelhög risk. Till dessa barn hör antingen a) de med GCS 14/RLS 2 eller b) de med GCS 15/RLS 1 och anamnes på medvetslöshet (minst 1 minut) eller känd koagulationssjukdom (till exempel hemofili, trombocytopeni eller leversjukdom med PK-INR > 1,4) eller som medicinerar med antikoagulantia (Waran, Trombyl, Heparin, Fragmin eller andra liknande preparat).
För barn med lätt skallskada med medelhög risk är det upp till behandlande läkare att välja 12 timmars observation eller DT-undersökning av hjärnan, och om denna utfaller normalt kan barnet skickas hem med vårdnadshavaren.
Lätta skallskador, låg risk. Dessa barn har GCS 15/RLS 1 och har varit kortvarigt medvetslösa (eller misstänkt medvetslösa), har bekräftad posttraumatisk amnesi, upprepade kräkningar (minst 2 gånger), svår eller progredierande huvudvärk eller ventrikelshunt eller beter sig onormalt enligt vårdnadshavaren.
Barn < 2 år som har GCS 15/RLS 1 och ett stort skalphematom, hematom i parietal- eller temporalregionen eller verkar irritabelt vid normal beröring eller stimulus klassas också som tillhörande gruppen med låg risk.
För barn med lätt skallskada och låg risk rekommenderas 6 timmars observation i stället för DT-undersökning av hjärnan. Vid en eventuell försämring med två eller fler steg enligt GCS (ett steg enligt RLS) bör DT-undersökning av hjärnan göras. Vid ≥ 2 riskfaktorer bör DT-undersökning övervägas.
Minimal skallskada (GCS 15/RLS 1, inga riskfaktorer)
Asymtomatiska barn med GCS 15/ RLS 1 och utan de tidigare nämnda riskfaktorerna kan skickas hem efter muntlig och skriftlig information till föräldrarna om vad de bör vara observanta på det kommande dygnet.
DT och observation
DT rekommenderas som primär radiologisk undersökningsmetod.
Barn med medelsvår samt lätt skallskada med hög risk ska observeras under minst 24 timmar oavsett eventuella DT-fynd (Fakta 3). Den rekommenderade observationstiden beräknas börja vid skadetidpunkten. Kontrollerna ska innefatta bedömning av medvetandegrad (GCS eller RLS), en förenklad neurologisk statusundersökning (pareskontroller/rörelseförmåga, språkförmåga, puls, eventuellt buktande fontanell, pupillreaktion). Kontrollerna görs var 15:e minut de första 4 timmarna efter trauma, sedan var 30:e minut de därpå följande 4 timmarna och minst 1 gång/timme därefter. Asymtomatiska barn som vid undersökning har gott kliniskt status och leker, men som exempelvis varit kortvarigt avsvimmade, behöver givetvis inte samma rigorösa observation.
Barn med minimal skallskada eller normala DT-fynd efter lätt skallskada kan behöva inläggning av andra skäl än skallskadan (till exempel barn med andra skador, barn med vårdnadshavare som är oförmögna att observera barnet på ett adekvat sätt eller alkohol-/drogpåverkade ungdomar). Eftersom dessa barn har en väldigt låg risk för intrakraniell skada behöver de tittas till åtminstone var 4:e timme men behöver inte kontrolleras så extensivt som vid ovan beskrivna kontroller.
Skallskademarkören S100B
Skallskademarkören S100B är ett protein, rikligt förekommande i gliaceller och Schwannceller, som läcker ut från skadad hjärnvävnad till blodet där dess halt kan analyseras. S100B är inkluderad i riktlinjerna för vuxna [24]. S100B är ännu inte inkluderad i riktlinjerna för skallskador hos barn, framför allt då det fortfarande saknas tillräckligt med studier inom området och på grund av den varierande handläggningen av dessa barn.
Neurologisk försämring
Inlagda patienter kan försämras under observationsperioden. Detta kan definieras som en reduktion i GCS-summan med ≥ 2 poäng (RLS-reduktion ≥ 1 poäng) och/eller utveckling av neurologiska symtom, till exempel svaghet i en extremitet, ändring av pupillstorlek eller dysfasi. Om försämring sker under observationsperioden ska en akut DT-undersökning utföras, oavsett om patienten tidigare genomgått DT-undersökning eller inte. I väntan på undersökningen samt under undersökningen ska barnet övervakas.
Patientinformation efter skallskada
Vårdnadshavare till barn med skallskada ska vid utskrivning ges både muntlig och skriftlig generell information/generella råd och kontaktinformation (Fakta 4).
Diskussion
De nya skandinaviska riktlinjerna syftar primärt till att identifiera intrakraniella komplikationer hos patienter efter skallskada som behöver neurokirurgisk vård eller intervention. De är baserade på de nyligen reviderade riktlinjerna för vuxna [24, 25], då samma skallskadeklassificering används och de appliceras på alla unga och barn < 18 år. Riktlinjerna är framför allt tänkta som besluts- och handläggningsstöd för behandlande läkare utan erfarenhet av skallskador hos barn och för läkare under utbildning vid tjänstgöring på akutmottagning. Således går det givetvis att avvika från riktlinjerna med gott kliniskt omdöme, erfarenhet och sunt förnuft.
En kortare tids observation förespråkas för lågriskgruppen för att minska antalet onödiga DT-undersökningar av barn. Man kan tro att dessa riktlinjer skulle öka antalet inläggningar för barn med skallskador då en av grundpelarna är att på ett säkert sätt försöka undvika DT-undersökningar utan patologiska fynd. Intuitivt kan man mena att det går fortare att göra en DT-undersökning och sedan skicka hem barnet om undersökningen är normal än att observera barnet. Men man måste betänka det faktum att det tar en viss tid att beställa, vänta på genomförandet, genomföra och vänta på svaret vid en DT-undersökning. Under tiden ska barnet vara under observation. I synnerhet i fall där barnet har lätt skallskada med låg risk har de 6 timmarna från olyckstillfället snart passerat samtidigt som man gjort en DT-undersökning med normalfynd.
För dem med hög risk föreslås DT-undersökning och inläggning. För dem med medelhög och låg risk föreslås inläggning med endast 12 respektive 6 timmars observationstid. Denna handläggning kommer sannolikt att påtagligt minska antalet normala DT-undersökningar. Det är inte säkert att förfaringssättet kommer att leda till fler inläggningar, då man inte får glömma att den föreslagna observationstiden räknas från och med traumaögonblicket.
För dem med lätt skallskada med låg risk är således 6 timmar en tid som är så kort att en stor del av tiden har förflutit när läkaren ser barnet på akutmottagningen och möjliggör en fortsatt observation på akutmottagningen utan inläggning till dess att observationstiden har förlupit.
Vid lätt skallskada med medelhög risk rekommenderar riktlinjerna 12 timmars observation eller DT-undersökning. Oftast är skadan lindrig och barnet kanske är trött för att man inkommer sent till akutmottagningen eller på grund av andra anamnestiska faktorer som inte berörs i riktlinjerna. Helhetsbedömning av situationen, kliniskt omdöme och känsla hos behandlande läkare får här avgöra huruvida observation eller DT-undersökning är att föredra.
Sedering kan ibland behövas för att ett barn ska kunna genomgå en DT-undersökning av hjärnan. Risken med sedering ska givetvis tas i beaktande, och den samlade bedömningen får avgöra huruvida riskerna överväger behovet av undersökningen.
Slätröntgen har inte längre någon plats vid diagnos av skallskador efter att DT införts [26].
Värdet av riktlinjer ligger i ett utbrett användande, inte bara vid neurotraumacentrum utan även vid mindre sjukhus. Därför ska dessa riktlinjer först valideras och därefter implementeras vid samtliga akutmottagningar vid de skandinaviska sjukhusen. Riktlinjerna kommer att översättas till de nordiska språken av de nationella medlemmarna i Skandinaviska neurotraumakommittén. Det blir en nationell uppgift, med representanter från varje regional neurokirurgisk klinik, att ta ansvar för implementering av dessa riktlinjer i respektive land och region.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Pediatrisk Glasgow Coma Scale (GCS).
Bästa respons hos patienten registreras för varje parameter. Totalsumman anges som GCS 3–15.
Motorik
6: Följer uppmaningar
5: Lokaliserar smärtstimuli
4: Normal flexion vid smärtstimuli
3: Abnorm flexion vid smärtstimuli
2: Extension vid smärtstimuli
1: Ingen reaktion vid smärtstimuli
Verbal respons
≥ 5 år
5: Fullt orienterad, konverserar
4: Desorienterad, konverserar
3: Talar osammanhängande
2: Endast obegripliga ljud
1: Ger inga ljud ifrån sig
< 5 år
5: Ler, orienterar efter ljud, följer föremål, samspelar
4: Gråter men kan tröstas, bristande samspel
3: Svårtröstad, jämrande
2: Otröstlig, agiterad
1: Ger inga ljud ifrån sig
Ögonöppning
4: Spontant
3: På uppmaning
2: Vid smärtstimulering
1: Ingen
Fakta 2. Tecken på skallbasfraktur.
- Hematotympanon
- Brillenhematom
- Monokelhematom
- Battles tecken
- Likvorré
- Likvorinorré
- Otolikvorré
Fakta 3. Kontroller för barn (< 18 år) som läggs in för observation efter lätt till måttlig skallskada.
Observationstid:
Lätt skallskada (låg risk): > 6 timmar
Medelhög risk: > 12 timmar
Hög risk och måttlig skallskada: > 24 timmar.
Kontroller: Det är viktigt att barn som läggs in efter skalltrauma inte lämnas ensamma (kontinuerligt sällskap av förälder kan vara tillräckligt). Detta gäller även för tiden på akutmottagningen. Omfattande kontroller reserveras för symtomatiska barn. Alla kontroller ska göras efter schema samt dokumenteras.
Asymtomatiska, fullt vakna barn (barn som beter sig normalt) behöver inte upprepad specifik monitorering. Vakenhetskontroller 1 gång/timme räcker.
För övriga barn ska specifika kontroller göras var 15:e minut de första 4 timmarna efter traumat, följt av kontroller var 30:e minut de följande 4 timmarna och sedan 1 gång i timmen.
Kontrollerna ska innefatta:
- vakenhetsgrad enligt GCS eller RLS
- förenklad neurologisk statusundersökning (barnet rör adekvat på armar och ben, talar normalt)
- puls
- barn < 2 års ålder: undersökning av fontaneller (normala eller buktande).
Kontrollerna kan innefatta:
- pupillstorlek och reaktivitet
- gradering av huvudvärk.
Intensifierade kontroller och kontakta läkare om:
- minskad medvetandegrad
- nytillkomna symtom eller symtom med ökad intensitet
- synstörning eller skillnad i pupillstorlek eller reaktivitet
- otröstlig gråt
- buktande fontanell (hos barn < 2 år som undersöks när det inte gråter).
DT-undersökning eller upprepad DT-undersökning av hjärnan ska göras vid klinisk försämring (minskning med ≥ 2 poäng på GCS eller nytilkomna/förvärrade neurologiska bortfall).
Överväg förlängd observationstid eller DT-undersökning av hjärnan om barnet inte förbättrats under observationstiden.
Fakta 4. Utskrivningsråd till vårdnadshavare för barn med hjärnskakning
Barnet är undersökt av läkare efter skallskadan. Baserat på dennes bedömning anser vi det säkert för dig att ta barnet med dig hem och observera barnet i hemmet. Du ska dock inte lämna barnet ensamt de första 24 timmarna efter traumat.
Saker du bör veta om
Det är normalt att barnet sover, men du bör kontrollera barnet var 4:e timme första natten efter traumat för att se att barnet är som vanligt. Sov gärna i samma rum som barnet första natten.
- Andas barnet normalt? Sover barnet i samma ställning som det brukar? Reagerar barnet som vanligt vid beröring?
Om du misstänker eller är tveksam till att ditt barn inte sover som det brukar ska barnet väckas helt och hållet.
Det är ingen fara att ge ditt barn lätta smärtstillande läkemedel (paracetamol) enligt dosanvisning på förpackningen de första dygnen.
Sport och fysisk aktivitet ska inte återupptas innan barnet är utan symtom i vila och kan sedan återupptas gradvis under en veckas tid. Om besvär såsom lättare huvudvärk, yrsel, minnesbesvär eller sömnbesvär skulle uppkomma, ska barnet avstå från all träning i minst 24 timmar innan träningen gradvis kan återupptas igen.
Barnet kan som regel gå tillbaka till förskola/skola efter en eller ett par dagar. De är dock ofta trötta i början och man måste informera lärarna så aktiviteter kan anpassas. Barnet behöver inte ligga till sängs, utan vardagsaktivitet efter ork är tillåtet. Att läsa och se på tv är tillåtet om det inte förvärrar huvudvärken.
Saker du inte ska oroa dig över
Det är tämligen normalt att ha lättare besvär under en period om ca 2 veckor efter traumat. Besvären kan innefatta ökad trötthet, sömnbesvär, lättare huvudvärk, lättare illamående och koncentrationsproblem. Om något av dessa besvär kvarstår efter några veckor bör du kontakta barnläkare alternativt din vårdcentralsläkare.
Saker du bör vara observant på/När ska ni åka in igen?
Kontakta din närmaste jourmottagning om något/några av följande symtom skulle tillstöta: försämring av befintliga besvär, svår huvudvärk, upprepade kräkningar, förändrat beteende, ökad trötthet, svaghet i arm eller ben eller klar vätska eller blod från öra, näsa eller mun.
Läs även författarintervjun med Zandra Olivecrona.
(uppdaterad 2020-11-30)