Trendelenburgs läge med huvudändan sänkt används rutinmässigt vid robotassisterad kirurgi i bäckenet. Detta operationsläge i kombination med bl a högt intraabdominellt tryck och långvarig operation kan öka risken för akut ischemisk nervus opticus-skada.
Risken för skada kan minskas genom att operationstiden i tippat läge begränsas till 4–5 timmar, härefter bör man överväga att pausa eller konvertera till öppen operation.
Dessutom bör tippningsvinkeln och det intrabdominella trycket minimeras.
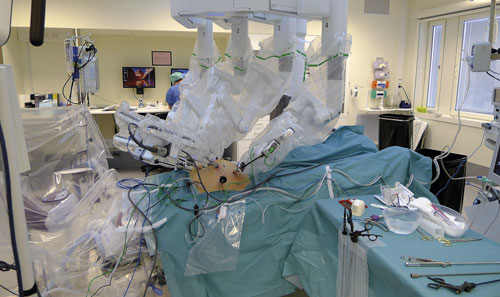
Figur 1. Robotassisterad operation för rektumcancer. Det bästa är att minimera tippningsvinkeln redan från början, inte under operationen. Tippningsvinkeln här är mindre än 20 grader.
Foto: Olof Hallböök
Trendelenburgs läge med huvudändan sänkt 25–30 grader används rutinmässigt vid robotassisterad kirurgi i lilla bäckenet för att underlätta sikten och förbättra åtkomsten till operationsområdet.
Postoperativ synnedsättning/blindhet är en mycket ovanlig komplikation (0,02–0,1 procent) vid dessa ingrepp men förekommer ändå och har givetvis förödande konsekvenser för patienten [1].
Enligt en stor databas i USA är postoperativ synnedsättning vanligast efter hjärtkirurgi (8,6/104) och ryggkirurgi (3,1/104). Efter kolorektal kirurgi har nedsatt syn eller blindhet rapporterats hos 1,2/104 [2].
Inom robotassisterad bäckenkirurgi är prostatektomi dominerande [3-6]. Det finns även ett antal studier där optikusskada har rapporterats efter ryggkirurgi med patienten i framstupa läge [7-9], och vi har i litteraturen hittat ett fall med bilateral nedsättning av synförmågan efter laparoskopisk proktokolektomi [10].
Således har ögonskador uppträtt vid olika kirurgiska ingrepp, men gemensamt är associationen med patientläge med sänkt huvudända, oftast i kombination med ökat intraabdominellt tryck vid minimalinvasiv kirurgi.
Synnerven påverkas av tryck
Att ökat intrakraniellt tryck förmedlas till nervus opticus, som omges av cerebrospinalvätska från canalis opticus till ögonbulben, är känt sedan länge [11]. När det intrakraniella trycket stiger från normalvärdet på 10–15 mm Hg sker således en motsvarande ökning av trycket mot synnerven, vilket därmed kan orsaka venös stas och svullnad med åtföljande försämring av den arteriella cirkulationen.
Akut ischemisk optikusneuropati, som orsakas av att blodcirkulationen är störd i arteria ophthalmica eller dess grenar, indelas i främre och bakre optikusskada.
Främre ischemisk skada är dock sällan associerad med kirurgiska ingrepp utan med hög ålder, diabetes och hypertoni [10, 12]. Vid främre skada ses papillödem med omgivande blödning. Den främre skadan kan ses med en enkel ögonbottenundersökning, medan den bakre kräver annan diagnostik, t ex ultraljud.
Bakre optikusneuropati drabbar den retrobulbära delen av nervus opticus och chiasma men orsakar inga förändringar i ögonbotten. Den bakre delen av nervus opticus försörjs av små artärgrenar från arteria ophthalmica till pia mater. När denna del drabbas av ischemi och efter hand infarkt orsakar det synskada och i värsta fall blindhet [13]. Patofysiologin är densamma som i hjärna och ryggmärg [14].
Kraftigt sänkt huvudända ökar trycket
I en studie användes MR-undersökningar för att mäta det intrakraniella trycket hos 38 patienter med skalltrauma och hos 36 friska kontroller. I traumagruppen kunde man visa att diametern av synnerven ökade vid ett intrakraniellt tryck som översteg 20 mm Hg (6,31 ± 0,50 mm), vilket var en signifikant större diameter (P < 0,0001) än när trycket var under 20 mm Hg (5,29 ± 0,48 mm). Diametern hos friska försökspersoner var 5,08 ± 0,52 mm [15].
Även med ultraljudsundersökning finns en god korrelation mellan det intrakraniella trycket, blodgenomströmningen och diametern av optikusnerven [16].
Flera studier [4-6] har visat att kraftigt sänkt huvudända under långvariga ingrepp i ryggläge eller bukläge kan leda till förhöjt intrakraniellt tryck.
I en japansk undersökning [4] uppmättes det intraokulära trycket varje timme på 31 patienter som genomgick robotassisterad prostatektomi i Trendelenburgs läge (23 graders lutning). Operationstiden var i genomsnitt 5 timmar och som längst drygt 6 timmar. Det intraokulära trycket var 13 mm Hg preoperativt och ökade sedan signifikant för varje timme i Trendelenburgs läge. Efter 5 timmar hade 25 procent av patienterna ett tryck som översteg 30 mm Hg. Det högsta trycket som uppmättes var 36 mm Hg. Inga ögonskador kunde dock noteras.
Robotkirurgi i 30 grader gav högst tryck
I en annan studie uppmättes det intraokulära trycket i tre patientgrupper: 18 patienter som opererades med robotassisterad bukkirurgi i Trendelenburgs läge (30 grader), 12 patienter som opererades med öppen kirurgi i horisontellt läge och 9 patienter som genomgick laparoskopisk kirurgi i horisontellt läge.
Före operationen var det inte någon skillnad mellan grupperna, men vid avslutad operation var ögontrycket signifikant högre i robotgruppen: 30 mm Hg, 20 mm Hg och 23 mm Hg i respektive grupp [17].
Kärlsjukdom och diabetes riskfaktorer
Sjukdomar i näthinna och CNS är tänkbara riskfaktorer för optikusneuropati, men i en studie av 1 868 patienter som opererats med robotassisterad prostatektomi där sådana riskfaktorer fanns hos 40 patienter fann man inte någon ökad risk för ischemisk optikusskada [18]. Samsjuklighet som inte är kompenserad anses dock kunna öka risken.
Flera predisponerande faktorer har angetts i litteraturen, t ex kärlsjukdom, diabetes, blodsjukdom, hjärtsjukdom och njursvikt. Rökning har också uppfattats som en riskfaktor [19].
Långvarigt Trendelenburgs läge (>25 grader) med pneumoperitoneum kan förutom ögonskada även medföra andra fysiologiska konsekvenser i övre luftvägar och lungor med risk för lungödem och hypoxi, vilket ytterligare kan öka risken för ischemi i synnerven [20].
Ingen effektiv behandling
Det finns inte någon effektiv behandling mot ischemisk optikusskada. Höga doser kortikosteroider, mannitol och annan behandling för att sänka trycket intraorbitalt brukar ges, men effekten är osäker [21]. Prognosen är generellt sett dålig, men enstaka patienter som inte har totalt synbortfall kan återfå synförmågan i viss utsträckning [3, 10, 22].
Justeringar vid operation kan minska risken
Enligt Postoperative Visual Loss Study Group [22] anses följande faktorer utgöra risk för akut ischemisk optikusskada:
- långvarig operation
- brant Trendelenburgs läge vid robotassisterad bäckenkirurgi
- framstupa läge vid ryggkirurgi
- högt intraabdominellt tryck vid insufflation
- låg kvot mellan intravenös tillförsel av kolloider och kristalloider
- manligt kön
- obesitas
- stor blodförlust.
Det finns faktorer som operatörerna direkt kan påverka vid robotassisterad operation:
Tiden i Trendelenburgs läge är kritisk. Man måste vara observant på svullnad i patientens ansikte, speciellt i ögonregionen, och patienten ska då läggas i horisontellt läge. En av våra konklusioner efter denna litteraturgenomgång är att man bör överväga att pausa eller konvertera till öppen operation när Trendelenburgs läge används vid bäckenkirurgi om operationstiden tenderar att bli längre än 4,5 timmar.
Tippningsgrad. Med nuvarande robotsystem är operationsbordets läge statiskt, dvs det kan inte enkelt ändras under operationens gång. För att kunna pausa med patienten i horisontalläge behöver instrumenten tas bort och robotarmarna kopplas ur. Detta är opraktiskt. Då är det bättre att minimera tippningsvinkeln från början, och detta är ofta möjligt utan att operationsfältet behöver påverkas negativt. Genom att kalibrera tippningsvinkeln främst avseende skymmande tunntarmar innan roboten kopplas in kan operationen enligt vår uppfattning ofta genomföras med en vinkel mindre än 20 grader (Figur 1).
Insufflationstryck. Vid robotassisterad operation är det ofta möjligt att använda ett lägre intraabdominellt tryck än vid laparoskopisk kirurgi. Robotarmarna hjälper till att lyfta bukväggen, och trycket kan ofta sänkas till mindre än 10 mm Hg.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.























