I en ABC-artikel i Läkartidningen nr 18–19/2015 har vi presenterat klassificering och diagnostik av kärllesioner [1, 2]. I denna ABC-artikel presenterar vi behandling och komplikationer samt några vanliga syndrom och missbildningar associerade med vaskulära lesioner.
Infantila hemangiom är i fokus i båda dessa ABC-artiklar.
Behandling av infantila hemangiom
Stadium, djup och subtyp vägledande för behandlingen
Fyra faktorer styr om infantila hemangiom ska behandlas: storlek, lokalisation, förlopp/utveckling/förväntade komplikationer och barnets ålder [3]. Många skulle acceptera en 3 mm stor lesion i pannan, men få skulle tolerera en 3 cm stor lesion på samma plats. Likaså utgör en 5 mm stor lesion på nästippen eller i perineum en annan form av problem och risk för komplikationer än en lika stor lesion i skalpen. Ett infantilt hemangiom som växer raskt med risk för påverkan på kringliggande strukturer eller ett ulcererande hemangiom med efterföljande smärta och infektionsrisk kan bli föremål för behandling. Barnets ålder påverkar genom att det t ex kan vara vettigt att exspektera när det gäller en viss lesion hos ett 3 månader gammalt spädbarn, medan det inte skulle vara acceptabelt att göra det hos ett 13 månader gammalt barn.
Hur ett infantilt hemangiom ska behandlas bestäms av stadium (proliferations-, platå- eller involutionsfas), djup (subkutan eller kutan förändring) och subtyp (fokal förändring med ett begränsat, samlat fokus eller segmentell förändring, som är mer utbredd och följer Blaschkos linjer). Systemiska behandlingar är mest effektiva tidigt, då hemangiomet prolifererar. Laser fungerar på ytliga hemangiom, medan subkutana ofta behöver systemisk behandling eller kombinationer av olika behandlingsstrategier. De två subtyperna fokala och segmentella hemangiom beter sig olika och svarar olika på behandling. Fokala hemangiom resekeras lättare, medan segmentella är mer destruktiva, ulcererar oftare och kräver systemisk behandling oftare.
Under proliferationsfas [2, 4]
Uppåt 90 procent av alla infantila hemangiom kan handläggas med observation och fotodokumentation. Hur barnen följs är individuellt, men en vanlig uppföljning är att barnen, beroende på hemangiomens lokalisation och tillväxtdynamik, följs 1 gång i månaden till 1 gång i kvartalet under tillväxtfasen och 2 gånger om året under platåfasen.
Effekten av propanolol (icke-selektiva β-blockerare) på infantila hemangiom observerades första gången 2008 [5], och propanolol har blivit ett av förstahandsvalen då systemisk behandling är indicerad. Mekanismen är okänd. Propranolol bör användas av specialintresserad pediatriker efter hjärt- och cirkulationsundersökning och med barnet under observation i 4 timmar. Propranolol kan ha allvarliga biverkningar, t ex hypoglykemi, och behandling under flera månader krävs. Det kan finnas risk för återfall när läkemedlet sätts ut, särskilt hos barn <1 års ålder. Randomiserade studier för att utvärdera behandlingslängd och dosering och för att jämföra med andra behandlingar pågår internationellt.
Steroider var länge förstahandsmedel då systemisk behandling är indicerad och används fortfarande vid behandlingssvikt med β-blockerare. Steroider har effekt främst genom att hämma tillväxten under proliferationsfasen. Även steroidbehandling är behäftad med komplikationer, och vid t ex generell tillväxthämning hos barnet seponeras behandlingen. Vid behandling med steroider kommer effekten senare och flera hemangiom är behandlingsresistenta än vid behandling med propranolol. Behandlingstiden är dock kortare än med propranolol och sträcker sig över flera veckor, och behandlingen behöver fasas ut långsamt. Tidigare har även intralesionella steroidinjektioner förekommit; den kristallina strukturen kunde dock orsaka inflammationer, sår och långvarig smärta. Dessutom kunde de systemiska effekterna vara påtagliga. I dag anses därför sådana injektioner förlegade [6].
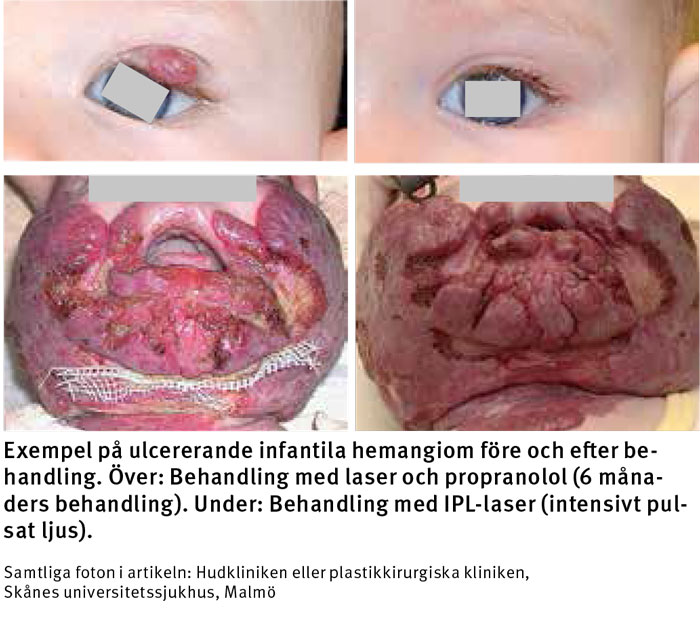
Laser används vid ytliga eller blandade hemangiom med ytlig komponent och har då bara effekt på den ytliga delen. Laser inducerar och skyndar på involutionen och kan användas för att påskynda läkningen av ulcerationer. Laser används ibland också i kombination med topikal betablockad (timolol) med god effekt. Det tar dock några månader för att få resultat i nivå med dem man får med systemisk betablockad [7, 8].
Interferon och vinkristin är behäftade med avsevärda biverkningsrisker och används bara vid svåra hemangiom där behandling med steroider och/eller β-blockerare misslyckats.
Kirurgi är indicerad i den proliferativa fasen endast då annan behandling inte haft effekt eller är kontraindicerad.
Under involutionsfas [2, 4]
Allmänt sett är behandlingsindikationen under involution svag, och involutionens effekt får i oträngt mål inväntas innan några åtgärder vidtas.
Kvarstående problem efter involution [2, 4]
Problem som kärlektasier som kvarstår i tonåren kan behandlas med laser, men de är svårbehandlade.
Atrofiska och hypertrofiska ärr kan vid besvär eventuellt behandlas med laser eller kirurgisk ärrplastik. Vid laserbehandling krävs 4–6 behandlingar, som inte är smärtfria.
Ansiktsasymmetri kan i viss mån behandlas med kirurgi i form av t ex tumörreducerande operationer (debulking), ansiktslyft, transplantation av fett, fettsugning och rekonstruktion av näsa och läppar. Den kirurgiska efterbehandlingen behöver ofta delas upp i flera steg, som kan sträcka sig över flera år. Dessutom är slutresultatet inte alltid tillfyllest, och man kan därför aldrig lova patienter/föräldrar att »hemangiomet försvinner«.
Behandling av övriga kärltumörer
Pyogena granulom behandlas med kyrettage, excision och lapis (silvernitrat), diatermi eller YAG-/diodlaser. Pyogena granulom är vanliga vid kapillära missbildningar [9].
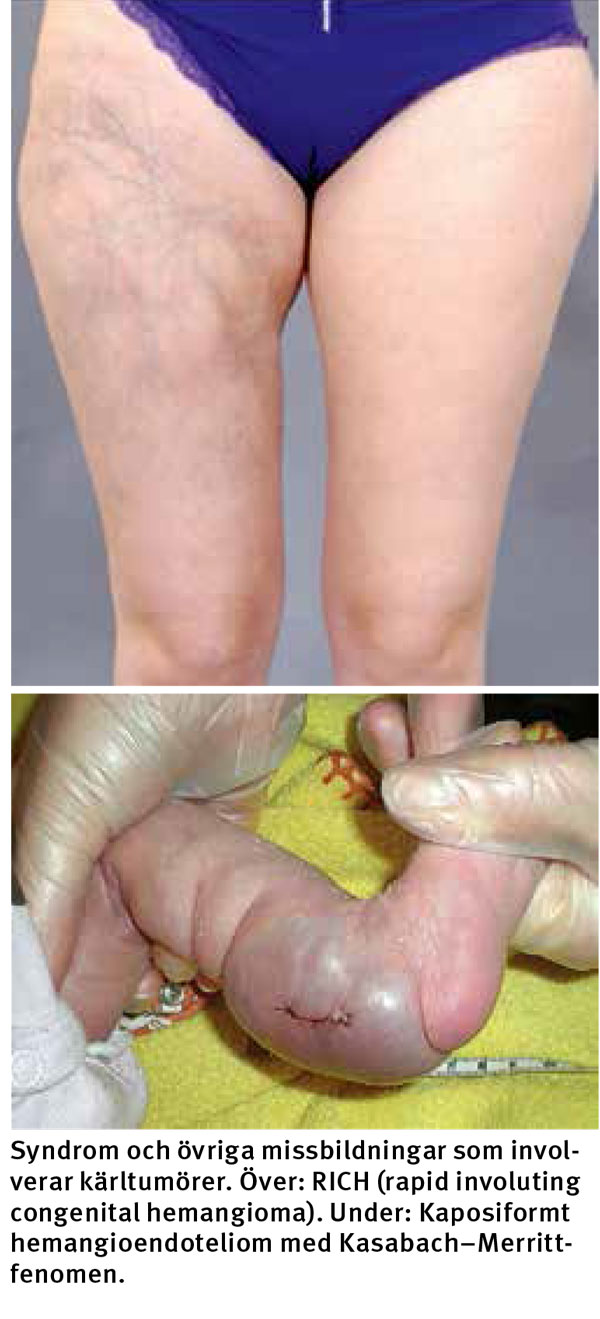
Kaposiforma hemangioendoteliom och tuftade angiom går ofta i spontan regress och behandlas därför med aktiv exspektans, med beredskap för medicinsk behandling. Om aktiv behandling krävs, utgörs den vanligen av excision och/eller cytostatika [10, 11]. Vid båda tumörtyperna kan Kasabach–Merritt-fenomen uppstå. Detta innebär trombocytopen koagulopati, som ger blödning och trombocytopen purpura. Mortaliteten är 20–30 procent. Om Kasabach–Merritt-fenomen uppstår i kaposiforma hemangioendoteliom eller tuftade angiom behandlas det med vinkristin och interferon, om det uppstår i infantila hemangiom behandlas det med β-blockad eller prednisolon [12].
Behandling av kärlmissbildningar
Vid de flesta kärlmissbildningar behövs en kombination av olika behandlingar. Behandlingsindikation och -sätt bör därför bedömas av ett multidisciplinärt kärlteam som också bör sköta behandlingen. Mindre förändringar orsakar sällan besvär för patienten och lämnas oftast utan åtgärd. Behandling är indicerad vid större och symtomgivande kärlmissbildningar och kärlmissbildningar som förväntas progrediera.
Venösa missbildningar [13]
Kompressionsbehandling är indicerad vid venösa missbildningar på extremitet. Måttanpassade flatstickade kompressionsplagg i kompressionsklass 1–4, som vid behov bärs dygnet runt, kan motverka såväl svullnad och tyngdkänsla som smärta och tromboflebiter.
Intralesionell skleroterapi är ofta förstahandsbehandling. Goda resultat, dvs krympning av lesionen, uppnås hos ca 75 procent av patienterna. Recidivfrekvensen är stor, och skleroterapi kombineras därför om möjligt med kirurgisk excision.
Laserbehandling har också visats kunna vara effektiv mot vissa venösa missbildningar [14].
Kirurgi används sällan som enda behandling om inte hela förändringen kan excideras. Kirurgi kan medföra större deformitet än själva missbildningen, recidivfrekvensen är hög (50–100 procent), och risken för blödning, postoperativ sårruptur och fördröjd läkning med omfattande ärrbildning är hög. Kombinationer av ovanstående behandlingar som preoperativ skleroterapi och efterföljande laserbehandling mot ytliga delar av venösa missbildningar förekommer.
Koagulopati, som kan komma till uttryck i plötsligt påkommen smärta och eventuell svullnad under dagar till veckor vid tromboflebit, behandlas med antikoagulantia om koagulationsfaktorerna är påverkade. Vilken behandling som ska användas och hur länge är individuellt beroende och omstritt. I Malmö påbörjar vi behandlingen med injektion enoxaparinnatrium 40 mg × 1 i 14 dagar.
Glomovenösa missbildningar behandlas på samma sätt som venösa missbildningar, men de svarar på ett lite annorlunda sätt. Skleroterapi är ofta mindre effektiv, och kompressionsbehandling kan ge mycket obehag, eftersom tillståndet i sig är smärtsamt. Glomovenösa missbildningar behandlas därför ofta med endast kirurgi, alternativt i kombination med laser [15].
Kapillära missbildningar [16]
Laser och intensivt pulsat ljus (IPL) är den vanligaste behandlingen av kapillära missbildningar [17]. Cirka 20 procent av de kapillära missbildningarna svarar inte på laser. Behandlingen är kosmetisk för att dämpa färgen, som initialt är blekröd, men som i vissa fall blir hypertrofisk och mörkröd till djupt lila med åren. Möjligen dämpar laser också tillväxten. Multipla behandlingar behövs alltid, ibland också underhållsbehandling med några års mellanrum.
Kompression har även här sin plats i behandlingsarsenalen.
Kirurgi (debulking) är inducerad för att återställa anatomin vid mjukvävs- och benöverväxt. De vanligaste hypertrofierna är av läpp, kind och panna.
Kombinationer av dessa behandlingar används också.
Lymfatiska missbildningar [18]
Kompression är förstahandsval vid makrocystiska lymfatiska missbildningar, om lokalisationen tillåter. Adekvat kompression förutsätter måttagning samt tillräckligt antal kompressionsplagg i kompressionsklass 2 eller 3 beroende på missbildningens storlek, lokalisation och patientens aktivitetsnivå. Kompression används dygnet runt, och plaggen byts en gång om dagen.
Om annan åtgärd är indicerad, är intralesionell sklerosering förstahandsbehandling vid stora eller problematiska makrocystiska missbildningar. Behandlingen »klistrar igen« den lymfatiska missbildningen, men tar inte bort den.
Kirurgi i form av utskalning eller debulking är förstahandsbehandling vid problematiska mikrocystiska missbildningar. Det är svårt att uppnå radikalitet med kirurgi, och återfallsfrekvensen vid partiell excision av lymfatiska missbildningar är 53–100 procent [19]. Dessutom kan excision vara stympande, eftersom de lymfatiska missbildningarna har ett infiltrativt växtsätt.
Koldioxidlaser används för att behandla mikrocystiska lymfatiska missbildningar i mukosa, vesiklar och angiokeratom (YAG-laser). Angiokeratom kan även excideras, vilket görs vid ulceration och blödningskomplikation, om laser inte gett tillräcklig effekt.
Kombinationer av dessa behandlingar används också.
Arteriovenösa missbildningar [20]
Behandling av arteriovenösa missbildningar är ofta komplicerad, eftersom partiell behandling ofta resulterar i återfall och sätter i gång en tillväxt som är svårare att behandla än den ursprungliga missbildningen [21]. Ungefär tre fjärdedelar av barnen med arteriovenös missbildning behöver behandling under barndomen, resterande fjärdedel även under vuxenlivet [20]. Målen med behandlingen är att få kontroll över missbildningens tillväxt och effekter, dvs minska symtom som blödning, smärta, ulceration och deformitet samt bibehålla vitala funktioner som syn och tuggfunktion [20].
Sklerosering med alkohol är förstahandsval vid arteriovenösa missbildningar.
Embolisering (plugg) är indicerad då man kan nå nidus med emboliseringsämnet. Detta minskar shuntningen i lesionen. Lesionen recidiverar nästan alltid [20].
Radikal excision av nidus kan övervägas vid välavgränsade lesioner och för att korrigera fokala deformiteter, t ex blödande eller ulcererande områden, eller hypertrofi. Återfallsfrekvensen är hög, blödningsrisken stor, och den postoperativa deformiteten kan på grund av den tillväxtstimulering det kirurgiska traumat kan ge bli större än den ursprungliga missbildningen.
Cytostatika (sirolimus, en potent angiogeneshämmare) används experimentellt då ingen annan behandling varit framgångsrik.
Immunsuppresivt läkemedel (talidomid) används i vissa fall som underhållsbehandling då ingen annan behandling varit framgångsrik.
Kombinationer av dessa behandlingar används också.
Komplikationer vid infantila hemangiom
Ulceration är den vanligaste komplikationen vid infantila hemangiom, upp till 16 procent av fallen [22], och tros orsakas av att hemangiomen prolifererar genom epidermis basalmembran [4]. Ulcerationer kan bli problematiska, framför allt i anogenitalområdet och i munregionen, särskilt då barnet är enbart några veckor eller månader gammalt. Ulcerationen kan på så vis bli närmast livshotande [23]. Ulcerationer är mer smärtsamma än vanliga sår, läker dåligt och alltid med ärr. Laser- och IPL-behandling kan vara indicerad för att få ulcerationerna att läka [23]. Blödning, ibland infusionskrävande, och infektion är vanligt i samband med ulceration. Systemisk antibiotikabehandling är indicerad vid cellulit [24].
På vissa lokaler kan hemangiomen ge särskilda problem. Periorbitala hemangiom ger komplikationer i 40–60 procent av fallen, mestadels i form av amblyopi [25]. Cyrano de Bergerac-hemangiom (på nästippen) kan obstruera luftvägarna och ge psykosociala problem till följd av den permanenta deformeringen av näsan [26]. Hemangiom i hörselgången kan ge ledningshinder och efterföljande påverkan på talutvecklingen [27]. Hemangiom på läpp kan ge läppdeformitet och påverkan på utveckling av käke och tänder samt på matintaget [28].
I luftvägarna kan hemangiom bli livshotande, eftersom spädbarn andas enbart genom näsan de 3 första månaderna; hemangiom i nares kan då obstruera luftvägen helt. Subglottiska hemangiom ger kruppliknande symtom; trakeostomi kan bli nödvändigt för att rädda barnets liv. Cirka 50 procent av barn med subglottiska hemangiom har associerade kutana segmentella hemangiom med s k skäggdistribution [3].
Hjärtsvikt till följd av infantila hemangiom är ovanligt, men kan uppstå då blodflödet genom tumören skapar ett hyperdynamiskt tillstånd som leder till ökad hjärtminutvolym och slagvolym samt ökad lungvaskularisering. Risken för hjärtsvikt är störst vid stora hemangiom lokaliserade till levern eller mycket stora hemangiom på huden [3]. Hemangiom lokaliserade till levern kan dessutom orsaka trombocytopeni och svår hypotyreos [23].
Hemangiom i gastrointestinalkanalen kan till följd av ulceration ge upphov till svåra blödningar [23].
De lokalisationer som har störst risk för estetiskt dåligt slutresultat är segmentella hemangiom och hemangiom placerade på utsatta lokaler som ansikte.
Djupa och segmentella hemangiom kan ge kvarstående problem även efter fullständig involution. Sequelae kan vara exempelvis kvarvarande kärlektasier, atrofiska eller hypertrofiska ärr, fibröst omvandlad vävnad och vävnad med nedsatt elasticitet, som ger ett ärrigt vävnadsöverskott samt asymmetri [4].
Omhändertagande
För korrekt omhändertagande av patienter med vaskulära lesioner krävs teamarbete och kombination av flera olika behandlingsmodaliteter och specialiteter (se ABC-artikel del 1, Läkartidningen nr 18–19/2015).
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.