Dödligheten i överdos av heroin fortsätter att vara hög i Sverige.
Utdelning av antidoten naloxon till patienter har prövats internationellt för att förebygga dödsfall vid bevittnade överdoser.
Denna studie på opiatberoende patienter i behandling bekräftar att de flesta har bevittnat överdoser men att många vidtar felaktiga eller farliga åtgärder. Attityderna till att ingå i ett naloxonutdelningsprogram är positiva.
Studien kan betraktas som en pilotstudie, som ger stöd åt framtida prövning med naloxonprogram även i Sverige.
Tabell I.
Heroinmissbruk är förenat med hög dödlighet, med överdos som den enskilt vanligaste dödsorsaken [1]. Medan antalet patienter i läkemedelsassisterad behandling (med metadon eller buprenorfin) ökade kraftigt i Sverige åren 2000–2006 sågs en minskning av den drogrelaterade dödligheten [2]. Under åren 1991–2007 stod heroin och andra opiater för 76–91 procent av de akut drogrelaterade dödsfallen i Sverige, och trots att metadon- och buprenorfinbehandling kan antas ha fortsatt att öka de senaste åren tyder de senast rapporterade årens statistik på att den akut drogrelaterade dödligheten åter snarast ökar [3-5]. Utöver heroin- och morfinrelaterade dödsfall har det också tillkommit en ökning av dödsfall relaterade till andra opiater och opioider, såsom metadon [6]. Även icke-dödliga överdoser är vanliga vid heroinberoende [7].
I två olika undersökningar av heroinmissbrukare på sprutbytesprogrammet i Malmö uppger 74 [8] respektive 58 procent [9] anamnes på minst en definierad heroinöverdos. I den ena studien hade 96 procent bevittnat en annan persons heroinöverdos [8]. Vi vet dock också att agerandet vid dessa händelser ofta är suboptimalt. I många fall, också i Sverige [8], ringer vittnen inte ambulans på grund av rädsla för polisingripande [10]. Amerikansk forskning visar att många överdosvittnen gör felaktiga eller farliga livräddningsförsök, som att släpa omkring den drabbade, försöka väcka med smärta eller kyla eller injicera andra droger som ryktesvägen anses kunna rädda patienten [11].
Naloxon i preventionsprogram
Mot denna bakgrund har preventionsprogram i flera länder delat ut antidoten naloxon till potentiella överdosvittnen. Naloxon reverserar effektivt heroinpåverkan, är relativt billigt och saknar missbrukspotential [12]. Programmen har prövats i bl a Italien [13], Storbritannien [14], Tyskland [15] och i relativt stor skala i USA. I USA utdelades åren 1996–2010 naloxondoser till 53 000 individer, vilket kunde reversera mer än 10 000 opiatöverdoser under perioden [16]. Flera studier har vid uppföljning dokumenterat att ca 10–20 procent av individerna i studierna har givit naloxon till bevittnade överdosfall, att merparten av överdoserna reverserats och att biverkningarna varit få [15, 17, 18].
Ett alternativ till naloxon i injektionsform kan vara en nasal beredningsform som ges som nässprej. Denna beredningsform har hittills använts i begränsad omfattning [16]. En studie med nasalt naloxon i Boston inkluderade 385 individer och kunde efter 15 månader visa att 74 överdoser hade reverserats utan allvarliga biverkningar [19]. Mycket talar för att effekten av nasalt naloxon förvisso sätter in långsammare än vid injektion men att nässprejen å andra sidan går snabbare att ge än injektionen [20] och intuitivt är säkrare med tanke på risken för stickskador och blodsmitta.
Denna studie syftade till att i en population av opiatberoende patienter i Sverige kartlägga erfarenheterna av korrekt och felaktigt överdosbeteende samt inställningen till att själv ge eller erhålla naloxon i samband med en överdos. Till skillnad från tidigare studier syftade den också till att specifikt studera attityden till naloxon hos patienter som ingår i behandling.
Metod
Studien genomfördes våren 2012 vid substitutionsmottagningen på Integrerad närsjukvård Malmö (INM), en privat psykiatrisk öppenvårdsverksamhet med områdesansvar för psykiatrisk öppenvård i två av Malmös tio stadsdelar. Patienter i läkemedelsassisterad behandling med metadon eller buprenorfin tillfrågades om deltagande i hela studien. Av 60 patienter som informerades valde 50 att delta och undertecknade informerat samtycke.
Patienterna intervjuades av Anna Vedin (läkarkandidat) med hjälp av ett frågeformulär om patienternas egna och bevittnade överdoser och de åtgärder som de själva eller andra hade vidtagit vid de inträffade överdoserna. Här valde vi att fråga om beteenden som är vanligt förekommande i litteraturen: att ge hjärt–lungräddning, ta den drabbade till sjukhus, injicera någon typ av centralstimulerande drog, stimulera med smärta, kyla eller örfilar eller att släpa omkring den drabbade [11].
Vi frågade också om koksalt hade injicerats, då författarna från patientgruppen hört rapporter om att detta ryktesvis används. Det finns i litteraturen också fallrapporter om att den partiella agonisten buprenorfin ska ha givits i syfte att med hjälp av substansens kompetitiva antagonistiska effekt kunna reversera heroinets effekt [21, 22], varför även detta inkluderades. Patienterna tillfrågades också om sin inställning till naloxonförskrivning och om de i händelse av överdos skulle vilja erhålla naloxon som injektion eller nässprej från en icke-sjukvårdskunnig person.
Studien godkändes av etikprövningsnämnden vid Lunds universitet. För signfikansberäkningar användes Fishers exakta test respektive Students t-test, med 95-procentiga konfidensintervall. Alla beräkningar gjordes i programvaran SPSS version 20 [23].
Resultat
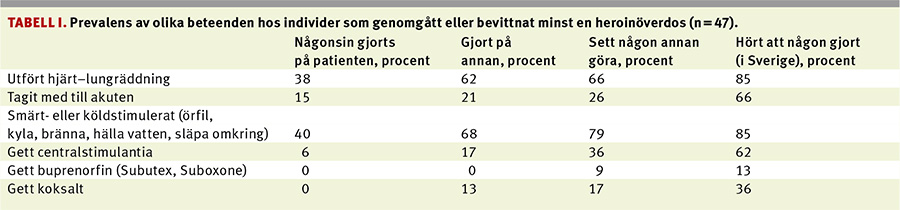
Av 50 intervjuade var 40 män, och medelåldern var 35,7 år (median 35 år med ett spann från 19 till 62 år). 31 personer i materialet (62 procent) rapporterade att de själva hade genomgått minst en heroinöverdos, och 22 (44 procent) hade genomgått minst två sådana händelser. Hela 47 personer (94 procent) rapporterade att de hade bevittnat en annan persons heroinöverdos, och det rapporterade antalet sträckte sig från 1 till 50 överdoser. 43 individer (86 procent) hade bevittnat minst två överdoser, och 13 (26 procent) hade sett tio händelser eller fler. Totalt rapporterade gruppen 404 bevittnade överdoser och att ambulans hade rings i 210 av fallen (52 procent). Om man för tillförlitlighetens skull endast räknar de individer som rapporterade högst tio överdoser ringdes ambulans i 82 av 147 fall (56 procent). Andelen som hade försökt ge första hjälpen (hjärtkompressioner eller mun-mot-mun-metoden) var 62 procent (29 personer).
Flera felaktiga åtgärder förekom i gruppen. Bland överdosvittnena (n = 47) rapporterade åtta (17 procent) att de hade gett en centralstimulerande drog, t ex amfetamin, och 17 (36 procent) att de hade sett någon annan göra detta. Sex (13 procent) rapporterade att de gett koksalt själva och åtta (17 procent) att de hade sett detta göras. Att ha försökt smärtstimulera, örfila, kyla eller släpa runt den drabbade rapporterades av 32 (68 procent), och 79 procent rapporterade att de hade sett andra göra detta. Ingen rapporterade att de själva hade givit buprenorfin (Subutex, Suboxone), men fyra (9 procent) hade sett någon annan göra det (Tabell I).
En stor majoritet var positiva till naloxonutdelning. 45 personer (90 procent) svarade att de hade velat få naloxon förskrivet. Att inte vilja få naloxon förskrivet var signifikant associerat med att aldrig ha bevittnat en överdos (P = 0,023), medan sambandet med att själv inte ha råkat ut för en överdos inte nådde statistisk signifikans (P = 0,062). 41 personer (82 procent) svarade att de i händelse av överdos hade velat få naloxon injicerat av en person som inte är sjukvårdare, medan motsvarande siffra för nässprej var 90 procent (45 personer). Här sågs inga signifikanta samband med egen eller bevittnad överdoserfarenhet. Attityder till naloxon hade inga signifikanta samband med ålder eller kön.
Diskussion
Studien, som kan ses som en pilotstudie för att undersöka förutsättningarna för att i svensk behandlingsmiljö pröva naloxonutdelning i syfte att minska överdosdödligheten, ger stöd åt de fynd som har gjorts i USA [10, 11]. Nästan samtliga undersökta heroinberoende patienter har bevittnat andras överdoser, ambulans rings i alltför få fall, många åtgärder som vidtas är inadekvata och en hög andel är positiva till försök med naloxonförskrivning.
Studien bekräftar tidigare fynd
Samtliga patienter utom tre har bevittnat en annan persons heroinöverdos. Siffran överensstämmer med tidigare erfarenheter från både Sverige [8] och USA. Den andel patienter som själva har drabbats av överdos, 62 procent, är jämförbar med tidigare data från Sverige [8, 9]. Den positiva attityden till naloxonförskrivning hos dessa överdosvittnen bekräftar motsvarande fynd från USA [11] och Australien [24], och studien bekräftar också tidigare uppgifter om att ambulans i många fall inte tillkallas. Likaså bekräftar studien att en rad inadekvata åtgärder vidtas i samband med överdoser, till och med att centralstimulerande droger ges [11]. Enstaka patienter berättade också att de hade sett buprenorfin ges till överdosoffer, vilket ger visst stöd åt den anekdotiska rapportering som finns i litteraturen avseende detta beteende [21, 22], som kan betraktas som höggradigt riskabelt [25] och som stärker utbildningsbehovet i dessa situationer.
Effektiv antidot
Naloxon har erkänt god effekt som opiatantidot, med få biverkningar, även när preparatet har givits av icke-utbildade personer [26, 27]. Det vetenskapliga stödet för utbildning och utdelning av naloxon vilar på en lång rad studier, där man vid uppföljning konstaterar att en inte obetydlig del av inkluderade individer har administrerat preparatet till individer med klara opiatöverdoser, och att detta i allmänhet har haft god effekt och få eller inga bieffekter [15, 17-19, 28].
Bieffekter
Bieffekterna av naloxonutdelning har i befintlig litteratur beskrivits som ringa och så även substansens biverkningar, som huvudsakligen består av den opiatabstinens som kan utlösas då opiatpåverkan snabbt reverseras [17, 19, 26, 27]. En potentiell risk för ett ökat riskbeteende med tillgång till naloxon har inte diskuterats utförligt i litteraturen, men det finns tecken till att injektionsmissbruket hos individer i ett naloxonprogram tvärtom minskar [28].
Även om det kan diskuteras huruvida heroinberoende individer skulle utsätta sig för ökad andnings- och medvetandepåverkan därför att naloxon finns tillgängligt är den typen av potentiella risker värd att beakta i framtida studier. Dessutom har naloxon kortare halveringstid än heroin, och upprepad dos kan behövas. Detta belyser vikten av att kombinera naloxonutdelning med utbildning, t ex instruktion att alltid ringa ambulans vid överdoser. Att snabbt kunna ge effektiv antidot i väntan på ambulans torde kunna öka överlevnaden och minska komplikationsriskerna vid heroinöverdoser.
Nässprej värd att studera
Det finns skäl att överväga fler studier av utdelning av naloxon i form av nässprej. En nasal beredning kan ges utan injektionsutrustning och utan risk för stickskador och blodsmitta, och den kan ges även av personer utan injektionsvana. Försök med den nasala formen i ambulanssjukvården indikerar att tiden från administration till klinisk effekt är längre för den nasala beredningen men att själva administrationen i stället är snabbare [20]. En nasal beredningsform, som ännu inte är registrerad i Sverige, skulle kunna underlätta genomförandet av den här typen av preventionsåtgärd.
Studiens begränsningar
Den aktuella pilotstudien har begränsningar. Antalet patienter är litet, och studien är geografiskt begränsad till Malmö. Data baseras också på självrapporterade uppgifter, som får anses vara den enda tillgängliga metoden i sammanhanget, dock med risk att tiden från händelse till rapportering påverkar precisionen i svaren. Att intervjua behandlade och därmed stabilare patienter har fördelar, samtidigt som detta är en begränsning som minskar generaliserbarheten till grupper av obehandlade heroinmissbrukare i Sverige.
Konklusion
Detta är den första studie som berör attityder till naloxonutdelning i Sverige. Studien bekräftar de resonemang bakom naloxonutbildning och utdelning som har beskrivits i andra länder: heroinberoende patienter bevittnar i hög grad andras överdoser, vittnens agerande vid överdoser är ofta felaktigt och acceptansen för ett preventionsprogram med naloxon är god. Viljan att delta i ett sådant program var dessutom signifikant kopplad till att själv ha bevittnat överdoser. Studien ger stöd åt vidare forskning på området i Sverige, förslagsvis som en del i ett interventionssprogram med koppling till rådgivning, smittprevention och beroendebehandling.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
























