Svår sepsis och septisk chock ska kodas med tilläggskoderna R65.1 respektive R57.2.
En systematisk journalgranskning visade att av 600 patienter med växt av Staphylococcus aureus eller Escherichia coli i blod uppfyllde 161 kriterier för svår sepsis eller septisk chock. Endast 29 (18 procent) av dessa hade fått korrekt diagnoskod vid utskrivning.
Den bristande diagnossättningen vid svår sepsis medför att incidensen av svår sepsis sannolikt är underskattad i Socialstyrelsens patientregister.
Det är angeläget att nå ut med mer information om kriterierna för svår sepsis.
Sepsis är ett systemiskt inflammationssvarssyndrom (SIRS) till följd av en infektion [1]. Tillståndet är relativt vanligt även vid icke-invasiva bakteriella infektioner och virusinfektioner. I den kliniska vardagen är begreppet i praktiken synonymt med »svår sepsis«, det vill säga en infektion som komplicerats av hypotoni, hypoperfusion eller organdysfunktion (Figur 1). Patienter med svår sepsis har en inte obetydlig mortalitetsrisk och vårdkonsumtion [2, 3]. Patienter med septisk chock (Figur 1) behöver ofta intensivvård, och dödligheten i denna grupp är hög [4].
Svenska infektionsläkarföreningen och Svensk förening för anestesi och intensivvård har utarbetat modifierade kriterier för sepsis, svår sepsis och septisk chock (Fakta 1) [5]. Svenska läkare bör använda dessa.
Tidigare har diagnoskoderna i ICD-systemet utgått från den traditionella och felaktiga synen på sepsis som liktydig med bakteriemi. För att bättre avspegla nu gällande definitioner för septiska tillstånd finns sedan 2007 respektive 2010 koderna R65.1 för svår sepsis och R57.2 för septisk chock i svenska ICD-10. De ska användas som tilläggskoder när en infektion kompliceras av svår sepsis eller septisk chock (Fakta 2). Diagnoskodningen har förklarats närmare i Läkartidningen samt i Svenska infektionsläkarföreningens vårdprogram för svår sepsis och septisk chock [5, 6].
De flesta studier av incidensen av svår sepsis baseras på diagnoskoder från epikriser. Resultaten varierar avsevärt beroende på metod och urval [7-9]. I en studie från 2010 undersöktes incidensen av svår sepsis i Sverige med olika kombinationer av ICD-koder. Beroende på val av kombination uppskattades incidensen till 13, 35 eller 43 fall per 100 000 invånare och år [8]. ICD-koder tycks således utgöra en osäker grund för incidensberäkning av svåra septiska tillstånd [5].
Syftet med föreliggande studie var att undersöka hur de nu gällande riktlinjerna för diagnoskodning av svår sepsis och septisk chock efterlevs.
Metod
Studiepopulation. Studien är en kvantitativ retrospektiv journalstudie. Journaler från samtliga sjukhus i Skåne granskades. Urvalet utgjordes av 600 konsekutiva patienter, varav 300 med växt av Staphylococcus aureus i blodet under perioden 11 maj 2012 till 7 december 2012 och 300 konsekutiva patienter med Escherichia coli i blodet från 12 september 2012 till 8 december samma år. Dessa uppgifter hämtades ur en databas hos avdelningen för klinisk mikrobiologi. Etiskt tillstånd inhämtades från regionala etikprövningsnämnden i Lund.
Patienter vilkas blod det gjorts odling på mer än 48 timmar efter ankomst till sjukhus exkluderades (n = 66 med S aureus-bakteriemi och n = 31 med E coli-bakteriemi), eftersom journaluppgifterna här sällan medgav närmare granskning av insjuknandet. Även patienter yngre än 18 år exkluderades (n = 23) eftersom sepsiskriterierna har utformats för vuxna.
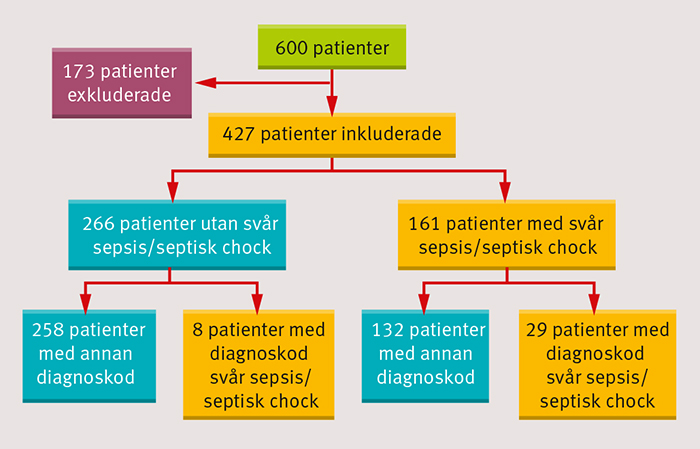
Vidare exkluderades patienter utan inskrivningsanteckning eller epikris från aktuellt vårdtillfälle (n = 27) samt patienter med färre än två relevanta värden för vitalparametrar eller laboratorievärden (n = 26). Totalt exkluderades 173 patienter (Figur 2).
Från Socialstyrelsens patientregister inhämtades data om antalet patienter i Skåne och i riket som erhållit någon av diagnoserna R65.1 och R57.2 sedan deras respektive introduktion.
Kliniska data. Från inskrivningstillfället registrerades uppgifter om födelseår och kön, syrgassaturation, arteriell syrgasmättnad, syrgasbehandling; laboratorieproven TPK, PK(INR), APTT, bilirubin, laktat, BE (basöverskott) och kreatinin. Även det högsta värdet för APTT, PK(INR), bilirubin, laktat och BE respektive det lägsta värdet för trombocyter under vårdtidens fem första dygn registrerades, liksom uppgift om eventuell intensivvård såsom respiratorvård, dialys och vasopressorterapi.
Från epikrisen inhämtades uppgift om utskrivande klinik, huvuddiagnos, förekomst av sepsis, svår sepsis eller septisk chock som huvud- eller bidiagnos, uppgift om patienten var levande eller avliden vid utskrivning samt uppgift om dödsorsak från eventuellt dödsorsaksintyg. Även för IVA-vårdade patienter är diagnoskoderna inhämtade från vårdtillfällets slut, inte från utskrivningsanteckningen från IVA.
Databearbetning. Patienter med infektionsorsakad hypoperfusion och organdysfunktion samt patienter som intensivvårdats och som erhållit dialys eller vasopressor- eller respiratorbehandling ansågs uppfylla kriterier för svår sepsis eller septisk chock. Laboratorievärden eller fysiologiska data som bedömdes bero på bakomliggande faktorer exkluderades.
Journalföringen medgav sällan någon värdering av huruvida kriteriet för septisk chock var uppfyllt. Därför behandlades patienter med svår sepsis eller septisk chock som en grupp. Båda dessa bidiagnoser (R65.1 och R57.2) bedömdes korrekta om kriterierna för svår sepsis uppfyllts.
Statistisk bearbetning. För statistiska jämförelser användes Fishers exakta test via graphpad.com. P-värden < 0,05 ansågs statistiskt signifikanta.
Resultat
Kliniska data. 427 patienter inkluderades i studien. Medianåldern var 75 år (variationsvidd 20–97 år). 245 patienter var män och 182 var kvinnor.
Av de inkluderade patienterna hade 242 E coli-bakteriemi och 185 S aureus-bakteriemi. Totalt uppfyllde 161 patienter kriterier för svår sepsis eller septisk chock (Figur 2): 100 med E coli-infektion och 61 med S aureus-infektion. 20 patienter vårdades vid något tillfälle på IVA.
51 patienter avled under vårdtillfället, varav 14 med E coli-bakteriemi och 37 med S aureus-bakteriemi. I 27 av dessa fall omnämndes sepsis, svår sepsis eller septisk chock i dödsorsaksintyget. 31 avlidna patienter uppfyllde kriterier för svår sepsis eller septisk chock.
Diagnoskodning. Av de 161 patienter som uppfyllde kriterierna för svår sepsis eller septisk chock erhöll 18 procent (29 stycken) bidiagnosen R65.1 eller R57.2 vid utskrivning. Motsvarande andel i E coli-gruppen var 22 procent (22/100) och i S aureus-gruppen 11 procent (7/61).
3 procent (8 stycken) av de 266 patienter som inte uppfyllde kriterierna för svår sepsis eller septisk chock fick ändå en sådan bidiagnos vid utskrivning. 2 av de 8 patienterna hade en klinisk bild väl förenlig med svår sepsis utan att uppfyllda kriterier kunde påvisas i journalen. Övriga 6 patienters sjukdomsbild var förenlig med sepsis, inte med svår sepsis.
12 av de 20 IVA-vårdade patienterna med svår sepsis eller septisk chock erhöll korrekt diagnoskod i hemklinikens epikris. Motsvarande siffror för patienter som inte vårdats på IVA var 17 av 141. Skillnaden var statistiskt signifikant (P < 0,0001).
9 av 39 patienter (23 procent) med svår sepsis eller septisk chock (men som inte IVA-vårdats) som skrevs ut från infektionsklinik erhöll korrekt diagnoskod. Motsvarande siffor för patienter utskrivna från medicinklinik var 6 av 63 (10 procent) och 2 av 39 (5 procent) för patienter utskrivna från övriga kliniker.
Av de 78 patienterna med E coli-bakteriemi och svår sepsis eller septisk chock, men som inte erhöll endera av bidiagnoserna R65.1 och R57.2, fick 37 patienter en A41-kod för sepsis som huvud- eller bidiagnos. 20 patienter fick diagnoskoden A41.5 (sepsis med andra gramnegativa organismer) och 16 fick diagnoskoden A41.9 (ospecificerad sepsis). En patient fick av oklar anledning diagnoskoden A41.4 (sepsis orsakad av anaeroba bakterier).
Av de återstående 41 patienterna med E coli-bakteriemi som uppfyllde kriterier för svår sepsis eller septisk chock, men som varken erhållit bidiagnoserna R65.1 eller R57.2 eller en A41-kod, fick 30 en annan infektionsdiagnos som huvud- eller bidiagnos. 11 patienter erhöll ingen infektionsdiagnos; 6 av dessa fick diagnosen kolecystit (Figur 3).
Av de 54 patienter med S aureus-bakteriemi och svår sepsis eller septisk chock som inte fick bidiagnoserna R 65.1 eller R 57.2 erhöll 30 patienter en A.41-kod som bi- eller huvuddiagnos. 26 patienter fick diagnoskoden A 41.0 (sepsis orsakad av S aureus) eller A41.2 (sepsis orsakad av icke-specificerad stafylokock). 4 patienter fick diagnoskoden A41.9.
Av de återstående 24 patienterna med S aureus-bakteriemi som uppfyllde kriterier för svår sepsis eller septisk chock men som varken erhållit bidiagnoserna R65.1 eller R57.2 eller en A41-kod fick 20 en annan infektionsdiagnos som huvud- eller bidiagnos. 4 patienter erhöll ingen infektionsdiagnos (Figur 3).
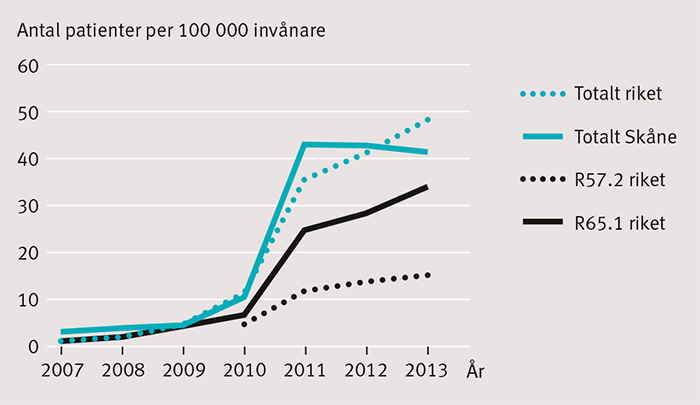
Användningen av diagnoserna R65.1 och R.57.2 har stigit sedan introduktionen (Figur 4). År 2012 erhöll 41 patienter per 100 000 invånare i Sverige, och 43 per 100 000 invånare i Skåne, någon av diagnoserna.
Diskussion
Den faktiska incidensen av och mortaliteten i sepsis, svår sepsis och septisk chock är okänd. En korrekt diagnoskodning skulle vara värdefull för att bättre kunna bedöma incidens och prognos. Studien syftade till att undersöka huruvida de gällande riktlinjerna för diagnossättning efterföljs. Resultaten indikerar att så inte är fallet vid de skånska sjukhusen.
Studien utgick från patienter med växt av E coli och S aureus i blod. Dessa bakteriearter är de vanligast förekommande vid bakteriemi [10, 11] och har i regel olika infektionsfokus [12, 13]. Genom att utgå från blododlingsfynd från hela Region Skåne inkluderades patienter från många olika sjukhus och avdelningstyper och inte bara, som i många andra studier, intensivvårdade patienter.
Bakteriemi är varken obligat vid eller liktydigt med septiska tillstånd, men borde fånga klinikerns uppmärksamhet för desamma. Trots detta fick endast 18 procent av patienter med bakteriemi, som samtidigt uppfyllde kriterier för svår sepsis eller septisk chock, rätt diagnoskod vid utskrivning. Vi misstänker att motsvarande andel för patienter med svår sepsis utan bakteriemi är ännu lägre.
Antalet patienter per 100 000 invånare och år som erhåller någon av diagnoserna R65.1 och R57.2 är nu uppe i nivåer som motsvarar den rapporterade incidensen för svår sepsis i Sverige, 40–50 fall per 100 000 invånare och år [8]. Vår studie styrker tidigare antaganden [5] om att den verkliga incidensen sannolikt är flerfaldigt högre.
Den i studien relativt höga förekomsten av A41-koder för »sepsis« avspeglar förmodligen att det septiska sjukdomstillståndet uppfattats men att kunskap saknats om en korrekt diagnoskodning. Men även om A41-koderna beaktas erhöll bara drygt hälften av patienterna med svår sepsis eller septisk chock någon typ av sepsisdiagnos (59 procent i E coli-gruppen och 57 procent i S aureus-gruppen). De flesta patienter med svår sepsis eller septisk chock (89 procent i E coli-gruppen och 93 procent i S aureus-gruppen) erhöll någon infektionsdiagnos.
Resultaten visar att diagnoskoderna R65.1 och R57.2 inte kan användas för att uppskatta incidensen av svår sepsis och septisk chock. Inte heller om A41-koderna räknas med nås en tillförlitlig uppskattning. Det är svårare att uttala sig om huruvida dödsorsaksintygen är rättvisande, men det verkar osannolikt att bakteriemi som föregått dödsfall inte skulle vara åtminstone en bidragande orsak till döden i en majoritet av fallen.
Det kan finnas flera förklaringar till varför diagnoskodningen brister. Tilläggskoderna för svår sepsis och septisk chock är relativt nya och innebär ett nytt sätt att resonera om begreppen. Troligen finns en okunskap om hur diagnoskodningen ska ske eller om definitionerna för septiska tillstånd. För korrekt diagnossättning krävs en noggrann värdering av vitalparametrar, laboratorievärden och andra journaluppgifter. En sådan genomgång kan vara svår att få till stånd i en tidspressad klinisk vardag.
Avslutningsvis tyder denna studie på att riktlinjerna för diagnoskodning av svår sepsis eller septisk chock inte efterföljs, vilket försämrar möjligheten att rättvisande uppskatta den faktiska förekomsten av septiska tillstånd med hjälp av ICD-koder. Det är därför angeläget att nå ut med mer information om definitioner och diagnoskodning av svår sepsis och septisk chock.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Lena Hyllebusk, Lund, har tagit fram listor över patienter med bakteriemi. Per Ganestam, Lund, har bearbetat figurerna. Anders Jacobsson, Stockholm, har tagit fram data från patientregistret.
Fakta 1. Kriterier för hypotoni, hypoperfusion och organdysfunktion vid svår sepsis och septisk chock hos vuxna, efter [5].
Hypotoni
Systoliskt blodtryck ≤ 90 mm Hg
Hypoperfusion
P-laktat 1 mmol över övre normalgränsen, alternativt BE ≤ – 5 mmol/l
Organdysfunktion
Endera av
- Renal: oliguri < 0,5 ml/kg/timme i minst 2 timmar trots adekvat volymtillförsel
- Respiratorisk: paO2/FiO2 < 33 eller < 27 om lungan är fokus för infektionen (motsvarar paO2 på 7,0 kPa vid luftandning eller ca 86 procents saturation respektive paO2 på 5,6 kPa vid luftandning eller ca 78 procents saturation om lungan är fokus för infektionen)
- Hematologisk: trombocyter < 100 x 109/l, PK(INR) > 1,5 eller APTT > 60 s
- CNS: akut förändring av mentalt status, t ex konfusion
- Hepatisk: S-bilirubin > 45 mmol/l
Ovan nämnda kriterier förutsätter att förändringen har skett utifrån en någorlunda normal organfunktion. Om organpåverkan på grund av underliggande sjukdom föreligger, uppfylls organdysfunktionen först vid en sepsisinducerad förändring som bedömts vara av samma storleksgrad.
Fakta 2. Principer för diagnoskodning av svåra infektioner, efter [6].
I första hand anges organdiagnos som huvuddiagnos.
• Finns agensspecifik organdiagnos anges denna.
• I annat fall används organdiagnos, t ex pneumoni, pyelonefrit, erysipelas, divertikulit. Eventuellt påvisat agens anges som tilläggskod/bidiagnos med B95–97.
• Endast när organdiagnos helt saknas anges blododlingspositiv sepsis som huvuddiagnos med A40.0–A41.8 eller annan specifik blododlingspositiv huvuddiagnos, t ex meningokocksepsis A39.2.
• A41.9, sepsis, ospecificerad, bör användas endast vid kliniskt misstänkt svår sepsis eller septisk chock utan känd bakteriell etiologi.
För samtliga ovanstående anges förekomst av svår sepsis eller septisk chock med tilläggskoderna R65.1 eller R 57.2





![Figur 1. Definitioner av svår sepsis och septisk chock, efter [6].](https://lakartidningen.se/wp-content/uploads/EditorialFiles/7S/%5bDI7S%5d/wDI7S_01.jpg)