Variationen är stor inom landet beträffande vilka kostråd som ges före, under och efter strålbehandling vid gynekologisk cancer och prostatacancer.
Variationen i kostråd avspeglar att vi nästan helt saknar vetenskaplig evidens för vilka råd som ska ges. Utarbetande av gemensamma kostråd måste därför till stor del baseras på de kliniska erfarenheter som har byggts upp vid landets kliniker.
Studier inom området är angelägna, eftersom kostens potentiella effekt att förebygga följdsjukdomar till strålbehandling som nedsätter tarmhälsan är stor.
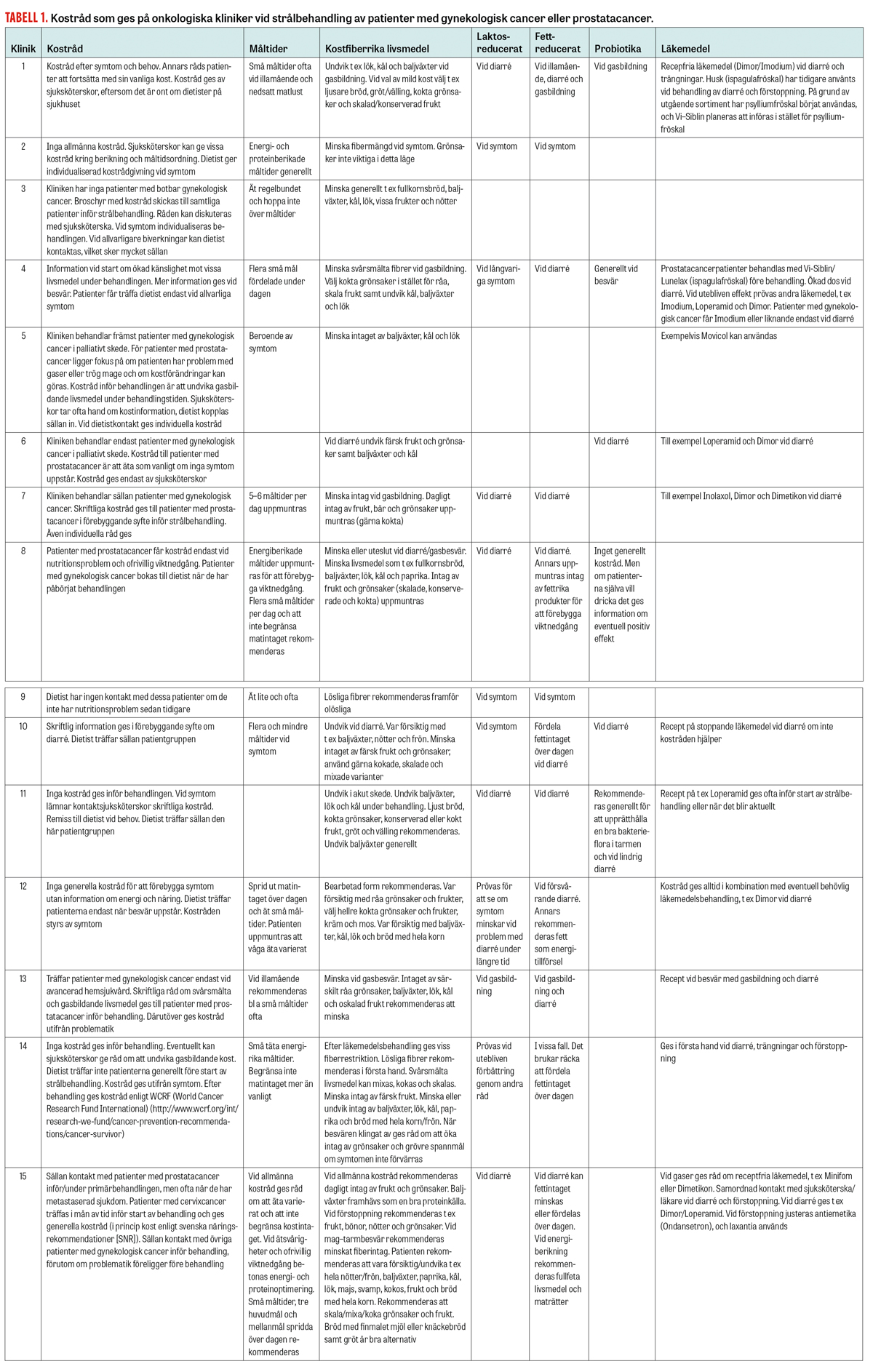
Tabell 1
Antalet canceröverlevare ökar, och följaktligen kroniska symtom orsakade av strålbehandling [1]. Strålbehandling är en vanlig behandlingsform vid cancer i lilla bäckenet [2]. Få patienter återfår sin ursprungliga tarmhälsa efter strålbehandling, och det påverkar i hög grad patienternas livskvalitet [1, 3]. I en tidigare studie med gynekologiska canceröverlevare såg vi att risken att drabbas av strålningsinducerade följdsjukdomar varierade mellan 10 och 30 procent för olika syndrom [1].
Prekliniska studier indikerar att en optimal kost före, under och efter strålbehandling skulle kunna förebygga de följdsjukdomar som nedsätter canceröverlevarnas tarmhälsa till följd av strålbehandlingen. En fiberfattig kost leder till minskad variation i mikrobiotan och minskad produktion av kortkedjiga fettsyror som fungerar som energiförsörjning för kolons epitelceller [4-6]. Det leder troligtvis vidare till svält hos tarmepitelceller och en ökning av mukusnedbrytande bakterier, som bryter ner de två slemlager som skyddar tarmens cylinderepitel [5]. Detta i sin tur gör att bakterier lättare kan migrera genom tarmväggen och orsaka inflammation [7]. Inflammatoriska processer uppstår också vid strålbehandlingen till följd av att celler faller sönder som en direkt effekt av den joniserande strålningen eller att proppar uppstår i postkapillära vener [8, 9].
Våra egna [opubl data] och andras data indikerar att denna akuta inflammation kan övergå i en kvardröjande inflammation, vilket i en preklinisk modell har påvisats 1 år efter stråltillfället och möjligen är av kronisk karaktär [10]. Data saknas för att avgöra hur lång tid inflammationen i kolon och rektum pågår hos canceröverlevare som har genomgått strålbehandling av lilla bäckenet.
Fem symtomkluster (syndrom) kan urskiljas 3–15 år efter strålbehandling av en tumör i lilla bäckenet [1]. I syndromen ingår symtom som avföringsläckage, ständiga trängningar till avföring, läckage av slem, okontrollerad flatulens och blödning analt.
Det saknas generellt evidens för vilken kost som är optimal under strålbehandling av lilla bäckenet. En nyligen publicerad systematisk översiktsartikel visade att högfiberkost, kostrådgivning, proteinsupplementering, probiotika och läkemedel har potential att förebygga, lindra eller eliminera följdsjukdomar till cancerbehandling [11]. Evidensen måste dock stärkas innan vi, baserat på vetenskapliga studier, kan utforma rekommendationer som anger om, när och hur nya terapier ska införas.
Vi redovisar här svaren till de frågor vi ställde om vilka kostråd som ges vid kliniker som handlägger patienter som genomgår strålbehandling av lilla bäckenet.
Metod
Sjuksköterskor och dietister vid 15 onkologiska kliniker runt om i Sverige kontaktades via telefon eller mejl från februari till oktober 2017 med dessa frågor:
- Hur ser kostråden ut i dag inför strålbehandling vid prostatacancer eller gynekologisk cancer?
- Särskiljs kostråden före, under och efter strålbehandling?
- Vad ges för kostråd vid problem som trängningar, frekventa toalettbesök med diarréer och gasbildning?
- Ges några specifika råd om vattenlösliga respektive vattenolösliga kostfibrer?
- Ges kostråden i förebyggande syfte eller först vid symtom?
- Vad får patienterna för material? (Sjuksköterskorna/dietisterna ombads att bifoga materialet.)
Kompletterande frågor ställdes vid oklarheter. Svaren grupperades under några sammanfattande teman, som beskrivs i Tabell 1. Därefter kontaktades de svarande åter för att se om deras svar behövde ändras eller kompletteras. Kontaktpersonerna gav medgivande till att resultaten publiceras.
Resultat
Vi fick svar från 15 (100 procent) av 15 tillfrågade kliniker. I Tabell 1 redovisas de kostråd som gavs till patienter med gynekologisk cancer eller prostatacancer som genomgår strålbehandling i Sverige. Vilka kostråd som gavs och när skiljer sig mellan de onkologiska klinikerna. Kostråden kan också skilja sig mellan de olika patientgrupperna. Kostråden gavs främst av sjuksköterskor, eftersom tillgången till dietister är liten. Om patienterna fick träffa en dietist var det främst vid svårare symtom. Många kliniker saknade rutiner för förebyggande kostråd, och kostråd gavs endast vid upplevda besvär. Flera av de tillfrågade sjuksköterskorna/dietisterna ansåg att kostråden behöver förnyas.
Förebyggande kostråd omfattade främst s k mild kost (t ex kokt, mjuk och lättsmält mat, mindre mjölk och mindre kostfibrer) och att undvika fiberrika livsmedel som kan vara gasbildande. 12 kliniker gav råd om att äta små måltider ofta eller regelbundet. På 6 kliniker betonades energitillförsel och att inte begränsa matintaget eller hoppa över måltider; 2 av dessa kliniker gav också råd om proteinberikning.
Samtliga 15 kliniker gav någon typ av råd angående fiberrika livsmedel, 6 av dem i förebyggande syfte. Råden handlade då om att minska fiberrika livsmedel över lag, minska vissa livsmedel eller att anpassa tillagning och beredning av fiberrika livsmedel vid symtom. Vid 2 kliniker särskiljdes råden gällande vattenolösliga och vattenlösliga kostfibrer: man rekommenderade minskning av olösliga kostfibrer framför de lösliga.
Vid 3 kliniker rekommenderades kostfibrer i olika former: psylliumfröskal, ispagulafröskal (Vi-Siblin, Lunelax) och sterkuliagummi (Inolaxol). Den klinik som använde psylliumfröskal hade tidigare använt Husk (ispagulafröskal) men bytt på grund av utgående sortiment och planerade att ändra till Vi-Siblin.
Ispagulafröskal och psylliumfröskal kommer från växterna Plantago ovata respektive Plantago psyllium och består till största delen av gelbildande vattenlösliga kostfibrer [12]. Sterkuliagummi utvinns från träd i familjen Sterculiaceae och består huvudsakligen av kostfibrer som inte fermenteras av bakterier i kolon men som har en stark vattenbindande förmåga som behålls genom hela kolon [13].
Totalt 10 kliniker gav råd om eller behandlade med läkemedel. Den aktiva substansen loperamid var det vanligast förekommande läkemedlet vid frekvent lös avföring (diarré) [13]. Det varierade om receptfria läkemedel rekommenderades eller om läkemedel skrevs ut på recept. Läkemedel ordinerades antingen i första hand, i kombination med kost eller när kostråden inte hade önskad effekt.
Vid 12 kliniker gavs råd om laktosreducerad och fettreducerad kost, främst vid frekvent lös avföring som symtom. Vid råd om fettintag kombinerades råden ibland med att fördela fettintaget jämnare över dagen för att minska symtom. Fett betonades vid några kliniker också som bra energigivare om det tolererades av patienterna. Totalt 6 kliniker gav råd om probiotika [14].
Diskussion
Vi fann en stark variation i vilka kostråd som gavs före, under och efter strålbehandling vid gynekologisk cancer och prostatacancer. De kostråd som gavs omfattade råd om regelbundna och små måltider, mild kost (t ex kokt, mjuk och lättsmält mat), att inte begränsa matintaget och att extra energitillförsel och protein kunde behövas. Det rekommenderades att undvika vissa fiberrika livsmedel (kli, fullkornsbröd med hela frön och korn), särskilt de som kan vara gasbildande (t ex kål, lök och baljväxter). Livsmedel som frukt och grönsaker kan, enligt råden, med fördel anpassas genom att exempelvis skalas, kokas och mixas.
Intrycket hos flera svarande var att lösliga kostfibrer kan tolereras bättre än olösliga; de kan intas i form av psylliumfröskal eller ispagulafröskal (Vi-Siblin, Lunelax). Läkemedel ordinerades hos de svarande klinikerna parallellt med kostråd, och vid frekvent lös avföring rekommenderades främst den aktiva substansen loperamid (t ex Dimor och Imodium). Vid några kliniker prövades laktosreducerad och fettreducerad kost samt probiotika för att se om symtomen minskade. Vissa svarande påpekade att man i stället för en stor reducering av fettintaget med fördel kunde sprida fettintaget jämnare över dagen, eftersom fett är en bra energigivare.
Evidensen för ovanstående råd behöver stärkas i framtida studier.
Högfiberkost gav bättre tarmhälsa
Resultatet, dvs att kostråden varierar, var väntat eftersom evidensgraden inom området är låg. Samtidigt betyder variationen att klinisk erfarenhet har samlats gällande en lång rad av olika tillvägagångssätt. En sammanställning av dessa kliniska erfarenheter, tillsammans med tillgänglig evidens, skulle troligen på kort sikt kunna ge riktlinjer som kan minska förekomsten av följdsjukdomar som nedsätter tarmhälsan.
Nyligen genomfördes en randomiserad kontrollerad studie med syftet att undersöka hur mängden kostfibrer i kosten påverkar patienter under strålbehandling av lilla bäckenet [15]. Den patientgrupp som rekommenderades att äta högfiberkost åt i genomsnitt 16 g per dag, den grupp som bibehöll sitt fiberintag åt 13 g per dag och den grupp som minskade sitt fiberintag åt 10 g fibrer per dag; 1 år efter strålbehandlingen hade högfibergruppen en bättre tarmhälsa än de andra grupperna.
Denna studie och resultat från experimentella djurstudier talar för att kostfibrer har en viktig roll för att förebygga framtida kroniska besvär hos patienterna [5, 15-17]. Dock behöver detta undersökas i ytterligare interventionsstudier för att öka den vetenskapliga grunden till kostråd.
Olösliga fibrer kontra lösliga
Den kliniska erfarenheten är att ökat intag av olösliga fibrer under strålbehandlingen kan leda till obehag i form av känsla av uppkördhet, ökad gasbildning och frekvent lös avföring [18]. Vissa livsmedel, t ex baljväxter, kan leda till ökad gasbildning [19]. Olika typer av livsmedel kan skilja sig åt och det finns varierande individuella reaktioner, vilket kan medföra en överdriven rädsla [19].
Den kliniska erfarenheten har lett till att vissa kliniker avrådde från intag av kostfibrer redan före strålbehandlingen och andra när symtomen uppkom under behandlingen. Råden kunde vara att gå över till vitt bröd och mild kost, ungefär som vid maginfluensa. Å andra sidan gavs råd om att anpassa fiberrika livsmedel genom tillagning, skalning och mixning samt råd om kostfibrer i form av ispagulafröskal, psylliumfröskal och sterkuliagummi. Det fanns uppenbarligen klinisk erfarenhet av att patienterna under strålbehandlingen klarade av dessa former av kostfibrer och att de i det korta perspektivet kunde ha godartade effekter.
Toleransnivån för olika sorters kostfibrer verkar i viss mån kunna relateras till graden av fibrernas vattenlöslighet. Gelbildande vattenlösliga kostfibrer, som finns i t ex psylliumfröskal och ispagulafröskal, förefaller att ha högre toleransnivå än vattenolösliga fibrer i t ex fullkornsbröd [12, 20].
I en liten studie visades att Metamucil (psylliumbulkmedel) minskade frekvensen av lös avföring under strålbehandling; och det tolererades väl under strålbehandling [21].
Psylliumfröskal säljs i matbutiker, vilket kan vara en fördel ur kostnadssynpunkt jämfört med receptfria läkemedel, t ex Vi-Siblin. Tillräcklig evidens för huruvida lösliga fibrer tolereras bättre för patienter som genomgår strålbehandling av lilla bäckenet saknas, och detta behöver undersökas ytterligare.
Rådet »undvik fibrer« bör inte längre ges
Allt mer tyder på att det finns en konflikt mellan att undvika akuta biverkningar från strålbehandling genom att minska kostfiberintaget och att förebygga kroniska syndrom på lång sikt. Prekliniska data antyder att en kombination av kostfibrer med olika fermenterbarhet minskar intensiteten i inflammatoriska processer och förbättrar tarmhälsan. Det är oklart om tillägg av kostfibrer utöver de 16 gram per dag som den randomiserade kontrollerade studien [15] fann optimalt kan förbättra tarmhälsan ytterligare på lång sikt. Tillgängliga data indikerar att rådet »undvik fibrer« inte längre bör ges.
En styrka med vår undersökning är att den omfattar flera kliniker i Sverige. Dock ställdes ett begränsat antal frågor, vilket gör att information kan ha missats.
Konklusion
En stor mängd klinisk erfarenhet finns om olika typer av kostråd, och en sammanställning skulle troligen på kort sikt kunna förbättra situationen. På lång sikt behövs väl genomförda studier, t ex vad gäller hypotesen att tillägg av kostfibrer kan minska förekomsten av följdsjukdomar till strålbehandling.
För att skärpa effektmåtten från sådana studier, och fördjupa förståelsen för de patofysiologiska processer som ingår, kan patientrapporterade utfall kompletteras med t ex markörer för inflammation i blod och feces.
Potentiella bindningar eller jävsförhållanden: Gunnar Steineck är huvudprövare (principal investigator) för en studie om probiotika som sponsras av PROBI.
Läs även författarintervjun med Rebecca Ahlin






















