År 2016 opererades fler än 16 000 patienter på handkirurgiska kliniker i Sverige till följd av skada eller sjukdom i finger, hand och handled. Trots att prevalensen för flertalet tillstånd är högre bland kvinnor, var 52 procent bland de opererade patienterna av manligt kön enligt årsrapporten från Handkirurgiskt kvalitetsregister (HAKIR) 2016 [1]. Denna ABC-artikel beskriver aktuellt kunskapsläge för några vanliga handkirurgiska diagnoser samt är en fortsättning till »ABC om Vanliga tillstånd i hand och handled, del 1 – karpaltunnelsyndrom, morbus de Quervain och tumbasartros« som publicerades i Läkartidningen nr 15.
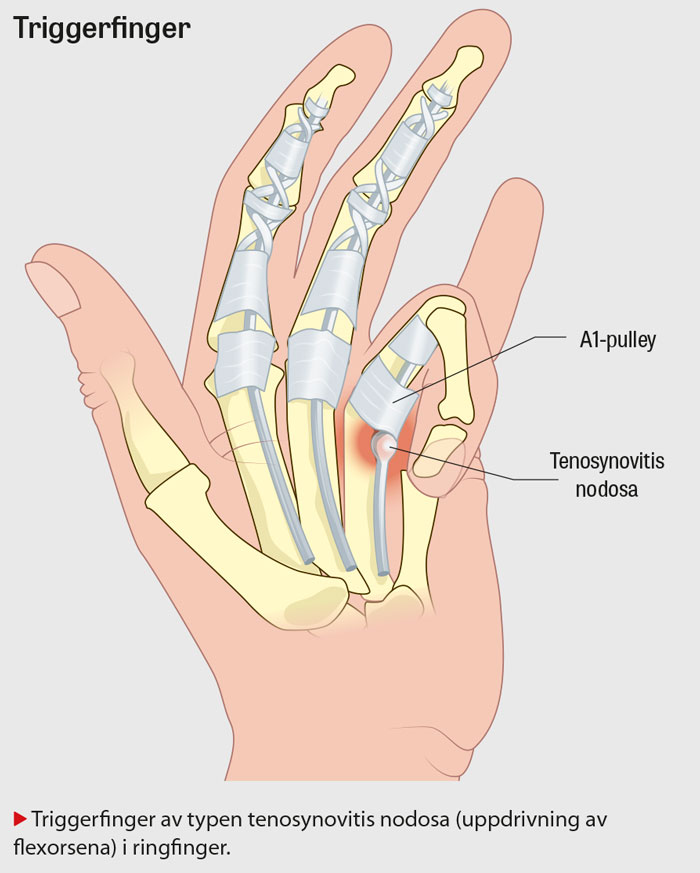
Triggerfinger
Epidemiologi
Triggerfinger är 6 gånger vanligare bland kvinnor. Prevalensen har uppskattats till 2 procent, med en incidens på 28 per 100 000 personer. Triggerfinger är vanligt förekommande hos patienter med diabetes mellitus, reumatoid artrit samt hypotyreos, men förekommer även hos personer med Dupuytrens kontraktur, morbus de Quervain och karpaltunnelsyndrom [2].
Etiologi och patogenes
Fingrarnas flexorsenor löper igenom flexorsenskidorna, vilka stabiliseras av ett ligamentsystem (pulley-systemet), bestående av annulära och korsformade (kruciforma) ligament (A1–A5 respektive C1–C3 för vardera finger). Triggerfinger uppkommer som följd av hypertrofi, alternativt inflammation i senskidorna, vilket orsakar förträngning av senskida (tendovaginitis stenosans) och/eller uppdrivning av flexorsena (tenosynovitis nodosa). Vid fingerflexion rör sig nodulit i den trånga senskidan, vilket hämmar flexionen samt kan orsaka upphakningar och låsningar på proximala kanten till A1-ligamentet. Till följd av utsatt position för tryck och belastning är det oftast tummens A1-ligament som engageras vid triggerfinger, men kan även förekomma i övriga fingrar [3].
Symtom
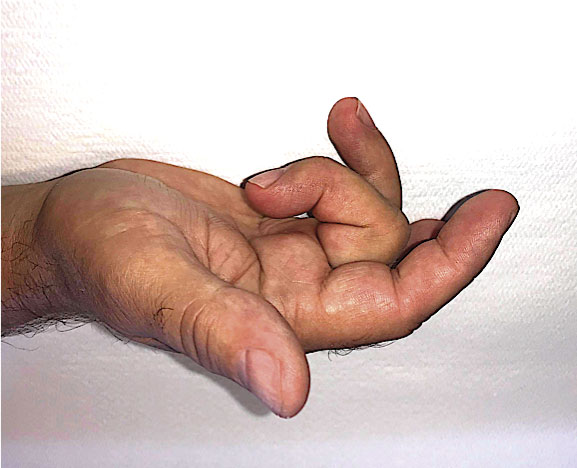
Triggerfinger kännetecknas av smärta i handflatan vid basen av ett finger, stelhetskänsla vid flexion/extension av fingret och/eller smärtsamma upphakningar, knäppningar och låsningsfenomen vid fingerflexion/extension. Ofta uppges morgonstelhet i fingret och att fingret ibland noteras låst i flexion på morgonen. Med tiden uppstår rörelseinskränkning (flexions- och extensionsdefekter) samt funktionella besvär med nedsatt handstyrka och oförmåga till handgrepp, exempelvis att lyfta en bärkasse.
Utredning
- Palpera över första annularligamentet (A1) samt flexorsenan volart distalt i handflata för aktuellt finger, samt observera eventuell ömhet eller smärta. Om noduli föreligger kan den palperas volart vid A1-ligamentet och rör sig vid passiv rörelse av fingret, ofta med knäppningar och samtidig smärta.
- Undersök om rörelseinskränkning föreligger vid flexion och extension samt notera om detta utlöser knäppningar alternativt upphakningar vid aktiv och passiv rörelse [4].
Differentialdiagnoser
Hos patienter som inte uppvisar klassiska symtom eller statusfynd på triggerfinger bör tillstånd såsom Dupuytrens noduli (relativt hård ytlig resistens) och senskideganglion (djup fluktuerande resistens) uteslutas. Dessa åkommor följer inte senan vid passiv rörelse av fingret.
Behandling
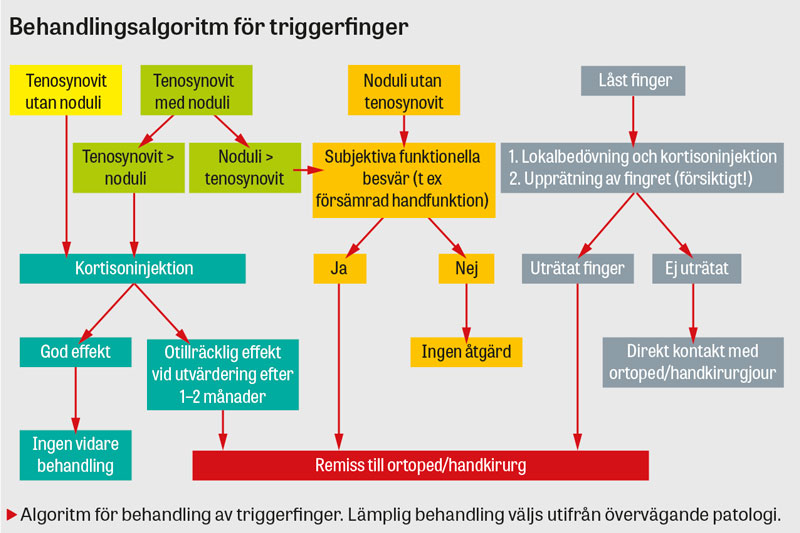
Initial behandling innefattar oftast en kortisoninjektion i syfte att reducera svullnad och inflammation. Remiss till arbetsterapeut för rörelseträning bör övervägas hos patienter med nedsatt rörlighet i fingerflexion/-extension. Vid terapisvikt med icke-operativ behandling samt hos patienter med uttalad rörelseinskränkning eller frekventa upphakningar bör remiss skickas till handkirurg/ortoped för ställningstagande till operation [5]. Triggerfinger kan som tidigare nämnts vara manifest som tendovaginitis stenosans och/eller tenosynovitis nodosa, vilket därmed påverkar val av behandling.
Prognos
Majoriteten av patienter med triggerfinger förbättras i symtom avseende smärta, stelhet och låsningar både efter kortison- och operativ behandling. Kortisoninjektion efter ett behandlingstillfälle har visat sig vara kurativ i 57 procent av fallen medan två behandlingstillfällen är kurativt i 86 procent av fallen. Öppen operativ behandling är kurativ i 99 procent av fallen med triggerfinger [6].
Sjukskrivning
Bland yrkesgrupper där arbetsuppgifterna innefattar hög belastning av händer och fingrar kan arbetsförmågan vara nedsatt i upp till 3–4 veckor efter operativ behandling [7].
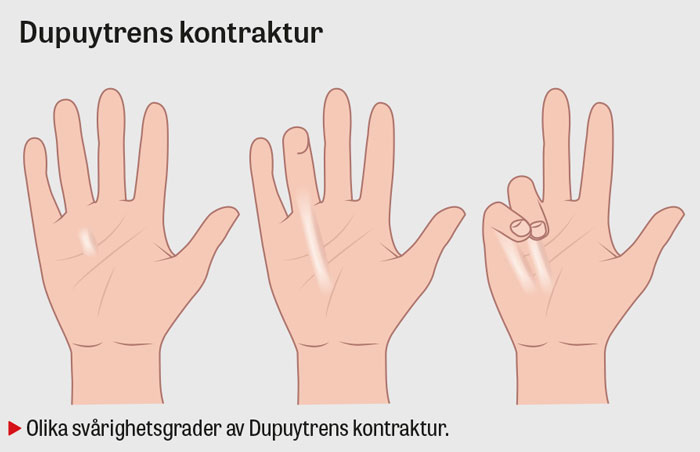
Dupuytrens kontraktur
Epidemiologi
Dupuytrens kontraktur, ibland kallad vikingasjukan, drabbar ofta medelålders individer och är cirka 5–7 gånger vanligare bland män. Prevalensen har beräknats till cirka 1 procent, med incidens på 138 respektive 49 per 100 000 personer bland män och kvinnor [8]. Dupuytrens kontraktur är vanligare vid diabetes mellitus samt hos personer med nordeuropeiskt ursprung [9].
Etiologi och patogenes
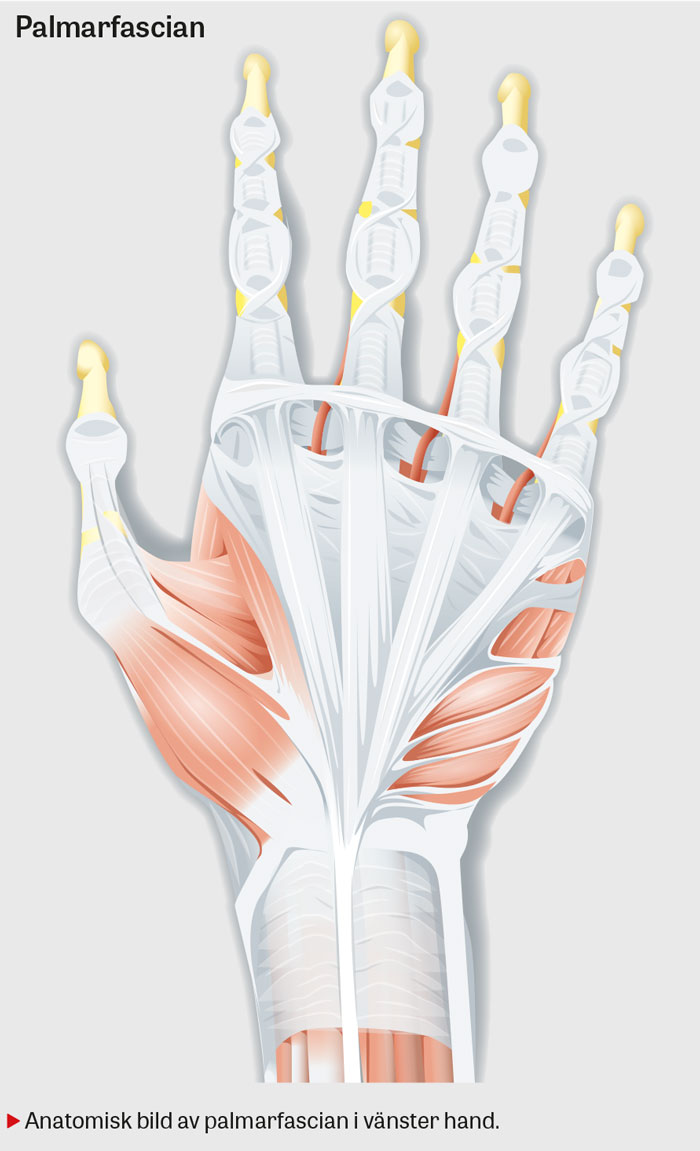
Etiologin är inte klarlagd, men ärftlighet är sedan tidigare en känd riskfaktor [9]. Dupuytrens kontraktur drabbar oftast ring- eller lillfinger och uppkommer på grund av ökad kollagenproduktion och bildning av noduli med fibrotisering av palmarfascian. Som följd omvandlas dessa noduli till tjocka kollagensträngar vilket bidrar till en successivt ökande extensionsdefekt av metakarpofalangeal (MCP)- och/eller proximal interfalangeal (PIP)-led och ibland i distal interfalangeal (DIP)-led. PIP-leden, vars kollateralligament är avslappnade i flekterat läge, kan med tiden drabbas av en ledkontraktur i flekterat läge då kollateralligamenten förkortas/stramas åt och sedan inte tillåter full extension [10].
Symtom
Symtomen utvecklas oftast över tid och kan övergå till att bli permanenta. Patienten beskriver ofta oförmåga till fingerextension och svårighet med bland annat handgrepp, fingerspretning samt att föra ner handen i byxfickan. Värk och smärta är sällan ett stort problem men kan finnas i stadiet när noduli bildas.
Utredning
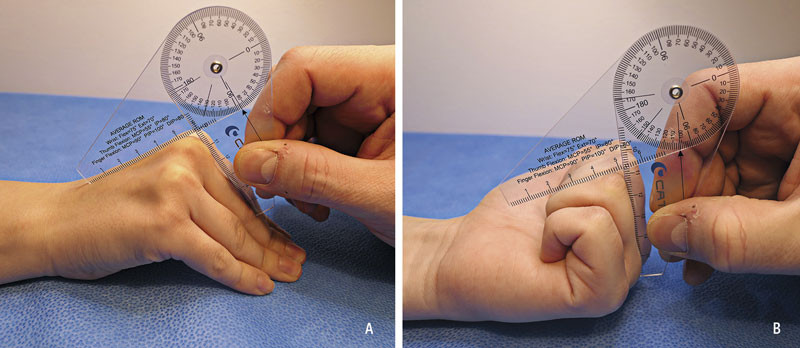
- Inspektera om noduli, indragningar i huden, kollagenband eller kontraktur av fingrar föreligger. Graden av ledkontraktur i PIP-leden kan bedömas genom att passivt maximalflektera MCP-leden, och i det läget testa om det går att öka extensionen i PIP-leden. Det är viktigt att eventuell kollagensträng i handflatan inte misstas för fingrarnas flexorsenor. I en del fall kan samtidig kollagenförtjockning ses plantart i foten (Ledderhoses sjukdom) och/eller penis (Peyronies sjukdom).
- Palpera eventuella nybildade noduli i handflatan, vilka ofta upplevs ömmande.
- Undersök om extensionsdefekt i MCP-, PIP- och DIP-led föreligger.
- Mät vinkeln i lederna som stöd i bedömningen av rörelseomfånget.
Differentialdiagnoser
Vid förekomst av resistenser i handflatan, och finger bör jättecellstumör i senskida, senskideganglion och triggerfinger uteslutas.
Behandling
Vid Dupuytrens kontraktur kan patientens funktionsnedsättning i handen avgöra behovet av remiss till ortoped/handkirurg. Om kollagenassträng föreligger utan extensionsdefekt brukar åtgärder i normalfallet inte vidtagas då behandling i det tidiga skedet snarare accelererar sjukdomsprocessen. Nålfasciotomi alternativt injektion av Clostridium histolyticum-kollagenas är indicerat hos patienter med tydlig funktionsnedsättning på grund av extensionsdefekten med samtidigt väldefinierade kollagensträngar [11, 12]. Behandling med injektion av kollagenas har inte visat några fördelar i förhållande till nålfasciotomi [13, 14]. Vid avancerad och progressiv sjukdom samt påtagligt begränsad subjektiv handfunktion kan öppen kirurgisk behandling övervägas [9].
Prognos
Befintlig behandling är i nuläget inte kurativ, och studier visar ingen skillnad i rapporterade utfall vid behandling med nålfasciotomi respektive kollagenasinjektion [13, 14]. Vid ettårsuppföljning av öppen kirurgisk behandling har den visats vara framgångsrik i 99 procent av fallen [6].
Sjukskrivning
Sjukskrivning beror på det operativa ingreppets art: från ingen sjukskrivning alls vid nålfasciotomi till flera veckors sjukskrivning efter operation [7].
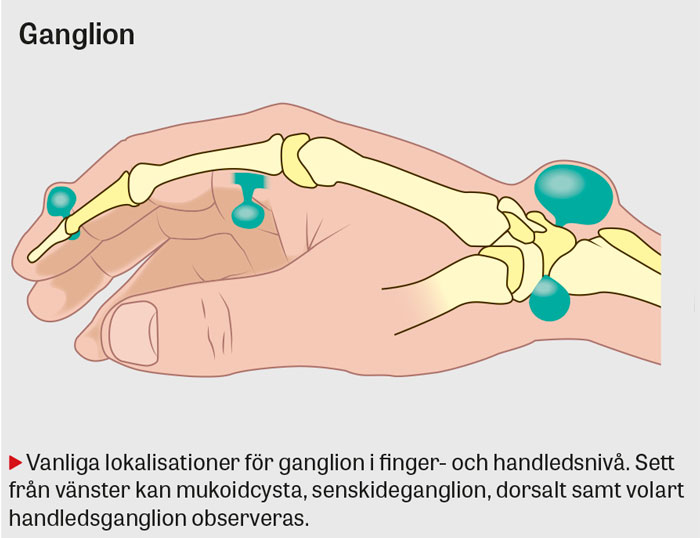
Ganglion
Epidemiologi
Ganglion är den vanligaste benigna resistensen i handen och är upp till 3 gånger vanligare bland kvinnor. Prevalensen har beräknats till 19 procent med incidens på 25 respektive 43 per 100 000 personer bland män och kvinnor [15]. De vanligast förekommande ganglion innefattar dorsalt och volart handledsganglion, senskideganglion samt mukoidcysta (dorsalt på DIP-led). Handleds- och senskideganglion uppträder oftast hos kvinnor i åldern 20–40 år, men kan även ses efter trauma och överbelastning av senor eller handled. Mukoidcysta är vanliga hos äldre individer, ofta med samtidig artros i DIP-led.
Etiologi och patogenes
Ett ganglion är en vätskefylld utbuktning, likt en ballong på en stjälk, vilken kan utgå ifrån ledkapsel, sena eller senskida. Uppkomstmekanismen är okänd, men det har bland annat föreslagits att ledvätska, som följd av ledskada, ansamlas och omvandlas till en ganglioncysta [16].
Symtom
Patognomont för ganglion är fluktuering i vätskemängd med ibland förminskning i vila respektive förstoring vid aktivitet. Patienter nämner ibland att de noterat en nytillkommen utbuktning, men att de i övrigt är symtomfria. Handledsganglion kan till följd av sin lokalisation orsaka mekaniskt betingade rörelseinskränkningar samt smärta vid flexions och extensionsrörelse i handleden.
Undersökning
- Inspektera handens volar- och dorsalsida. Ganglion kan vanligen inspekteras dorsalt över området för skafolunära ligamentet (dorsalt handledsganglion), volart–radiellt vid radiokarpalleden (volart handledsganglion), över DIP-leden (mukoidcysta) samt i anslutning till flexorsenskidorna (senskideganglion).
- Palpera gangliet och notera om ömhet eller smärta föreligger.
- Undersök om det föreligger kliniska fynd i angränsande led, till exempel instabilitet i det skafolunära ligamentet vid dorsalt/volart handledsganglion.
Differentialdiagnoser
En vanlig orsak till dorsalt handledsganglion är skafolunär ligamentskada, vilken kännetecknas av belastningssmärta och funktionella besvär i handled i samband med exempelvis tunga lyft samt armhävningar. Vid misstanke om senskideganglion bör jättecellstumör (med ursprung från flexorsenskida) uteslutas [17]. Jättecellstumören är hårdare och mer oregelbunden vid palpation. Osäkerhet kring differentialdiagnostik bör föranleda remiss till handkirurg.
Behandling
Information och lugnande besked om gangliets godartade karaktär kan ha betydelse för den enskilde patienten. Behandlingsvalet vid mukoidcystor beror på aktuella symtom. Senskideganglion som orsakar smärta, tryck och funktionella besvär bör remitteras till ortoped/handkirurg för ställningstagande till aspiration med eller utan kortisoninjektion alternativt kirurgisk excision [18]. Vid handledsganglion är remiss till ortoped/handkirurg indicerat vid rörelseinskränkningar, belastnings- och rörelsesmärta. Operativ behandling innefattar öppen eller artroskopisk exstirpation av gangliet [19]. Hos patienter med inga eller ringa besvär är exspektans vid senskide- och handledsganglion lämplig.
Prognos
I en del fall försvinner gangliet spontant inom loppet av några månader. Vid aspiration med, eller utan kortison har recidivrisken beräknats till 59 procent jämfört med artroskopisk exstirpation på 6 procent, respektive 21 procent vid öppen kirurgi [18].
Sjukskrivning
Då det inte finns riktlinjer från Socialstyrelsen relaterat till sjukskrivning vid ganglion bör arbetsförmågan bedömas utifrån arbete samt vilken typ av ganglion som föreligger. Sjukskrivningen efter operation behöver vanligtvis inte sträcka sig längre än 2–4 veckor.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Konsensus
De flesta är ense om att
- patienter med svåra symtom vid triggerfinger ska skyndsamt remitteras till ortoped/handkirurg
- aktiv exspektans i dag är indicerad hos patienter med lindrig Dupuytrens kontraktur och ganglion.
Åsikterna går isär vad gäller
- huruvida nålfasciotomi eller kollagenasbehandling vid Dupuytrens kontraktur är ett lämpligt behandlingsalternativ vid lindriga/måttliga besvär.