Biomarkörer för förtidsbörd har i huvudsak begränsat positivt prediktivt värde men högt negativt prediktivt värde.
Hos kvinnor med symtom på hotande förtidsbörd kan test med högt negativt prediktivt värde användas för att minska antalet onödiga interventioner samt inläggningar för observation.
Antenatala kortikosteroider skyddar mot neonatal mortalitet och morbiditet om de ges till rätt subgrupp av gravida kvinnor och utgör fortfarande den viktigaste behandlingen vi kan erbjuda vid hotande förtidsbörd.
Framsteg har gjorts inom screening och prevention av preeklampsi under det senaste årtiondet, men fortfarande till priset av att en hög andel gravida kvinnor screenas som falskt positiva.
Förtidsbörd är ett omfattande perinatalmedicinskt problem. Det drabbar knappt 6 procent av alla gravida i Sverige och innebär en ökad risk för död och sjuklighet under nyföddhetsperioden samt risk för olika funktionshinder senare i livet. Det drabbar således både det enskilda barnet och dess familj och kostar samhället avsevärda summor för vård och omsorg, se artikel av Jacobsson et al i detta tema.
Hos kvinnor i tidig graviditet kan man identifiera många riskfaktorer som är associerade med förtidsbörd (till exempel tidigare förtidsbörd, rökning och låg utbildningsnivå). De flesta mammor som föder för tidigt har ingen av dessa riskfaktorer [1]. Därför skulle bra biomarkörer kunna vara till stor nytta för att i tidig graviditet kunna identifiera gravida kvinnor med förhöjd risk att föda för tidigt. Biomarkörer kan användas tillsammans med epidemiologiska riskfaktorer för att ytterligare förbättra prediktionsgraden [2]. Om kvinnorna med hög risk kan identifieras i tidig graviditet finns det möjlighet att sätta in preventiva åtgärder för att förhindra förtidsbörd.
Hos de kvinnor med symtom på hotande förtidsbörd, som värkar och/eller vattenavgång, kan processen redan ha gått så långt att förlossningen inte går att stoppa. Det kan till och med finnas tillfällen då man inte bör försöka förhindra att barnet föds, eftersom den bakomliggande orsaken till symtomen kan vara skadlig för fostret om det blir kvar intrauterint [3]. Till kvinnor med symtom kan man erbjuda viss behandling i det akuta skedet, såsom kortikosteroider och i vissa fall antibiotika, för att förbättra det perinatala utfallet.
Det är dock viktigt att undvika att ge dessa behandlingar till kvinnor som inte kommer att föda för tidigt, eftersom studier tyder på att man då kan utsätta barnet för ökad risk på både kort och lång sikt [3, 4]. Tillgång till bra prediktionsmodeller, förbättrad prevention för kvinnor med hög risk och ökad kunskap om akuta åtgärder vid hotande förtidsbörd är viktiga förutsättningar för framsteg när det gäller förtidsbörd och dess konsekvenser.
Biomarkörer för förtidsbörd
Biologiska markörer, så kallade biomarkörer, definieras som en mätbar indikator av en normal eller patologisk process eller ett farmakologiskt svar på en behandling [5]. Exempel på ett sådant test är ett blodprov eller ett mätvärde vid ultraljudsundersökning [5]. En ideal biomarkör för förtidsbörd är ett test som enkelt kan tas vid ett besök under tidig graviditet och som identifierar kvinnor både med hög och låg risk att föda för tidigt, samtidigt som så få kvinnor som möjligt felaktigt hamnar i högriskgruppen.
Med en bra biomarkör kan rätt kvinnor få tillgång till preventiva åtgärder. En dålig biomarkör kan göra att kvinnor som skulle ha nytta av en behandling inte får den. Den kan också leda till att kvinnor upplever oro och får behandling i onödan.
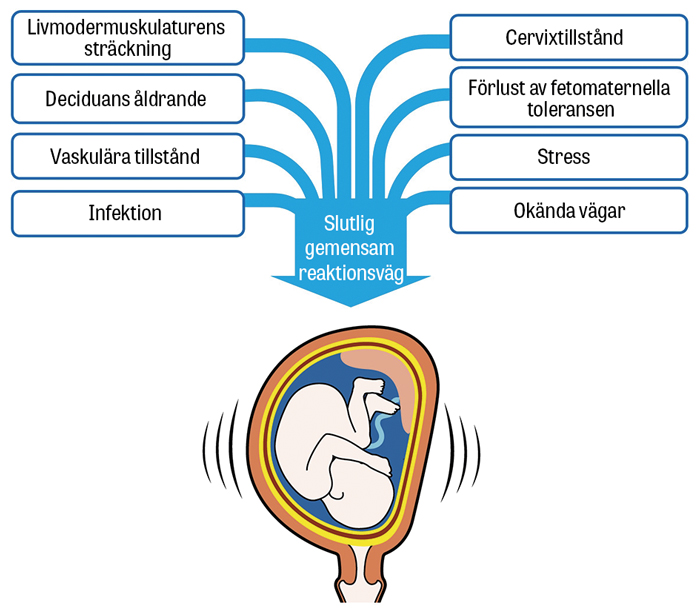
Vi har i dag otillräcklig biologisk kunskap om förlossningsprocessen hos människan, liksom om avvikelser i graviditetslängd, såsom förtidsbörd och överburenhet. En av huvudhypoteserna är att det finns flera olika tillstånd och processer som leder fram till en slutlig gemensam reaktionsväg med myometrieaktivering och cervixutmognad [6]. Detta resulterar i sammandragningar, cervixdilatation och hinnbristning (Figur 1). Eftersom den slutliga reaktionsvägen är gemensam och innefattar ett ökat uttryck av inflammatoriska ämnen som även aktiveras i andra sammanhang, inte bara vid hotande förtidsbörd, så begränsar det specificiteten hos många biomarkörer inom detta område.
Högkapacitetstekniker avseende DNA, RNA, proteiner och metaboliter tillsammans med systembiologiska metoder kan vara viktiga nya instrument för att öka den biologiska förståelsen av spontan förtidsbörd. Metoder såsom genomik/epigenomik, transkriptomik, proteomik och metabolomik (ibland kallas alla tillsammans för panomik) kan ge icke-hypotesbaserade nya öppningar till förståelse av orsakerna till spontan förtidsbörd, men hittills har dessa resultat inte nått klinisk validering eller användning [7]. De mest lovande nya biomarkörerna för tillfället är det maternella transkriptomet (cellfritt RNA) i maternellt blodprov i början av andra trimestern [8]. Om dessa data kan valideras av oberoende forskargrupper och implementeras i kliniken kan det innebära en påtaglig förbättring av prediktion av spontan förtidsbörd. Det diagnostiska kliniska värdet kan då avsevärt förbättras och få stor betydelse för att kunna utprova och erbjuda nya terapier i framtiden. Det gäller inte bara för spontan förtidsbörd i allmänhet, utan även för specifika subgrupper, till exempel förtidig spontan vattenavgång. Om man kan identifiera olika undergrupper kan detta leda till att vi kan erbjuda mer specifik och effektiv behandling i framtiden.
Identifikation av kvinnor utan symtom med ökad risk
En av de globalt mest använda screeningmetoderna för att förutsäga förtidsbörd är mätning av cervixlängden med vaginalt ultraljud mellan graviditetsvecka 18 och 23. Man mäter avståndet från inre till yttre modermunnen. Tidigt i graviditeten kan dock nedre uterinsegmentet vara dåligt utvecklat, så att istmus kan misstas för en del av cervix och ge en falskt för lång cervixlängd. Betydelsen av cervixmätning som screeningmetod för förtidsbörd har ifrågasatts internationellt, och det finns ingen konsensus om när cervixmätning är indicerad. Många studier som ligger till grund för cervixlängdmätning för prediktion av förtidsbörd är utförda i populationer med högre förtidsbördsfrekvens än i Sverige, och de har ofta inkluderat en hög andel högriskpatienter. Det innebär att de inte säkert är generaliserbara till svenska förhållanden. En omfattande svensk multicenterstudie (>11 000 gravida kvinnor) där man gjort cervixlängdmätning vid två tillfällen under andra trimestern har nyligen avslutats men har ännu inte publicerats.
Iatrogen förtidsbörd, som utgör drygt en fjärdedel av all förtidsbörd, domineras av kvinnor med preeklampsi som måste förlösas för tidigt då mammans eller fostrets hälsa är hotad. Kvinnor med preeklampsi har också ökad risk att spontant föda för tidigt. Traditionellt har dessa kvinnor identifierats med kliniska riskfaktorer, och högriskkvinnor har erbjudits lågdos acetylsalicylsyra som prevention av preeklampsi. Under det senaste decenniet har nya screeningformer för preeklampsi utvecklats, vilka bygger på matematiska modeller av riskfaktorer och olika biomarkörer. Den hittills mest framgångsrika algoritmen inkluderar att man i graviditetsvecka 11 till 13 identifierar vissa anamnestiska riskfaktorer, mäter kvinnans blodtryck och vikt, analyserar placentaassocierad tillväxtfaktor (PLGF) i blod och mäter blodflödet i arteria uterina med abdominellt ultraljud. Därefter beräknar man risken för tidig preeklampsi (förlossning före vecka 37) hos kvinnan. Tio procent av de screenade kvinnorna hamnar i högriskgruppen, och testet har en sensitivitet för tidig preeklampsi på 75 procent [2]. Modellen är särskilt viktig för förstföderskor som kan identifieras i högre utsträckning med denna modell än tidigare. Den så kallade IMPACT-studien (www.impactstudien.se) påbörjades hösten 2018 (n = 45 000) för att utvärdera screeningalgoritmen i en svensk population med målsättningen att kunna förbättra den matematiska modellens kostnadseffektivitet. IMPACT-studien beräknas vara färdiginsamlad år 2023.
Foster med intrauterin tillväxthämning hos kvinnor med eller utan preeklampsi kan identifieras antenatalt vid tillväxtkontroller med ultraljud. Dessa graviditeter övervakas med dopplerundersökningar och kardiotokografi (CTG). En kombination av utebliven fostertillväxt, påverkade fetala flödesmönster och nedsatt korttidsvariabilitet på CTG kan utgöra indikation att förlösa mamman även vid extremt kort graviditetslängd [9].
Preventionsstrategier hos kvinnor utan symtom
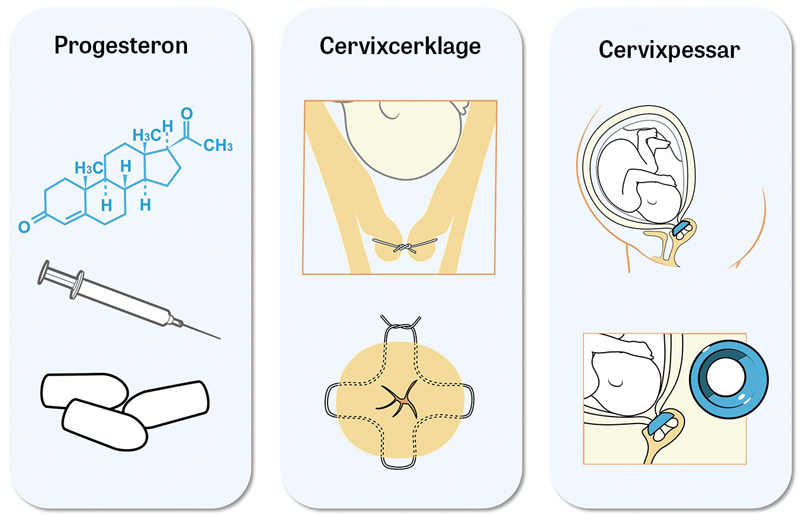
De två huvudsakliga högriskgrupperna utan symtom är kvinnor som har en kort cervix i andra trimestern under den pågående graviditeten samt kvinnor som tidigare har fött spontant för tidigt. Det finns flera strategier för att förebygga spontan förtidsbörd i dessa grupper (Figur 2).
Progesteron applicerat vaginalt till kvinnor med kort cervix mätt i vecka 18–23 har i flera studier visat sig minska risken att föda före graviditetsvecka 33 med 40–45 procent och även minska risken för perinatala komplikationer [10]. Injektion av 17-hydroxiprogesteronkaproat till kvinnor med tidigare spontan förtidsbörd minskar risken att föda före vecka 37 med 34 procent och minskar också barnens behov av syrgas neonatalt [10]. Dock är dessa studier utförda i länder med högre risk att föda för tidigt än vad vi har i Sverige, och den största studien, utförd i Storbritannien, visade inte en positiv effekt [11]. De senaste 15 åren har diskussionen om progesteronets preventiva effekt mot förtidsbörd periodvis varit mycket intensiv. Under 2019–2020 kommer en metaanalys, som bygger på individuella data, att publiceras av en brittisk forskargrupp som inte själva utfört någon av de inkluderade studierna [12]. Huruvida progesteron är effektivt vid tvillinggraviditet är också fortsatt oklart.
Att anlägga cervixcerklage i slutet av första trimestern på kvinnor som tidigare fött för tidigt eller har en kort cervix under andra trimestern har också visat sig kunna reducera risken att föda före vecka 35 med upp till 30 procent [13]. Det kan dessutom minska risken för perinatal mortalitet och morbiditet [13]. Om den gravida kvinnan har anamnes på ett eller flera sena spontana missfall eller en mycket förtidig förlossning kan cervixcerklage därför övervägas.
Ett speciellt pessar har i studier visats kunna minska risken att föda för tidigt. Pessaret sätts in i vagina med den minsta diametern uppåt och syftar till att ändra vinkeln på cervix och därmed avlasta direkt tryck mot inre modermunnen. Även om flera studier har visat lovande resultat, så har andra forskargrupper inte kunnat upprepa resultaten [14, 15]. Fler studier behövs för att klarlägga detta.
Att anlägga cervixcerklage kräver ett kirurgiskt ingrepp, vilket varken progesteronbehandling eller inläggning av pessar gör. Alla behandlingsformerna kan ge vissa biverkningar, vanligaste är flytningar och irritation i vagina.
Nyligen har det skett ett genombrott som minskar risken att barnet föds för tidigt på grund av tidigt debuterande preeklampsi. Med den avancerade screeningen som testas i IMPACT-studien (beskriven ovan) kan högriskpatienter identifieras och erbjudas profylaktisk behandling med 150 mg acetylsalicylsyra per dag. I en nyligen publicerad studie visade denna regim en minskad risk att föda för tidigt med cirka 60 procent i högriskgruppen [2]. Detta är ett stort framsteg även om det inte innebär att den totala förtidsbördfrekvensen minskar med motsvarande procent, eftersom tidig preeklampsi bara utgör en liten del av all förtidsbörd. Det finns också studier som pekar på att acetylsalicylsyra kan minska risken för spontan förtidsbörd, men det behövs fler studier för att bekräfta det [16].
Identifikation av kvinnor med symtom på förtidsbörd
Det vanligaste symtomet på hotande förtidsbörd är sammandragningar, men ryggvärk, mensliknande smärta och ökade flytningar kan också förekomma. Eftersom dessa symtom är mycket vanliga bland gravida, och de flesta med dessa symtom inte kommer föda för tidigt, behövs effektiva instrument för att bestämma vilka kvinnor som behöver inläggning, utökad övervakning och eventuellt behandling mot hotande förtidsbörd. I Sverige görs detta i dag huvudsakligen genom klinisk bedömning av smärta, värkfrekvens och cervixstatus (längd, konsistens och öppningsgrad) men det finns också flera biokemiska test såsom fetalt fibronektin, PAMG-1 (placental alpha macroglobulin-1) eller PIGF-BP1 (phosphorylated insulin-like growth factor binding protein-1) i cervix-/vaginalsekret. Dessa test har i regel ett bra negativt prediktivt värde, men betydligt sämre positivt prediktivt värde.
Trots att mätning av cervixlängd är den mest använda undersökningen är dess kliniska roll relativt begränsad [17]. Det finns ett visst kliniskt värde med upprepad undersökning inom ett par dagar från föregående mätning för att bedöma en eventuell progredierande cervixförkortning.
Fetalt fibronektintest har det senaste decenniet lanserats också som ett kvantitativt test. Låga nivåer indikerar låg risk med ett mycket bra negativt prediktivt värde, och riktigt höga värden indikerar en förhöjd risk men med ett begränsat positivt prediktivt värde för att föda för tidigt [18]. Det finns även studier som visat att fetalt fibronektintest med fördel kan kombineras med cervixlängdmätning [19]. En app har utvecklats som baseras på dessa studier (https://quipp.org/). Ett sådant test och algoritm kan användas för att minska behovet av inneliggande observation hos kvinnor med hotande förtidsbörd. Det kan också användas till att undvika att ge medicinering (till exempel kortikosteroider) i onödan till kvinnor med mycket låg risk att föda för tidigt. Testet används sällan kliniskt i Sverige, men vi ser att det har potential att kunna utnyttjas i större utsträckning hos kvinnor med hotande förtidsbörd.
Behandling av kvinnor med symtom på förtidsbörd
Tokolys är en av standardbehandlingarna vid hotande förtidsbörd, även om det inte visat sig kunna förbättra graviditetsutfallet [20]. Tokolys kan dock möjliggöra adekvat behandling med antenatala kortikosteroider för fetal lungmognad och ge tid att transportera den gravida kvinnan till en klinik med rätt vårdnivå. Det viktigaste tokolytiska läkemedlet i dag är en oxytocinreceptorantagonist (atosiban). Genom att blockera oxytocinreceptorerna i livmodermuskeln erhåller man reducerad tonus och minskad kontraktilitet. Det finns ingen vetenskaplig grund för långtidsbehandling eller upprepade behandlingar med tokolys efter fullföljd kortikosteroidbehandling.
Antenatala kortikosteroider ska ges till kvinnor vid hotande förtidsbörd mellan 23+0 och 33+6 graviditetsveckor, som man bedömer kommer att föda inom ett par dygn. Betametason ges som en så kallad dubbeldos, 12 mg vid två tillfällen med 24 timmars mellanrum. Behandling ges både vid hotande spontan och iatrogen förtidsbörd. Kortikosteroider ökar den perinatala överlevnaden för barnet och minskar risken för andningsstörningar, nekrotiserande enterokolit och intraventrikulära blödningar. Den kliniskt definierade dubbeldosen verkar inte ha några påtagliga negativa kort- eller långtidseffekter på mamma eller barn om den ges till de kvinnor som verkligen föder för tidigt. Observationsstudier har också visat att behandlingen har en positiv effekt på både dödlighet och sjuklighet för barnet även vid kort tid mellan injektionen och förlossningen [21]. Positiva och negativa effekter diskuteras också av att ge ytterligare en enstaka extrados (12 mg betametason) om mer än 2 veckor passerat sedan dubbeldosen getts. En del förespråkar detta, medan andra förhåller sig skeptiska på grund av risk för försämrad fostertillväxt och oklart långtidsutfall för barnen efter antenatal kortikosteroidbehandling [22]. Antenatala kortikosteroider minskar även andelen barn med andningsstörningar vid förlossning mellan 34 och 36 veckor, men det är oklart vilka långtidseffekter behandlingen för med sig. Det senare gäller även kvinnor som får antenatala kortikosteroider tidigare i graviditeten, men sedan föder i fullgången tid [4]. Samtidigt som antenatala kortikosteroider är det största framsteget inom den obstetriska vården i relation till förtidsbörd så finns det många grundläggande oklarheter som framtida studier måste klarlägga, till exempel effekten i de allra tidigaste graviditetsveckorna och vilken dos som ska ges.
I de flesta länder rekommenderas nu även antenatal behandling med magnesiumsulfat (MgSO4) vid hotande förtidsbörd före 32 graviditetsveckor, eftersom metaanalyser visar att denna behandling minskar risken för hjärnskada, hjärnblödning och framför allt cerebral pares [23]. Det föreligger dock viss osäkerhet vad gäller den optimala dosregimen och oro för biverkningar framför allt hos extremt för tidigt födda barn, om höga doser MgSO4 i infusionsform ges ända fram till förlossningen. Det pågår en svensk klinisk studie som undersöker optimal dosering utifrån tidigare kliniska och experimentella studier [24]. Ett kontrollerat införande av en antenatal endosregim med MgSO4 övervägs för närvarande i Sverige.
En stor del av de förlossningar som startar för tidigt har traditionellt förknippats med subklinisk eller klinisk infektion. Det finns ett samband mellan infektioner och koloniseringar med vissa bakterier i underlivet, till exempel bakteriell vaginos, och förtidsbörd [25], men metaanalyser av screening för och antibiotikabehandling av bakteriell vaginos har inte visat någon minskad risk för förtidsbörd [26].
När det gäller antibiotikabehandling för att förhindra förtidsbörd eller förbättra det neonatala utfallet är det fortfarande ORACLE-studien från 2001 som är vägledande [27]. I gruppen kvinnor med förtidiga värkar förlängde antibiotikabehandling inte graviditeten, men däremot sågs en ökad risk för cerebral pares hos dessa barn vid 7 års ålder [28]. Därför ska man inte ge antibiotika med syfte att förlänga graviditeten till kvinnor med förtidiga värkar utan andra infektionssymtom [3]. När det gäller kvinnor med förtidig vattenavgång utan värkar så visade dock ORACLE-studien och metaanalyser en viss förbättring av korttidsutfallet i gruppen som fick antibiotika (framför allt erytromycin) före förlossning, men ingen skillnad mellan grupperna vid 7 års ålder [29, 30]. Därför är det inte fel att ge antibiotika vid förtidig vattenavgång, men även fullt rimligt att avstå såvida det inte föreligger kliniska infektionstecken.
Sammanfattning
Kända riskfaktorer och dagens biomarkörer i form av cervixlängdmätning och analys av proteiner i cervix/vagina har begränsad förmåga att förutsäga förtidsbörd. Dock finns det vaginala test, såsom fetalt fibronektintest, som skulle kunna användas oftare på grund av sitt höga negativa prediktiva värde, det vill säga förmågan att utesluta förtidsbörd.
Kunskapsutvecklingen inom systembiologi ter sig lovande för att kunna utveckla bättre biomarkörer i framtiden, men har hittills inte nått den kliniska vardagen. Det finns flera preventiva strategier som sannolikt kommer att användas i större utsträckning de närmaste åren, men i avsaknad av riktigt bra modeller för att prediktera förtidsbörd kommer deras användbarhet vara begränsad.
Hos kvinnor med symtom på hotande förtidsbörd där sannolikheten bedöms vara hög att hon kommer föda för tidigt kan man förbättra både kort- och långtidsutfallet för barnet genom att ge den gravida kvinnan kortikosteroider och magnesiumsulfat. Dock finns det anledning att vara försiktig med användningen i de fall där man inte med stor säkerhet kan säga att tidig förlossning kommer att ske, då det finns oklarheter avseende långtidsutfallet för de barn vars mammor får medicinering men inte föder för tidigt.
Potentiella bindningar eller jävsförhållanden: Bo Jacobsson har erhållit forskningsanslag från Vetenskapsrådet, Norska Vetenskapsrådet, March of Dimes och Burroughs Wellcome Fund. Han har utfört kliniska prövningar för Ariosa, Natera, Vanadis och Hologic med ersättning per patient. Han har också utfört kliniska probiotikastudier i samarbete med Biogaia och Fukopharma och har även medverkat i en klinisk studie där Diagen betalat reagenser och tillhandahållit analysutrustning. Bo Jacobsson och Anna-Karin Wikström är medforskare i IMPACT-studien där Roche och Thermo Fisher betalar reagenser till PLGF-analyser.